科室医生 查看全部
-
麻醉科

康定坤
副主任医师
科主任
麻醉科
王超平
主治医师 研究员
3.8
麻醉科
陆化梅
主治医师 研究员
3.7
麻醉科
于国军
副主任医师
3.7
麻醉科
郑召升
主治医师
3.6
麻醉科
杨富林
主治医师
3.6
麻醉科
陈文超
医师
3.6
麻醉科
屈德申
主治医师
3.6
麻醉科
王玉超
主治医师
3.6
麻醉科
陈丽华
主治医师
3.6
-
麻醉科

姚娜
主治医师
3.6
麻醉科
赵丽艳
主治医师
3.6
麻醉科
袁哲
医师
3.5
麻醉科
郭永娟
医师
3.5
麻醉科
李随花
主治医师
3.5
麻醉科
张继洛
主治医师
3.5
麻醉科
朱桂枝
副主任医师
3.5
麻醉科
常庚申
副主任医师
3.4
麻醉科
赵彦春
主治医师
3.4
麻醉科
郭强
医师
3.4
-
麻醉科

秦文英
主治医师
3.4
麻醉科
仝平欣
主治医师
3.4
麻醉科
高方方
医师
3.4
麻醉科
王艳
主治医师
3.4
麻醉科
梁秋霞
主治医师
3.4
麻醉科
冯艳亮
医师
3.4
麻醉科
智宗协
医师
3.4
麻醉科
刘友明
医师
3.4
科普·直播义诊专区 查看全部
- 精选 为啥手术麻醉前不准吃喝?
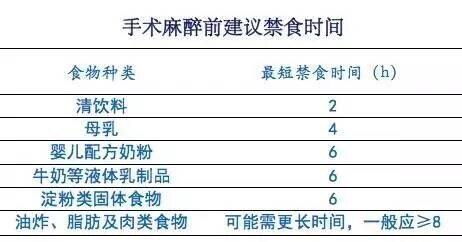
为什么手术前不能吃喝?大战在即,不饱餐一顿如何能取得战斗胜利? 然而事实是:如果手术前吃了东西(这种情况临床称为饱胃),胃内容物便很容易从食管反流到咽喉部进入气管,导致窒息,或是引起吸入性肺炎。而且因为胃酸的存在,反流的胃内容物是强酸性,一旦吸入肺内会引起一系列严重的并发症,甚至是死亡! 当然,如果事先知道饱胃状态,麻醉医生会采用不同的预案来最大限度降低反流的发生率。即使发生了反流,也能立即在第一时间进行处理。然而,时光不能倒流,世上也并没有“如果”。 既然禁食禁饮很重要,那么到底需要禁食多长时间才符合手术麻醉的需求呢?划重点的来了!! 美国麻醉医师学会(ASA)2017年修订的指南推荐:此外,对胃内容物排空功能下降的患者,例如:孕妇、糖尿病、肠梗阻、肥胖的患者,禁食禁饮的时间还应该适当延长。 当然,也不能矫枉过正,禁食时间过长饿得头晕眼花低血糖,这又是另一个麻烦的并发症。
 王超平 主治医师 河南省洛阳正骨医院 麻醉科1738人已读
王超平 主治医师 河南省洛阳正骨医院 麻醉科1738人已读 - 对于手术签字,你该知道的那点事儿
在医院里,尤其是手术科室和重症监护病房,患者和家属常常需要签署各种各样的医疗文件。在签署术前知情同意书时,很多家属会被文件上列出的各种各样的并发症等风险吓到,而其中有一些人会忧心忡忡地问: “ 是不是我签了这个字,一切后果都要自负了?” 在网上,同样也能看到很多帖子表达了类似的担忧: “ 医生手术前让我签字,我能不能不签?手术前签了字,医生是不是发生了医疗事故也不用负责了?” 既然大家有疑问,这次小菌就来说说知情同意书到底是个什么东西。 知情同意书 《中华人民共和国侵权责任法》第五十五条规定: 医务人员在诊疗活动中应当向患者说明病情和医疗措施。需要实施手术、特殊检查、特殊治疗的,医务人员应当及时向患者说明医疗风险、替代医疗方案等情况,并取得其书面同意;不宜向患者说明的,应当向患者的近亲属说明,并取得其书面同意。 以上是知情同意书的法律基础,通过阅读以上法律条文可以发现,其关键内容有两点,“知情”和“同意”。 知情 先说说“知情”。也就是说充分尊重患者及其家属的知情权,在手术前,患者和家属对于疾病的诊断、手术方式、手术可能存在的风险、如果不做手术还有哪些医疗方案、麻醉方式、麻醉可能存在的风险等等情况都有知情权。所以在签署知情同意书之前,医生会将上述情况告知患者和家属。在实际工作中,部分患者心理比较脆弱,此时医生会选择请家属慢慢开导转述的方式进行病情的沟通。 为什么患者和家属要知情呢? 首先,不同患者的人生观价值观各异,最大限度地延长生命已经不再是医学的最高目标,生命的质量开始慢慢收到关注,患者的意愿也越来越得到尊重。例如,有的病人不愿意身上插满管子在仪器的环绕下苟延残喘,想要在熟悉的环境中、在亲人的怀抱里安详而有尊严地离去。有的病人不愿意切除病变的器官,或不愿意在身体上留下骇人的刀疤,希望通过药物来控制自己的病情。因此,医生在提供专业的医疗意见或建议时,必须以患者本人的意愿为基础。 其次,从医患关系模式角度看,现代医学已经从以前的“医生说什么病人就做什么”的模式逐渐向“医生提供医学信息,病人参与诊疗意见”的模式演变。(这里只是对当前医患关系模式进行的最粗略的概括,对这部分内容有兴趣的读者可以自行搜索“医患关系模式”进一步了解该部分内容)部分患者所持有的“医生说什么我听不懂,反正帮我看病给我开药就可以了”的观念需要改变。只有真正理解了自己的疾病情况、诊疗方案,才能更好地和医生合作,更快地康复,更好地控制疾病。由于医学知识的专业性,很多人会有各种各样的误解和疑惑,比如说“老年人一定不能动手术”、又如“静脉输液是医生的阴谋”之类的。医生需要澄清谣言,破除迷思,让患者和家属对疾病和诊疗方案有正确的认识。 另外,现代医学在一些领域还远远不够发达,很多疾病在科学上还没有攻克,很多治疗手段也还不够完美,更何况医疗活动永远无法保证万无一失。疾病诊疗,尤其是手术治疗过程中,很多风险和并发症会影响患者短期内疾病康复、甚至今后长期的生活质量,严重时还可能致死致残。因此患者在决定接受手术和麻醉之前,医生有告知的义务,让患者了解潜在的风险,并且自行考虑是否能够承担。 同意 再说说“同意”。在患者和家属充分了解了手术方式、麻醉方式、以及可能存在的相关风险之后,经过慎重的考虑依然愿意选择手术,就需要以书面的形式表示同意的意愿,通俗地说,就是在知情同意书上签字。 有的患者会说:“我没办法啊,不签字就不给我手术,我不得不签啊。”实际上,这恰恰是把逻辑关系弄反了。实际上,由于疾病的侵蚀,患者为了解除痛苦、延长生命、提高生活质量,在了解相关信息后选择了手术治疗,并签署知情同意书之后医生才有权利对患者进行手术。而不是医生想给患者做手术,然后逼着患者签字以“免责”。除了手术,各种疾病都还或多或少有一些疗效各异替代医疗方案,如果因为手术风险过高等原因无法接受手术,实际上患者可以拒绝手术这一治疗方案,并且选择其他替代性方案。 知情同意书是免责书吗? 接下来就是很多人最关心的“责任”问题了。知情同意书绝非免责书!签字只是表示认可目前的科学技术依然存在局限性,现代医学并不是万能的。告知并不是推卸责任,告知只是把可能发生的风险说清楚,并不是说签了字之后医生就可以乱来,无论如何都不负责任了。医生的医疗行为依然受到法律的约束,如果医生没有违法违规,尽了全力之后,依然出现了在当今科技下无法避免的意外,无力回天,相信大多数人也不忍苛责。如果医生违反了相关规定,确实出现了差错,或者由于主观故意造成了患者的人身伤害,那么即使术前签了字,医生依然是会被追究法律责任的。 需要注意的是,在目前的医疗实践中,手术的知情同意和麻醉的知情同意过程是分别由外科医生(或操作医生)及麻醉医生分开进行的。但诚然手术风险与麻醉风险看似各成一派,实则密切相关,因此患者安全、平稳的手术需要的是外科医生、麻醉医生及手术室护士等的共同努力。 看到这么多风险,请不要过度恐慌,如果真的发生了知情同意书上的意外情况,比如说药物过敏,医生当然会积极治疗,不会听之任之的。 最后,再总结一下,手术前签了字,如果医生出现了差错,违反了法律法规,并对病人造成了人身伤害,依然是要负法律责任的。手术风险,医生和患者需要共同承担,毕竟在疾病面前,我们都是战友,不是敌人!
王超平 主治医师 河南省洛阳正骨医院 麻醉科8901人已读



