科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 了解慢性肾脏病,早期发现是关键
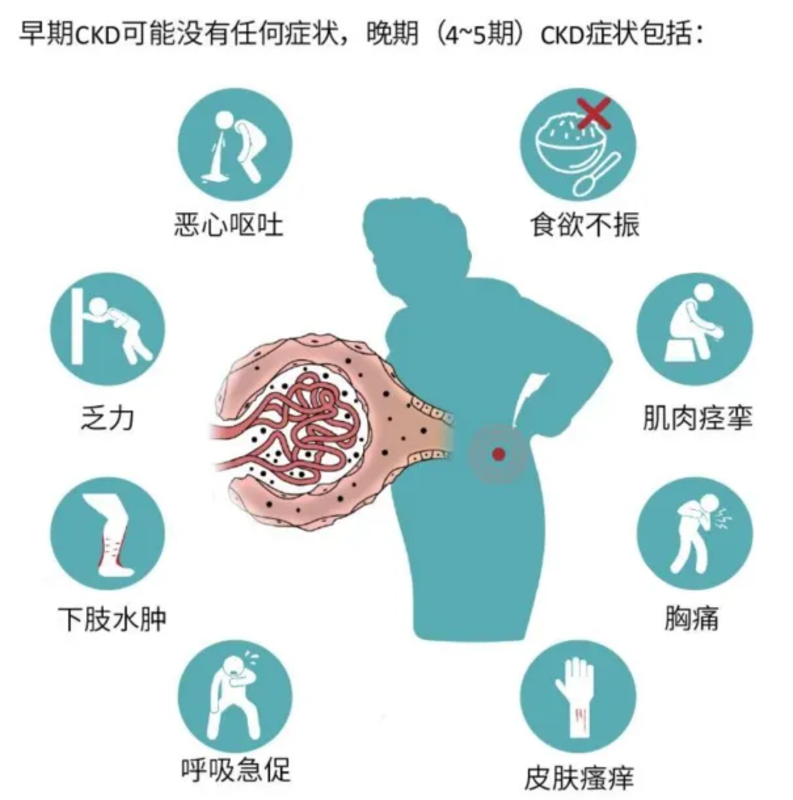
慢性肾脏病(chronickidneydisease,CKD)是一种因各种原因导致的肾脏结构、功能损伤≥3个月的进展性疾病。近期,中国疾病预防控制中心周脉耕主任、南方医科大学南方医院侯凡凡院士等专家们在JAMAInternalMedicine发表的一项研究显示,2018年~2019年我国有8200万慢性肾脏病成人患者。CKD、肾功能受损、蛋白尿的患病率分别为8.2%、2.2%和6.7%。然而,CKD早期表现往往相当隐匿,多数患者起病时无明显症状,不容易引起重视,知晓率仅10%。大部分患者在发现时已经进入终末期肾病,失去了早期治疗的机会。CKD早期症状隐匿,但仍会露出一些蛛丝马迹供我们发现疾病。首先,应关注早期信号。虽然大多数CKD患者早期没有明显症状,但是还会有部分患者出现一些症状,包括尿中泡沫(细小的泡沫且不消散)、尿色改变(浑浊、浓茶色甚至酱油色)、尿量改变(尿量>2500ml/天,或<400ml),高血压,水肿(眼睑、双下肢及足踝)。其他症状包括不明原因的食欲减退、恶心呕吐、腰酸、贫血、疲劳、呼气带尿味、皮肤瘙痒等,这时应去医院做肾功能检查。定期体检是在健康人群中发现慢性肾脏病的首要方法,每年检查一次尿常规和肾功能。定期体检的项目主要包括尿常规、血肌酐和肾脏彩超等。易患慢性肾脏病的高危人群包括高血压病及糖尿病患者、代谢性疾病(如肥胖、高尿酸血症、血脂异常)患者、有肾脏病家族史、自身免疫性疾病患者、年龄超过65岁等。这些人群应当密切关注血压、血糖、血脂、血尿酸等指标,至少每半年监测一次尿常规及肾功能,以便早期发现肾损害。1、尿液检查:尿常规、尿沉渣有形成份分析、24小时尿蛋白定量等。2、血液检查:血常规、血肌酐、尿酸、尿素氮、肾小球滤过率、电解质等。3、影像学检查:双肾B超等。4、其他检查:量血压、测血糖等。
 刘志强 医师 北京中医医院延庆医院 内科38人已读
刘志强 医师 北京中医医院延庆医院 内科38人已读 - 精选 羟苯磺酸钙和维生素C能降血肌酐吗?---刘志强解读肾病检查系列2
要点总结1、羟苯磺酸钙和维生素C不能降低血肌酐!!!只是影响了血肌酐的检测方法,看上去“低”了,但不能反应真实的血肌酐,反而耽误病情!!! 2、因为羟苯磺酸钙和维生素C有还原性,能消耗掉酶法检验中的化学物质,因此会造成“血肌酐检测值”下降,但得出的是假结果。 “神药”不神血肌酐是目前评估肾功能最常用的一个指标,随着慢性肾脏病的进展,血肌酐会慢慢升高,并最终需要透析维持生命,这也是大多数肾脏病的结局。因此血肌酐的升降牵动医患双方的神经,对于患者而言,如果有一种药,能够保护肾功能,把升高的血肌酐降下来,善莫大焉。 但我却知道,无论是采用西药还是中药,想实现这个目标非常困难,至少目前没有哪个药敢这么自夸。可确实有人用药把升高的血肌酐降下来了,幅度还挺大,甚至能降低一半。于是,围绕着这些个「神奇」的降肌酐药,「课题、项目、奖项」随之而来,可能会诞生一批「名医、名院、名方」。 讲到这儿,很多患者会问:刘大夫,您说的这个到底是什么药啊?就是“羟苯磺酸钙和维生素C”。羟苯磺酸钙的商品名包括多贝斯、安多明、利倍思、导升明、昊畅等。 羟苯磺酸钙羟苯磺酸钙为一种血管保护剂,其主要作用于几个方面:1. 降低血液及血浆粘稠度,降低血小板高聚集性,从而防止血栓形成;2. 调节微血管壁来改善通透性和阻力;3. 提高红细胞柔韧性;4. 间接增加淋巴的引流而减轻水肿;5. 抑制血管活性物质对微血管的高通透作用,改善基底膜胶原的生物合成。从这些作用机制出发,羟苯磺酸钙临床上主要用于微血管病变以及慢性静脉功能不全的治疗[1],比如说糖尿病视网膜病变、静脉曲张、痔疮等等。 【没错,它就是一个多面手,痔疮也可以】 如果是上述原因引起的肾脏病变,比如同样属于微血管病变的糖尿病肾病,也是可以用羟苯磺酸钙进行治疗的[2]。 但是很多人被不良医院忽悠“吃羟苯磺酸钙来降肌酐”,以为治疗有效了。有个老先生说:“吃了这个药,我肌酐从500mmol/L降到300mmol/L了,不用透析啦!“因为服用羟苯磺酸钙患者的“肌酐检测值”确实降低了。其实,这一“降低”是个假象,最大的可能是羟苯磺酸钙干扰了肌酐的检测方法,造成了结果负偏[3]。 临床实验室测定肌酐的方法主要有碱性苦味酸法和酶法,目前国内约2/3的实验室采用酶法测定肌酐。羟苯磺酸钙对于肌氨酸氧化酶法肌酐检测的负干扰普遍存在于国内、外主流酶法肌酐检测系统,且结果负偏离可高达60%多,尤其对于肾功能较差的患者更为显著[4]。其机理是羟苯磺酸钙的结构与酶法肌酐试剂中的色原很相似,也可以与反应产生的过氧化氢发生作用,从而导致了结果的假性降低。 那么,如果患者服用羟苯磺酸钙,用酶法化验血肌酐,其中的偏差能达到多少呢?研究发现一旦达到一定血药浓度,最高能降低60%的血肌酐值[5]。也就是说,假设一个人血肌酐本来应该是300umol/l,有可能吃羟苯磺酸钙后复查能下降到120umol/l。羟苯磺酸钙一般是2粒,一天2-3次这样的吃法,按照这个服用方法,24小时内羟苯磺酸钙血药浓度都可以达到干扰血肌酐检验的程度[6-7],因此,只要是患者吃着药期间,不管一天当中什么时候测,都是会有影响。 维生素C维生素C对苦味酸法测量Cr产生正干扰,对酶法则产生负干扰维生素C在不同浓度下,对肌氨酸氧化酶法检验的血肌酐值会有一定的干扰,使得化验出来的值比真实值要低。而如果是使用苦味酸法,则对化验结果则是正向干扰,也就是化验值明显比真实值要高[8]。维生素C对血肌酐检验的干扰,多报道在使用注射型维生素C中,但考虑到如果患者大剂量口服维生素C,也可能造成一定的干扰。在实验中质量浓度0.3g/L的维生素C即可对肌酐测定值造成明显干扰,质量浓度0.9g/L的维生素C可产生临床不可接受的误差[9]。 事实上,这些药物不仅对酶法肌酐检测产生干扰,对同样基于Trinder反应的尿酸、甘油三酯、总胆固醇、游离脂肪酸、糖化白蛋白等的测定都会产生干扰[10]。糖尿病患者很多会并发血脂异常、高尿酸血症,羟苯磺酸钙的使用同样也会导致对这些重要代谢指标的低估。尤其要注意的是,糖化白蛋白目前用于评估短期血糖控制情况,该药物对糖化白蛋白的负干扰,会造成糖尿病患者血糖控制情况的错误评估!所以大家一定要引起重视。 个人建议1. 两个药物虽然常用,但两者都不是必须持续使用不能断的药,如果患者需要化验血肌酐,稳妥起见,建议停药3~5天后采血检测肌酐、血脂等指标,可以将干扰降到最低,客观反映肾功能、血脂等代谢的情况;(要说明的是:短期停药不会明显影响疗效!) 2. 若不停药,一定要在清晨服药前采血,这样干扰程度要小很多; 3. 就诊时告知你的医生,正在服用羟苯磺酸钙。 参考文献: [1] 唐金萍,张映萍,谢梅芬.羟苯磺酸钙联合雷珠单抗治疗糖尿病视网膜病变黄斑水肿的临床疗效[J].临床合理用药杂志,2020,13(25):86-88. [2] 赵晓琴.羟苯磺酸钙联合来氟米特治疗糖尿病肾病的疗效观察[J].实用糖尿病杂志,2020,16(05):24-25. [3] Muros M, López T, León C, et al. Analyticalinterferences from calcium dobesilate in five serum assays. Clinical Chemistry,1993, 39(2). [4] Guo X, Hou L, Cheng X, et al. StrongNegative Interference by Calcium Dobesilate in Sarcosine Oxidase Assays forSerum Creatinine Involving the Trinder Reaction. Medicine (Baltimore) 2015;94:e905. [5] 余久如, 潘桂红, 鞠萍. 羟苯磺酸钙对肌氨酸氧化酶法检测肌酐的干扰 [J] . 中华检验医学杂志,2013,36( 02 ): 161-164. [6] 梁亚楠. 羟苯磺酸钙对血肌酐检测方法及肾功能影响的比较分析[D].天津医科大学,2016. [7] 宋亚男. 羟苯磺酸钙对肾功能评估的影响[D].南京医科大学,2019. [8] 史玲玲,安淑霞,董林.维生素C对苦味酸法及肌氨酸氧化酶法测定肌酐结果的干扰分析[J].国际医药卫生导报,2018,24(14):2141-2143. [9] 江俊铮,谢梦禹,张卫,张露,兰隆琴,谭积善,陈曼.维生素C对肌氨酸氧化酶法检测血清肌酐干扰的定量分析[J].中华实用诊断与治疗杂志,2012,26(01):64-66. [10] 侯立安,国秀芝,邱玲,等. 羟苯磺酸钙对酶法游离脂肪酸检测的负干扰. 检验医学, 31(11):936-940.
 刘志强 医师 北京中医医院延庆医院 内科7966人已读
刘志强 医师 北京中医医院延庆医院 内科7966人已读 - 中医药治疗膜性肾病优势明显
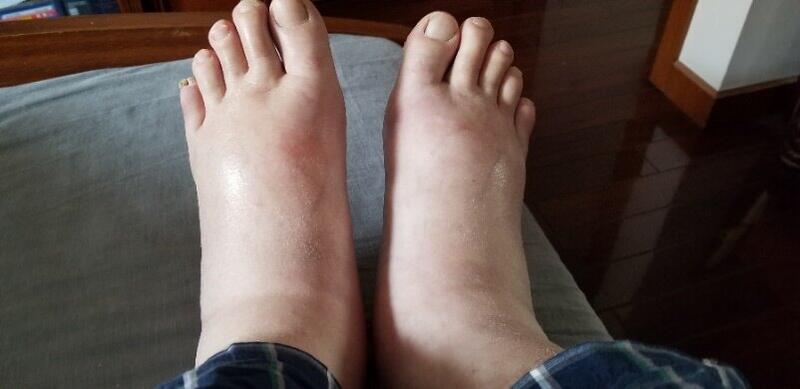
2020年2月,忙于工作的李大哥,发现自己的腿肿了,尿里很多泡沫,于是前往北京三甲医院就诊,诊断为特发性膜性肾病。其抗PLA2R抗体635.9RU/ml,24小时尿蛋白定量最高为12g,先后采用氯沙坦钾、利妥昔单抗、他克莫司等治疗1年后,病情未得到控制,双下肢水肿反而越来越严重,有时连鞋都穿不进去了。2021年1月他来到北京中医医院延庆医院就诊时,除表现为大量蛋白尿、低蛋白血症外,主要以下肢重度水肿最明显。肾病科刘志强医师考虑他为难治性特发性膜性肾病,通过望闻问切,辨证为肾阳虚水停证,给予真武汤加减温阳利水,很快便水肿明显消退。李大哥感叹“人终于不肿了,也有精神了!”经过2年多治疗,患者水肿再也没有出现,24h尿蛋白定量由6.3g下降至0.6g、血白蛋白由27.7g上升至47.6g,让我们见到了中医药治疗难治性特发性膜性肾病的疗效之好。目前患者已经重新回到了工作岗位,回到了患病前的生活状态!膜性肾病(MN)是一组以肾小球基底膜上皮细胞下免疫复合物沉积、伴基底膜弥漫增厚为病理特征的疾病。患者表现为突然出现大量泡沫尿,颜面和双下肢高度水肿,甚至全身水肿,继而伴有严重低蛋白血症、高血压、脂代谢紊乱,甚至会导致少尿、肾功能受损、血肌酐升高等。近年来我国北方MN的发病率显著升高,占到肾小球疾病的病理类型的23.4%。目前多采用激素、免疫抑制剂、利妥昔单抗等治疗,但也存在一定的副作用,故多用于中高风险和极高风险的患者。临床研究显示,单纯运用中医药治疗特发性膜性肾病,完全缓解率约为60%,即使难治性膜性肾病,中医药治疗依然显示出良好疗效和很低的副作用。多国的研究数据显示:亚洲特发性膜性肾病患者通常预后较好,与其他人群相比进展至终末期肾病相对较少,可能与中医药普遍应用有关联。中医药在膜性肾病治疗方面具有独特优势,不但提高蛋白尿长期缓解率,还能改善低蛋白血症,保护肾功能。刘志强医师在继承全国名老中医张炳厚教授、首都中青年名中医赵文景教授学术思想的基础上,认为膜性肾病病位在肾络,以“虚、湿、瘀、风”为核心病机,以“益气补肾活血,祛风化湿通络”为治疗大法,可有效减少IMN患者尿蛋白排泄、升高其血浆白蛋白,达到临床缓解,减少复发。一、摄取优质蛋白:膜性肾病患者,特别是慢性肾衰竭的病人,为减轻肾脏负担,需要吃优质的动物蛋白食品,如:每日1袋鲜牛奶、1个鸡蛋等。二、低盐饮食。患者每日饮食不高于2g盐,严重水肿者需吃不含盐的食物。三、注意控制含水量。对于少尿浮肿者,要严格控制水的摄入量。由于喝进去的水不能排出,水潴留在人体内加重水肿,还容易加重高血压
 刘志强 医师 北京中医医院延庆医院 内科87人已读
刘志强 医师 北京中医医院延庆医院 内科87人已读
总访问量 8,718次
在线服务患者 1位
科普文章 6篇






