科普·直播义诊专区 查看全部
- 精选 先天性膈膨升
治疗前 患者反复因为咳嗽咳痰、肺内感染在呼吸内科住院治疗,患者平素经常恶心呕吐,活动后胸闷气短 治疗后 治疗后60天 咳嗽咳痰症状消失,进食后感觉顺畅,再也没恶心呕吐过 治疗后0天 术后第一天患者胸闷气短症状消失,咳嗽咳痰症状明显减轻
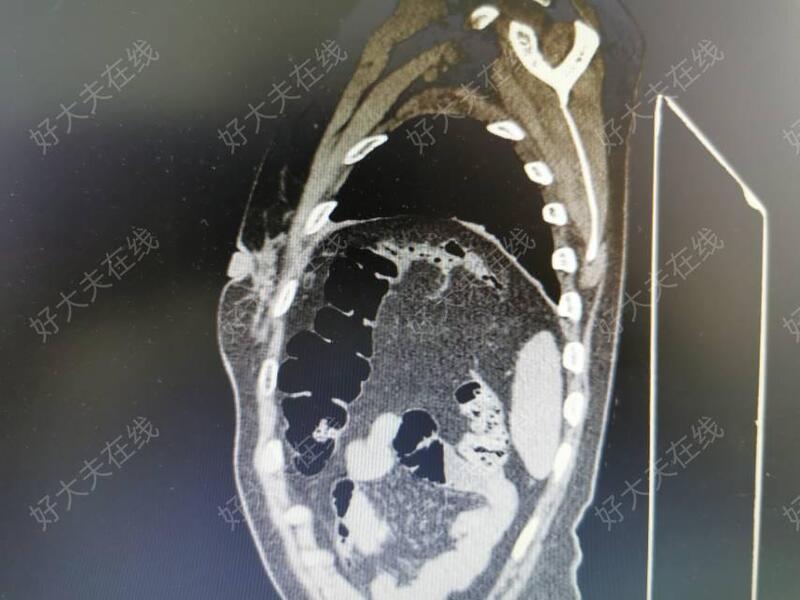 王程 主任医师 锡山人民医院 胸外科482人已读
王程 主任医师 锡山人民医院 胸外科482人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之四:开与不开
我AIS,是重度的不典型增生,是处于良性阶段的癌前病变。我和AAH都属于肿瘤的浸润前病变,所以是绝对安全的。当我被放射科医生逮住的时候,就存在一个选择,开刀还是不开。 因为大家意识到我非常懒惰,生长非常慢,而且分化良好。所以现在的医疗界对我越来越宽容,越来越理性。往往是诊断AIS,但是建议随访。病人和家属就困惑了,明明是癌了,为什么还要随访?医生往往要费一番口舌,才能让病人理解。 有的医生会说,这个GGN太小,等长到七八毫米再开。的确,五六毫米的我,确实风险很小,完全可以放着。比如,等到过3~8年后再开,是一样的结果,一样安全可行的,那我的主人这3~8年内没有开,就可以过得很舒服,生活上一点都不受影响。一般十毫米以上的GGN微浸润的概率开始大了。但不绝对,也有二十几毫米的pGGN,仍然考虑AIS前期的。还有的GGN,即使只有五毫米,已经拟诊AIS后期或MIA了,也是会建议手术的。 有的医生会说,这个GGN密度太淡,再养几年看看。一般GGN的CT值在-600多到-700多HU,它细胞增生的程度很低,也就是相当于原位癌前期,不建议手术,避免过度医疗。CT值大于-600左右,也就是-500多HU,相当于原位癌中期,是可以手术,但并不是必须手术,可以继续安心随访。到了大于-500左右,也就是-400多HU,相当于原位癌后期,那就要建议手术了。当然,还要结合其他的一些表现。 有的医生会说,位置不好,太深,继续养着。人左肺有两片肺叶,右肺有三片肺叶,每个肺叶的支气管血管是从肺门开始向肺周边,像一棵树一样不断分支再分支。如果GGN在肺的周边,只需要局部楔形切除,就像树冠摘掉几片枝叶。如果GGN位置再深一点,那就要段切,相当于剪掉一个枝桠。如果长在肺门区,也就是树干那儿,就只能做叶切,把树干锯掉了。这就是为什么同样是AIS,有的人楔切,有的人要叶切;有的人GGN非常小,却要叶切,有的人GGN很大,却只要局部切除。如果AIS非常小,但不巧位置深,只能叶切,那医生就会让你一直随访。等GGN长到一定成度了(甚至可以等发展到MIA了),再做叶切手术。如果过早的叶切,病人的生活质量会早几年受到影响,所以在安全的情况下尽量后延手术是上策。 也有的医生会说,位置不好,建议积极手术。这种情况一般是AIS紧贴着胸膜或者大血管,关系密切,相当于近水楼台,血供有可能更丰富一些,变化有可能更快一些,这就把GGN的风险等级提高了,处理起来需要更积极一点。 有的医生说,你是多发的,先随访吧。一方面是看看哪个GGN更活跃一些,也许有些小的GGN在未来几年反而比大的发展得更快。另一方面多叶多发的术后,对肺功能会有一定影响,所以尽量后延手术时间,前提是保证生命安全的情况下。医生常常会在生命安全与生活质量之间进行抉择与平衡。 有的医生说,您已经80多岁了,非手术疗法是首选。也许等到您百年时,这个GGN也不会犯上作乱。 有的医生说,你目前的心脏病,糖尿病,高血压等等,控制的不好,有手术的风险,你需要把这些内科疾病控制好,再做决定。或者说,你长期吸烟,有慢性肺病,这个肺功能比较差,不适合手术,我们可以选择非手术方法治疗。 有的医生说,如果你心态好,就继续随访。如果很纠结很焦虑,影响了你的正常生活,那就开吧。其实恐惧来自不明,当我的主人对自己的GGN风险有了明确的了解,明白了原位癌AIS不过是处于良性阶段的癌前病变,往往都会安心的。或者发现自己不是个例特例,周围有不少人都有类似的情况,也就不会独怅孤单了。 大家看到了,医生不开刀的理由会很多(太小,太淡,太深,太多,太老,太虚......),但如果建议开刀,那理由只有一个,就是原位癌坐实了,并且(或者)有向微浸润变化的趋势了。 换句话说,就是GGN达到了一定的风险成度了。但这个风险成度不是由大小、密度等单一因素决定的,需要多因素综合判断。所以有的医生在术前影像诊断中,就引入了AIS前期,AIS中期,AIS后期这个概念,其实就是综合了多个因素,取其不同的权重,做出的一个整体的风险评估。比如有的人,当你告诉他是AIS,继续随访,他就会一直想,原位下一步是微浸润,我是不是就要到微浸润了,什么时候到啊,惶惶不可终日。而当你告诉他是AIS前期,他就会想,我的下一步是AIS中期,离MIA还远了,风险不大,安心随访吧,没事儿。虽然这种AIS前中后期的提法在术后的病理诊断中并没有体现,但对缓解病人的焦虑,更精准的术前判定AIS的风险,还是很有帮助、很实用的。
王程 主任医师 锡山人民医院 胸外科5192人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之三:变与不变
目前随着低剂量CT胸部体检的普及,人群中越来越多的GGN被发现。越来越多的人被CT诊断为AIS可能,并要求定期随访,因为手术时机未到。所以,越来越多的我AIS,被要求每半年或一年例行检查一次肺CT,然后,医生会把我里里外外仔细打量一番,瞅瞅我有没有变化,有没有心怀不轨。 刚开始我生命的维持主要是靠细胞间隔组织间液的营养供给。这非常有限,所以我一直处于静息或惰性休眠状态。当这些不能满足我的日常营养需求的时候,我就会诱导产生新生血管。当内源性和外源性肿瘤血管逐渐萌芽、形成的时候,我的营养供应就越来越丰富,我就具备了进一步发展壮大的能力。这些微观变化都是非常隐蔽的。这个阶段我的想法也很单纯:我已经存在了,我要生存下去,我只需要养分,我不会突破基膜,不会侵犯血管,所以绝对不会伤害我的主人。 我AIS是重度的不典型增生,在GGN数毫米这么小的范围内,是我的地盘我做主,我把正常的肺泡细胞逐渐替代掉了。我自己的增生异形细胞也在不断的代谢中,有新生的有凋亡的,有持续增殖的,也有不断萎缩退化的。所以我一直处于一种增殖与凋亡同时存在的动态平衡中。说我在变,是绝对的,只是CT无法勘察微观;说我没变,只是相对的,还需CT仔细甄别。医生常说的一句话:只要我变,就动掉;我不变,就不动我。 如果要动态随访对比我的变化,对CT影像技术的要求要高一些。最好前后CT都是用同一台机器,扫描参数一样,采集图像视野一样,呼吸幅度一样,相同层厚层间隔的薄层图像,同一医生诊断。当然,这是理想化的状态,许多时候是不可能的,那就需要医生的经验和水平了。 很多人只关注我的大小有没有变化,因为大小最直观最容易测量。然而部分我是惰性的,部分我是生长活跃的。那些活跃的AIS,直径5毫米以下的可以两三年增大1毫米,直径5到10毫米的,差不多一年长1毫米,直径10毫米以上的差不多一年长2毫米。如果AIS持续增大,就可以停止随访,择期手术。其实大部分的AIS还是非常惰性的,可以多年大小保持不变。这就很迷惑人,让不少人对我放松了警惕。 GGN的密实程度,也就是密度变化,也是一个重要指标。可以体现在两个方面,其一,密度均匀一致的增高,这个主要针对纯的密度均匀的GGN,表现为平均CT值逐渐一致升高。其二,密度局部增高,表现为密度均匀的纯磨玻璃结节转变为密度不均的纯磨玻璃结节,或再进一步转变为含实性成分的混合磨玻璃结节。这些都需要CT值的精细测量。 第三点就是血管变化,包括GGN周围的和内部的。虽然早期肺癌的血供来自哪里尚无定论,但早期肺癌存在血管改变确是不争的事实。如果有的人理解为出现血管改变就提示恶性,那就错了,因为有的良性结节也会出现类似的血管改变。如果比较老片,周围或内部血管出现进一步增强(在GGN背景衬托下显示明显)、增粗、扭曲、密集等改变,还是有意义的,需要多角度仔细观察甄别。 第四点是相关的形态改变。这个必须都是dicom格式薄层图像,多角度多切面逐层对比。较多见的情况是GGN整体形态没变,只是在某一个局部隆起一点,或者轮廓线更清晰了。还有就是小空泡、小囊腔新出现了,或进一步明显了、增大了。这些都是我在偷偷摸摸活动的迹象。 有的医院,每次都和前一次CT比较,往往变化甚微。但如果和前几年的、最早的CT比较,就发现变化已经很明显了。也有的会因为呼吸幅度不同,体位不同,层厚不同等,而出现一些变化的假象。变与不变,亦有真有假。 小记:也许很多磨友都有这样的经历,刚发现肺内GGN很紧张焦虑,过了数月半年,慢慢适应了GGN的陪伴,再过一年复查没变化,也就释然淡化了,不怕了。也许,GGN的存在不完全是坏事,他的确会让我们停下脚步思考一下,反思我们的人生,砺炼我们的心智,也许经过这件事情,我们都会成熟很多,对人生对工作对生活会有重新的认识。也许再过很多年,他(GGN)还是他,没有变,而我们已经养成了更良好的生活方式生活习惯,同时我们也已经成长了,更从容淡定了,更加坚强了。这个时候,即使他变了,我们的心已不再变了,可以平静的与他道别(微创)了。再以后,任世事沧海桑田,物是人非,我们将永存安详喜乐之心。
王程 主任医师 锡山人民医院 胸外科3353人已读
在线服务患者 67位




