科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 长段缺失型食管闭锁的分期治疗
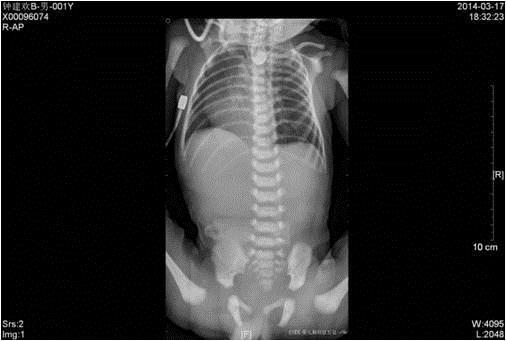
下面是2014年的一例长段缺失型食管闭锁的分期治疗供大家参考:患儿花都人,出生后诊断:Ⅰ型食管闭锁,近远端相距4-5个椎体,先行胃造瘘术,术后2个月开始定期近、远端用尿道探子顶。第一次在放射科X线下执行,以后每2天一次在门诊由我个人执行(无X线或B超定位)。定期复查X线测量2盲端距离。至两盲端尿道探子顶起能重叠1cm,大约7个月大,行胸腔镜下食管吻合术,术后无瘘,但有狭窄,行食管扩张9次。现患儿快6岁,生长良好。 5年前能这样顶的还真不多,当时也不知效果如何,很多是采用代食管。不过这两年的定论是:多可以顶起,直接行食管吻合,生存质量好。而代食管很多并发症,生存质量欠佳。
 葛午平 主任医师 广东省妇幼保健院 小儿普外科1161人已读
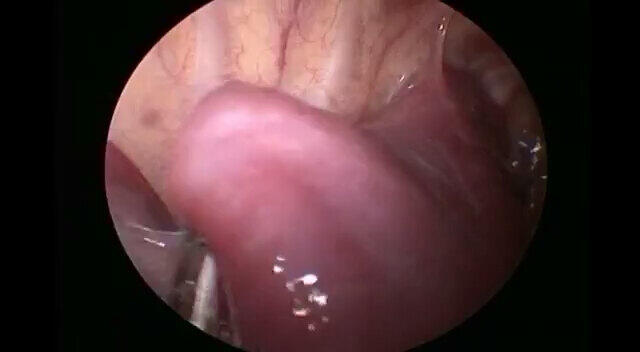
葛午平 主任医师 广东省妇幼保健院 小儿普外科1161人已读 - 先天性食管闭锁术后复发食管气管瘘的胸腔镜下修补术
 葛午平 主任医师 广东省妇幼保健院 小儿普外科1299人已观看
葛午平 主任医师 广东省妇幼保健院 小儿普外科1299人已观看 - 46例新生儿先天性膈疝的胸腔镜治疗(2017年总结)
〖摘要〗 目的 探讨新生儿先天性膈疝(NCDH)的胸腔镜治疗。方法 46例NCDH患儿,于气管内全麻下行胸腔镜下疝内容物复位、膈肌修补术。对左侧膈疝:取右侧卧位,左侧上肢上抬,经左侧肩胛下角线第5肋间切开建立气胸,置入5mm套管、5mm镜头,左侧腋中线第6或第7肋间置入5mm套管、左侧肩胛下角线内侧第6或7肋间置入3mm套管;气胸压力4mmHg,流量3L/分;胸腔镜下将疝入内容复位入腹腔,3-0不可吸收丝间断缝合膈肌缺损,经左侧腋中线肋间穿刺孔置一胶管入左侧胸腔接闭式引流。对右侧膈疝:取左侧卧位,右侧上肢上抬,经右侧腋中线4肋间切开建立气胸,置入5mm套管、5mm镜头,右侧腋后线第5或6肋间置入5mm套管、右侧腋前线第4或5肋间置入3mm套管;气胸压力4mmHg,流量3L/分。术后呼吸机支持,对用常频呼吸机不能改善症状者改用高频振荡呼吸机。术后定期复查胸片,如果患侧肺已经复张,开始夹闭胸腔引流管,夹闭2天后拔除胸腔引流管,拔除胸腔引流管前通过引流管将胸水排干。结果 46例患儿,37例为左侧膈疝,9例为右侧膈疝。膈肌缺损2.5-5.0cm。左侧疝内容物,11例为大部分或部分小肠、结肠,20例伴有胃、脾疝入,6例伴有肝左叶、胃、脾疝入,左侧有5例有疝囊。右侧膈疝3例有疝囊,1例有疝囊的疝内容物为右肾、肝脏、肠管疝入,2例有肠管疝入。均合并不同程度的肺发育不良。有 1例合并有房间隔缺损,1例室间隔缺损,有5例合併三尖瓣关闭不全,16例有动脉导管未闭。46例患儿无一例中转行开放手术。全部患儿存活出院,治愈率100%,平均用呼吸机时间(72±35)h。术后经6个月以上随访,临床、X线均提示肺发育良好,纵隔、横膈正常。结论 新生儿膈疝胸腔镜下行膈疝修补术安全、创伤小、美观、术后恢复快,相比传统手术有很大的优势,随着该项技术的推广、熟练应用,其优势会更加明显.。〖关键词〗 新生儿;先天性膈疝(CDH);胸腔镜;手术NCDH是由于先天性膈肌发育不良,腹腔脏器从膈肌缺损或薄弱处脱位而突入胸腔,压迫肺脏,引起呼吸功能障碍,它的结局关键取决于肺的发育程度和肺的通气功能改善。治疗上,目前仍以手术治疗为主,传统的手术方式创伤大,左侧膈疝多采取经腹手术,右侧膈疝多采取经胸手术。随着微创技术的发展与完善,逐渐有医生对新生儿膈疝采用胸腔镜或腹腔镜下手术。本文对46例新生儿先天性膈疝采用胸腔镜下手术。Objective: Toinvestigate newborn congenital diaphragmatic hernia (NCDH) thoracoscope treatmentMethods: 31 cases all underwent thoracoscopic repair with tracheal general anesthesia. Left-sided diaphragmatic hernias: the patient is placed in the right lateral position and elevated the left arm, a 5mm trocar (camera port) is inserted in the 5th intercostal space on the subscapular lines, a 5mm trocar (camera port) is inserted in the 6th /7th intercostal space on the left axillary midline, a 3mm trocar (camera port) is inserted in the 6th /7th intercostal space on the subscapular lines, carbon dioxide instillation is initiated at 3L/minute and up to a pressure of 4mm Hg. Herniated organs are pushed back into the abdominal cavity and interrupted sutures using 3-0 are applied to repair the defect in the diaphragm. Chest tubes are not routinely inserted..Right-sided diaphragmatic hernias: the patient is placed in the left lateral position and elevated the right arm, a 5mm trocar (camera port) is inserted in the 4th intercostal space on the right axillary midline, a 5mm trocar (camera port) is inserted in the 5th /6th intercostal space on the right posterior axillary line, a 3mm trocar (camera port) is inserted in the 4th /5th intercostal space on the right nterior axillary line, ,carbon dioxide instillation is initiated at 3L/minute and up to a pressure of 4mm Hg. Patients weretreated withbreathingapparatus or high frequencyoscillatory ventilation after surgery. Chest radiograph obtained after surgery to evaluate the expansion of lung, chest tube is clamped and removed 2 days later. Before removed the chest tube, adequate drainaged of pleural effusion.Results: 31 congenital diaphragmatic hernias (12 left-sided and 2 right-sided diaphragmatic hernias).Left-sided diaphragmatic hernias; the stomach and spleen was the most common herniated viscus (14 cases), followed by the small intestine (7 cases), left lobe of liver, stomach and spleen(4 cases), hernia sac(3 cases).Right-sided diaphragmatic hernias; right kidney ,liver and bowel loops (4 cases),bowel loops(1 cases). All right-sided diaphragmatic hernias with moderate or severe pulmonary hypoplasia, 1 case with atrial septum defect, 3 cases with tricuspid regurgitation, 11 cases with patent ductus arteriosus. 31 congenital diaphragmatic hernias were completed by thoracoscope surgery, all the patients were cured, cure rate is 100%. Timing of mechanical ventilation was (72±35) hours on average, with follow-up over 6 months, the lung, diaphragm and mediastinum were normal by clinical and chest ray examination.Conclusions:We consider neonatal congenital diaphragmatic hernia repair with thoracoscopic surgery to be a safe technique, lessen damage, make abdominal scar fine and quicken recovery of a patient from operation, has a great advantage than traditional surgery. With the promotion and skilled application of thoracoscopic surgery, the advantages will be more obvious, has a tendency to gradually replace the traditional surgery.Keywords: neonatal congenital diaphragmatic hernia thoracoscopic surgery资料和方法一、一般资料我院新生儿外科自2013年6月~2016年12月共对46例NCDH患儿采用胸腔镜下手术,男女之比27:19,35例由NICU中心转运,11例为本院出生。入院年龄1/2h~13天,平均(2.1±1.6)天;均表现为呼吸急促,或有发绀;体重37例在2.5以上,9例为1.9Kg至2.5Kg;孕周平均(38.1±1.7)周;Apgar评分(1分钟),22例8-10分,15例4-7分,9例2分。二、方法入院后对需要呼吸机辅助通气的患儿予以呼吸机通气,经胸腹部X线诊断,诊断后经术前准备,术前完善心脏彩超等检查。461例患儿于气管内全麻下行胸腔镜下疝内容复位、膈肌修补术、胸腔闭式引流术。对左侧膈疝:取右侧卧位,左侧上肢上抬,经左侧肩胛下角线第5肋间切开建立气胸,置入5mm套管、5mm镜头,左侧腋中线第6或第7肋间置入5mm套管、左侧肩胛下角线内侧第6或7肋间置入3mm套管;气胸压力4mmHg,流量3L/分;胸腔镜下将疝入内容复位入腹腔,3-0不可吸收丝间断缝合膈肌缺损,经左侧腋中线肋间穿刺孔置一胶管入左侧胸腔接闭式引流。对右侧膈疝:取左侧卧位,右侧上肢上抬,经右侧腋中线4肋间切开建立气胸,置入5mm套管、5mm镜头,右侧腋后线第5或6肋间置入5mm套管、右侧腋前线第4或5肋间置入3mm套管;气胸压力4mmHg,流量3L/分。术后呼吸机支持,对用常频呼吸机不能改善症状者改用高频振荡呼吸机。术后定期复查胸片,如果患侧肺已经复张,开始夹闭胸腔引流管,夹闭2天后拔除胸腔引流管,拔除胸腔引流管前通过引流管将胸水排干。结 果46例患儿,37例为左侧膈疝,9例为右侧膈疝。膈肌缺损2.5-5.0cm。左侧疝内容物,11例为大部分或部分小肠、结肠,20例伴有胃、脾疝入,6例伴有肝左叶、胃、脾疝入,左侧有5例有疝囊。右侧膈疝3例有疝囊,1例有疝囊的疝内容物为右肾、肝脏、肠管疝入,2例有肠管疝入。均合并不同程度的肺发育不良。有 1例合并有房间隔缺损,1例室间隔缺损,有5例合併三尖瓣关闭不全,16例有动脉导管未闭。46例患儿无一例中转行开放手术。有1例右侧巨大膈疝患儿,腔镜下膈肌不够,将右侧肾包膜填充,术后第七天复发,采用开放手术利用“5*4cm大小的牛心包补片”修补。全部患儿存活出院,治愈率100%,平均用呼吸机时间(72±35)h。术后经6个月以上随访,临床、X线均提示肺发育良好,纵隔、横膈正常。讨 论膈的发育在胚胎第8-10周形成,一般左侧闭合稍晚于右侧,80-90%膈缺损发生于左膈。NCDH是由于胎儿膈肌的三个起始点发育延迟或中肠过早发育引起,病因至今未明,可能与遗传及环境因素有关,是一种严重危害新生儿发育和影响其存活生长的疾患,据资料报道[1]国外发生率为4/万,国内为4.7/万,男女之比为3:2,死亡率达50%以上。新生儿膈疝一经确诊,应在稳定患儿全身情况后,行亚急诊手术。目前,接受治疗的新生儿膈疝患儿存活率可达80%以上[2],部分患儿术后可因持续肺动脉高压及右心衰竭而死亡。以后外侧疝多见,即胸腹裂孔疝,占70—80%,又以左侧多发。食管裂孔疝较少见。传统的手术方式创伤大,左侧膈疝多采取经腹手术,右侧膈疝多采取经胸手术。1998年Rothenberg等首先报道经腹腔镜治疗2例膈疝,此后采用腹腔镜或胸腔镜手术治疗膈疝的病例报道逐渐增多[3]。目前多数学者采用胸腔镜手术治疗膈疝[4-6]。我院近来对46例新生儿先天性膈疝成功采用胸腔镜下手术。我们体会如下。一、胸腔镜手术的入路。2009年Sohail[7]等总结经腹腔、胸腔镜途径治疗22例膈疝患儿认为,对于婴幼儿及年长儿采用两种微创手术途径均可进行修补治疗,但对于新生儿病例则建议采用经胸腔镜途径。黄金狮[4]等认为对于新生儿以及小婴儿病例经胸腔镜途径较腹腔途径手术在操作空间及观察视野上更为便利。六年前我们也偿试过经腹腔镜行新生儿膈疝修补术,因新生儿发病的膈疝往往疝入胸腔的脏器较多、且腹腔发育不好,在患儿疝复位过程无操作空间,无法进一步手术。对左侧膈疝:取右侧卧位,左侧上肢上抬,经左侧肩胛下角线第5肋间切开建立气胸,置入5mm套管、5mm镜头,左侧腋中线第6或第7肋间置入5mm套管、左侧肩胛下角线内侧第6或7肋间置入3mm套管。对右侧膈疝:取左侧卧位,右侧上肢上抬,经右侧腋中线4肋间切开建立气胸,置入5mm套管、5mm镜头,右侧腋后线第5或6肋间置入5mm套管、右侧腋前线第4或5肋间置入3mm套管。镜头右侧的操作孔放置持针器,与膈肌缺损处相差3个肋间有利于操作。二、有疝囊膈疝与无疝囊膈疝胸腔镜手术处理的不同技巧。对没有疝囊的新生儿膈疝,建立气胸后,将二氧化碳压力调在4mmHg,流量调至3L/分,请麻醉医生予以充分的肌松。新生儿膈疝往往疝至胸腔内容物较多,胸腔镜下视野很小,可用钝性的腹腔镜操作钳将肠管往后外侧角方向赶,耐心地赶几回合,很快就有一个很好的视野。这个时候可以很清楚地用钳将肠管回纳入腹腔。对合并有脾脏疝入胸腔的膈疝,最后剩下脾脏,脾脏复位是一个难点。脾脏复位方法:如果脾蒂有扭转,先将脾蒂调整好,尽量用钝性的操作钳,两个操作钳配合,用钳身将脾脏推赶至腹腔。切勿用钳尖去推脾脏复位,以免损伤脾脏致不可控性出血。对有疝囊的新生儿膈疝,建立气胸后,将二氧化碳压力调在8-12mmHg,流量调至3L/分。请麻醉医生予以充分的肌松。疝内容物往往自行复位至腹腔,胸腔镜下视野很清楚,疝囊凸向腹腔不必切除。有疝囊的膈疝膈肌缺损相对较大,先于中间缝合一针,将二氧化碳压力降至4mmHg,两侧膈肌张力减小变得松驰,利于缝合。疝囊切除与否目前尙存争议,本组8例有疝囊膈疝术后随访半年以上未见复发。有专家(4)报道6例疝囊未切除,术后未复发。参考腹股沟斜疝行腹腔镜修补,并未切除疝囊,胸腔镜下修补膈疝不切除疝囊有其合理性。三、对膈疝后外侧角胸腔镜手术处理的技巧。对初学者来说,新生儿膈疝后外侧角胸腔镜下缝合有困难。对较熟练者,较大的新生儿膈疝后外侧角胸腔镜下缝合也同样有一定的困难。我们对开始的10例新生儿膈疝和中期21例中的3例较大膈肌缺损的新生儿膈疝,参照腹腔镜下内环口结扎术修补腹股沟斜疝方法,采用有胸腔镜下于后外侧角处穿刺丝线荷包结扎关闭膈肌缺损后外侧角,术后无一例复发。具体方法:长“9”号针头尖磨钝,胸腔镜下,于膈肌缺损后外侧角体表处切一2mm小口,将“4”号丝线经长“9”号针头中间穿出,带线长“9”号针头经皮肤小切口、胸壁、膈肌前角穿出,丝线停留胸腔拔出针头;同样将带线长“9”号针头经皮肤小切口、胸壁、膈肌后角穿出,将前角丝线带出胸腔,双重荷包结扎关闭后外侧角。四、如何减少胸腔镜下膈疝手术对合并肠旋转不良等腹腔畸形的漏诊漏治。新生儿膈疝合并先天性肠旋转不良等消化道畸形有一定的发生率。经腹腔手术可探查腹腔脏器,检查有无合并先天性肠旋转不良等畸形,并可同时手术纠治。而经胸腔镜下手术无法完成上述操作。鉴于对呼吸循环情况起伏不大的新生儿膈疝,出生后48~72小时就可行膈疝修补;对大多数危重患者来说,应用机械通气或ECMO后5~10天再带机或脱机进行手术更为适合[8]。在这个观察期间,术前注意大便情况、胃管引流液情况,基本可明确有无消化道梗阻,减少二次手术的风险。术前谈话也告知家属胸腔镜手术有无法探查腹腔畸形的缺点,必要时二次手术,取得家属的理解。对术前怀疑合并有先天性肠旋转不良等消化道畸形的新生儿膈疝患儿,仍建议采取传统的经腹膈肌修补术。五、对巨大疝可用牛心包补片修补。46例中有一例右侧巨大膈疝患儿,腔镜下膈肌不够,将右侧肾包膜填充,术后第七天复发。采用开放手术利用“5*4cm大小的牛心包补片”修补。术后复查一年以上无复发。六、胸腔镜治疗新生儿膈疝对比传统切开手术修补的优势。2010年Nick等[9]对3位作者报道的数据进行meta分析后认为与传统开放式手术相比,新生儿膈疝经胸腔镜手术用时更长,且术后复发率更高。但经胸腔镜途径治疗新生儿膈疝有其操作空间上的便利,随着该项技术的推广、熟练应用,手术用时、术后复发率会逐渐降低。相比传统切开手术治疗新生儿膈疝,胸腔镜手术创伤小、美观、术后恢复快。新生儿膈疝胸腔镜下行膈疝修补术安全、创伤小、美观、术后恢复快,相比传统手术有很大的优势,随着该项技术的推广、熟练应用,其优势会更加明显.。参考文献1 许峰峰,黄俐明,肖隆斌,等. 腹腔镜治疗食管裂孔疝42例体会.中华疝与腹壁外科杂志,2010,4(1):75-77.2 Tovar JA,Congenital diaphragmatic hernia[J].Orphanei J Rare Dis,2012,7:1.3 Rothenberg SS,Chang JH。Bealer JF.Experience with minireally invasive surgery in infants.Am J Surg,1998,176(6):654-658.4 黄金狮,陈快,戴康临,等.经胸腔镜手术治疗先天性膈疝的体会.中华小儿外科杂志,2012, 33(5):340-343.5 吴鑫铭,沈淳,黄炎磊,等.胸腔镜手术治疗新生儿膈疝的临床研究.临床小儿外科杂志,2013, 12(4):267-271.6 吴晔明,严志龙,洪莉.腔镜下矫治儿童先天性膈肌缺陷24例.临床小儿外科杂志 2008(01):40-427 Sohail R Shah jw.Katherine B.et a1.Minimally invasive congenital diaphragmatic hernia repair:a 7-year review Of one institutiorrs experience.Surg Endosc,2009,23(6):1265—1271.8 Jani J, Keller RL, Benachi A, et al. Prediction of survival in isolated left-sided diaphragmatic hernia. Ultrasound Obstee Gyncol, 2006,27:18-22.9 Nick L.Sabrina A,Paul DL,et a1.Neonatal endosurgical congenital diaphragmatic hernia repair a systematic review and meta—analysis.Ann Surg,2010,252(1):20-26.校对报告当前使用的样式是 [中华小儿外科杂志]当前文档包含的题录共0条有0条题录存在必填字段内容缺失的问题所有题录的数据正常
葛午平 主任医师 广东省妇幼保健院 小儿普外科2953人已读
问诊记录 查看全部
- 有关胆道闭锁问题 怀疑胆道闭锁,还没确诊,想麻烦医生看一下 宝宝出生时锁骨... 关于手术总交流次数2已给处置建议
- 28周胎儿腹腔积液 目前27周,胎盘前置,完全覆盖宫颈口,胎儿腹腔积液,肠管回声... 目前27周,胎盘前置,完全覆盖宫颈口,胎儿腹腔积液,肠管回声增强总交流次数5已给处置建议
- 28周胎儿腹腔积液 目前27周,胎盘前置,完全覆盖宫颈口,胎儿腹腔积液,肠管回声... 还有肠管回声增强?总交流次数23已给处置建议
- 患者:男 3天 新生儿后脑勺,头皮里,头骨外有一个小疙瘩 最后交流时间 01.07新生儿后脑勺,头皮里,头骨外有一个小疙瘩 顺产新生儿,出生三整天,头皮里,骨头外有个活动的小疙瘩瘤,一... 小疙瘩是否需要弄掉总交流次数4已给处置建议
- 前置胎盘状态,目前覆盖宫颈口 6月27日末次月经,目前18周,前置胎盘状态,覆盖宫颈口,胎... 6月27日末次月经,目前27周,前置胎盘状态,完全覆盖宫颈口,胎儿腹腔积液总交流次数13已给处置建议
总访问量 1,840,747次
在线服务患者 8,997位
直播义诊 2次
科普文章 38篇
领导风采









