科室医生 查看全部
科普·直播义诊专区 查看全部
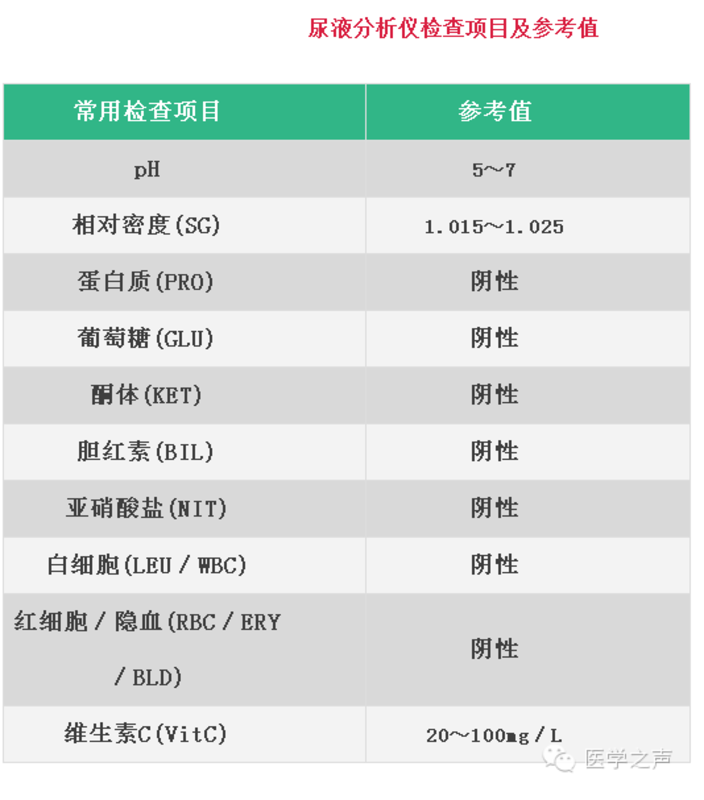
- 精选 尿常规11项解读
1尿量(VOL) 【参考值】 成人:(1.0~1.5)L/24 h或1 ml/(hkg体重): 小儿按kg体重算比成人多3~4倍。 【临床意义】 (1)尿量减少:①生理性:饮水少、出汗多等。②病理
 李小华 副主任医师 苏州市吴中人民医院 甲状腺/乳腺外科6582人已读
李小华 副主任医师 苏州市吴中人民医院 甲状腺/乳腺外科6582人已读 - 精选 乳腺筛查
近些年,乳腺癌年轻病例有增高趋势,加之一些名人罹患本病,以及媒体或书本上对于“有肿块谨防乳腺癌”“警惕乳腺增生变癌症”等信息的误解和过度解读,致使很多年轻女性对乳腺癌过度恐惧,杯弓蛇影,盲目进行各种检查。然而临床上对于乳腺癌的筛查有严格的程序,只有根据实际情况,选择合适的检查手段,才能使乳腺癌筛查安全、有效。 乳腺癌的筛查措施包括自我检查、临床检查、超声检查及影像学检查,那么如何根据患者情况选择合适的检查手段呢? 1 乳腺自检 乳腺自我检查可以提高妇女的防癌意识,以及时发现乳房异常。据介绍,2011年姚贝娜是自己照镜子时发现了左乳局部有类似酒窝痕迹后就诊。基层医务工作者应向妇女传授每月1次乳腺自我检查的方法,绝经前妇女应建议选择月经来潮后7~10 d进行。 自检要点:>15岁,月经初潮已经来临,乳腺已经发育的女孩,就应该开始乳房自检。手法要谨记是“平抚”,而不要“抓”,手指并拢,从一侧开始平抚乳房,用手指感觉有无硬块或结节。手指围绕乳头平抚一圈以后,要轻轻挤一下乳头,观察有无棕黑色或血性分泌物。育龄期女性,如果乳头挤出清亮的乳白色分泌物,不用恐慌,属于正常分泌物。 小贴士:月经结束后自检,防止不必要恐慌 因为女性在月经前、月经期,都会有乳房胀痛的感觉,如果这时进行自检,会明显感觉乳房变大、甚至能到一些结节(乳腺组织),这其实是乳腺组织受雌激素水平影响的正常现象。因此,为避免引发不必要的恐慌,乳腺自检最好安排在月经结束后的3~5天进行。 2 临床体检 乳腺临床体检单独作为乳腺癌筛查的方法效果不佳,尚无证据显示该方法可以提高乳腺癌早期诊断率和降低死亡率。一般建议将体检作为乳腺癌筛查的联合检查措施,可能弥补乳腺X线筛查的遗漏。 3 乳腺B超,是年轻女性的首选方法 在中国和亚洲其他国家,高频超声已成为很多年轻女性乳腺疾病首选的辅助检查方法。其简便快捷、无创伤、无损害和可重复性,尤其适合妊娠、哺乳妇女检查及乳腺疾病的普查;特别是对直径>1 cm的乳房肿块诊断具有较好的特异性和准确性;对于年轻女性、乳腺组织较致密者有较高价值。 4 不建议年轻女性进行钼靶检查 对于年轻的女性来说,乳腺B超是首选检查方法。如果在乳腺B超中发现有肿块、囊肿等异常情况的时候,40岁以下的女性,我们也不建议做钼靶检查完成进一步的确认,而是采用核磁共振(MR)。这是因为,钼靶检查是放射性的检查,对于年轻的女性来说,特别是20多岁的育龄女性,乳腺组织非常致密,腺体组织没有退化,如果用钼靶检查,放射线穿透乳房的时候,就会被腺体所吸收,这样拍出来的钼靶照片不仅模糊不清,无法辨别肿块和腺体之间的区别,还让年轻女性白白摄入了很多射线。 5 40岁以上建议钼靶联合乳腺B超检查 钼靶与B超各有所长,不可替代。 一般建议,女性在40岁开始进行钼靶联合乳腺B超检查,这种检查方法可以得到非常准确的乳腺癌诊断结果。有些人认为钼靶对乳腺组织有损伤,不想做这种检查,能不能用B超替代呢?事实上,两者不能相互替代。因为对于不同的病灶,钼靶和乳腺B超有不同的针对性。钼靶检查对于以钙化为表现形式的早期乳腺癌,诊断准确性是相对较高的。而B超对于钙化形式的乳腺癌的辨别能力低,而对囊肿、肿块的辨别能力比钼靶强,尤其是对一些特定肿瘤,比如乳头状瘤。建议40岁以上女性(不管是否婚育),每年坚持1次钼靶及B超检查,这是目前所有乳腺癌诊疗指南中最常规的做法,也是十分关键的筛查乳腺癌的方法。 6 磁共振检查 可作为乳腺X线检查、乳腺临床体检或乳腺超声检查发现的疑似病例的补充检查措施,可与乳腺X线联合用于某些乳腺癌高危人群的乳腺癌筛查。 乳腺癌高危人群定义:有明显的乳腺癌遗传倾向者;既往有乳腺导管或小叶中重度不典型增生或小叶原位癌患者;既往有胸部放疗史的患者。 7 绝经后及发病高峰,仍要检查 乳腺癌发病一般有两个高峰,第一个高峰是45~55岁,第二个高峰就是65岁以后。因此,并不是说绝经了,就没有了乳腺癌发生的风险,反而在65岁绝经后,乳腺癌发生率会再有一个高峰。所以,女性绝经后,仍然要坚持每年1次的乳腺体检,这点特别重要。
吴文庆 主任医师 苏州市吴中人民医院 普通外科1620人已读 - 下肢静脉曲张
下肢静脉曲张科普知识一、下肢静脉曲张概况下肢静脉曲张(CVI)是外科四大常见病之一,我国 15 岁以上人群中,患病率为 8. 6% ,45 岁以上为 16. 4% 。CVI的临床表现包括下肢浅静脉扩张或曲张、腿部乏力、沉重、胀痛,水肿、皮肤营养性改变、静脉性溃疡;涉及静脉病变范围,可局限于浅静脉、交通静脉、深静脉或累及整个下肢静脉系统;起因于先天性、原发性或继发性;静脉血流动力学改变提示下肢静脉逆流或伴有近端静脉阻塞。对于中重度下肢静脉曲张,目前已经形成手术治疗辅助术后压迫治疗的主流观念,手术包括传统的大隐静脉高位结扎和剥脱术,以及静脉腔内激光治疗、静脉腔内电凝治疗、静脉腔内射频治疗、皮下曲张静脉透光旋切术(Trivex 术)等微创手术。二、诊断分类1994年,美国静脉论坛(AVF)依据临床、病因、解剖和病理生理学提出了CEAP分类法,已被广泛接受,用以规范诊断及治疗。 CEAP分类系统由临床表现(clinicsigns,C)、病因(etiology,E)、解剖(anatomy,A)和病理生理(pathophysiology,P)四个部分组成。临床表现(C): 三、治疗1. 是否需要治疗? 虽然下肢静脉曲张进展缓慢,有些患者病程长达三四十年。但这并不意味着其不需要治疗,因为: 静脉曲张不仅会影响女性患者美观,还会常见腿部酸胀、疼痛、沉重感和水肿等症状,甚至有皮肤色素沉着、淤积性皮炎、湿疹、皮下脂质硬化和溃疡形成等影响生活质量的皮肤营养性变化,严重者可能产生血栓性浅静脉炎、深静脉血栓、肺栓塞、曲张静脉破裂出血等严重并发症。如果不治疗,静脉曲张只会逐渐加重,下肢静脉淤血难以缓解,皮炎和溃疡等经久不愈。所以,下肢静脉曲张是需要及时治疗的。2. 是否可以用过药物治疗避免手术? 目前原发性下肢静脉曲张的治疗方式主要有 3 种: (1)手术治疗 诊断明确且无禁忌证者都可行手术治疗:大隐或小隐静脉高位结扎及主干与曲张静脉激光闭合术或剥脱术。(2)硬化剂注射 将化学药物注入曲张静脉使静脉发生无菌性炎症继而发生纤维性闭塞,达到使曲张静脉萎陷的治疗方法,目前主要为泡沫硬化剂治疗。广泛应用于治疗毛细血管扩张,网状静脉扩张和直径 <4 mm 的下肢浅静脉曲张。可作为手术的辅助治疗,处理残留的曲张静脉。 (3)非手术治疗a. 加压疗法和改变生活方式: 可穿医用弹力袜或弹力绷带使曲张静脉处于萎瘪状态。生活习惯上可以避免久站、久坐,平卧时抬高患肢,踝关节和小腿的规律运动,可增加下肢静脉回流,缓解静脉高压。 但是生活习惯的改变仅能改善症状、在一定程度上延缓静脉曲张的进展,并不能治逆转或治愈静脉曲张。所以仅仅适用于症状轻微又不愿手术者、妊娠期发病且考虑分娩后症状可能消失、手术耐受力极差者。 b. 药物治疗: 这是患者最期待的治疗方式,既不用手术那么大动干戈,也不用在穿弹力袜那么不舒服和别扭。然而,遗憾的是,查阅文献和咨询临床医生后发现,目前并没有药物可以预防、逆转或是根治下肢静脉曲张。药物治疗只是作为硬化剂治疗和手术治疗后的辅助治疗。 药物治疗主要是静脉活性药物(venoactive drugs,VADs)。VADs 的共同作用机制是增加静脉张力,降低血管通透性,促进淋巴和静脉回流和提高肌泵功能,因而能解除患者的下肢沉重、酸胀不适、疼痛和水肿等临床表现。作为加压及手术等综合治疗的辅助,VADs 至少应持续使用 3~6 个月,以消除症状,提高疗效以及巩固术后效果。 我国常用的静脉活性药物包括:黄酮类、七叶皂苷类,香豆素类。 黄酮类:黄酮类化合物的主要成分为地奥司明,可提高静脉张力,降低毛细血管通透性,提高淋巴回流量,具有独特的静脉抗炎作用,抑制白细胞和血管内皮细胞的相互作用。 七叶皂苷类:具有降低毛细血管渗透性,增加静脉张力,促进静脉血液回流,减轻水肿的作用。 香豆素类:香豆素来源于草木犀植物提取物。香豆素类的代表药物是消脱止 -M,其通过降低毛细血管通透性,促进血液循环及增加血液流量,促进淋巴回流,有效减轻水肿。因此,药物治疗能减轻患者临床症状,却不能预防、逆转或是治愈下肢静脉曲张,因而并不能通过药物治疗阻断早期静脉曲张进展及避免将来的手术治疗
吴文庆 主任医师 苏州市吴中人民医院 普通外科3385人已读
问诊记录 查看全部
- 便血 便血,大便不正常总交流次数3已开处方已给处置建议
- 结肠癌转移肝 跪求医生帮帮忙!谢谢总交流次数12
总访问量 723,664次
在线服务患者 1,032位
科普文章 5篇







