科室介绍 查看全部
科室医生 查看全部
-
心血管内科

李妍
主任医师 教授
科主任
心血管内科
杨欣国
主任医师 教授
3.5
心血管内科
赵连友
主任医师 教授
3.5
心血管内科
曾迪
副主任医师 副教授
3.4
心血管内科
柳荫
副主任医师 副教授
3.4
心血管内科
卢少平
副主任医师 副教授
3.4
心血管内科
楚轶
主任医师 副教授
3.4
心血管内科
李军
副主任医师 副教授
3.4
心血管内科
王彬
副主任医师
3.4
心血管内科
何勇
副主任医师 副教授
3.4
-
心血管内科

牛晓琳
副主任医师 副教授
3.4
心血管内科
张薇
副主任医师
3.3
心血管内科
陈蕊蕊
副主任医师
3.3
心血管内科
郭万刚
副主任医师 副教授
3.3
心血管内科
王子宽
副主任医师
3.3
心血管内科
刘慧
副主任医师
3.3
心血管内科
王翅遥
副主任医师
3.3
心血管内科
张东伟
副主任医师
3.3
心血管内科
艾永飞
副主任医师 讲师
3.3
心血管内科
尚福军
副主任医师 讲师
3.3
-
心血管内科

滕继伟
副主任医师 讲师
3.3
心血管内科
薛玉刚
副主任医师
3.3
心血管内科
杨竞霄
副主任医师
3.3
心血管内科
王川江
主治医师
3.3
心血管内科
冯品
副主任医师
3.3
心血管内科
王芳芳
副主任医师
3.3
心血管内科
程锦
副主任医师
3.3
心血管内科
马超
副主任医师
3.3
心血管内科
李波
副主任医师
3.3
心血管内科
张明明
副主任医师
3.3
-
心血管内科

刘雄涛
主治医师 讲师
3.3
心血管内科
张敬
主治医师
3.3
心血管内科
刘鹏云
主治医师
3.3
心血管内科
黄丽
主治医师
3.3
心血管内科
魏婷
主治医师
3.3
心血管内科
马文帅
主治医师
3.3
心血管内科
白宝宝
主治医师
3.3
心血管内科
张玉琨
主治医师
3.3
心血管内科
汪洁
主治医师
3.3
心血管内科
陈江红
主治医师
3.3
-
心血管内科

党晶艺
主治医师
3.3
心血管内科
任何
主治医师
3.3
心血管内科
付文博
医师
3.2
心血管内科
马娇娇
医师
3.2
心血管内科
邹青
医师
3.2
心血管内科
王静
医师
3.2

马锋锋
医师
科普·直播义诊专区 查看全部
- 精选 肥厚梗阻型心肌病
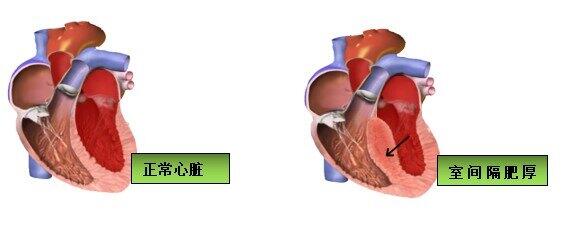
肥厚型心肌病(HCM):特征为心室壁呈不对称性肥厚,常侵及室间隔,心室内腔变小,左心室血液充盈受阻,左心室舒张期顺应性下降。肥厚型梗阻性心肌病(HOCM)是HCM中的一种,以LVOT梗阻为特征。HOCM约占到HCM的1/3,患者表现为呼吸困难、心悸、乏力、头晕与晕厥、晚期易发生心力衰竭与猝死。肥厚型梗阻性心肌病(HOCM)的治疗:目前通过射频消融治疗肥厚型梗阻性心肌病是近几年国内外的研究前沿技术,术中即刻的压力阶差下降程度非常显著,其主要特点为成功率高,创伤小,并发症少,住院时间短,患者舒适度高。结合心腔内超声三维标测指导射频消融治疗肥厚型梗阻性心肌病治疗,由于消融导管能标测希氏束和左束支电位,所以发生传导阻滞的风险更小,不会造成急性心肌梗死,右束支传导阻滞。 Cartosound指导下HOCM消融依据:在肥厚性梗阻性心肌病中,部分患者无法耐受外科室间隔切除术。有5%-15%的患者因无合适的室间隔支,而难以实行酒精化学消融。射频消融致局部心肌坏死,失去收缩运动,减少流出道梗阻被消融的组织在水肿逐渐消失后,局部组织出现瘢痕挛缩,减少流出道梗阻 CARTOSOUND直视下肥厚型梗阻性心肌病消融流程: 手术验证——压差实时监测结果:Cartosound指导下HOCM消融优势:⑴精确:精准定位消融靶区域,如SAM征区或室间隔最肥厚处⑵安全:标记His-LBB,预防传导系统损伤⑶简单:三维导航,大幅降低手术难度 该技术的临床应用意义:肥厚型梗阻性心肌病中国约有90万患者,患者表现为呼吸困难,心悸,乏力、头晕与晕厥,易发生心力衰竭与猝死,该技术能显著降低左室流出道压力阶差,缓解患者症状,降低心源性猝死风险,改善生活质量,减轻患者反复住院带来的经济损耗,一定程度上减轻社会负担。且该技术具有成功率高,创伤小,并发症少,住院时间短,患者舒适度高等特点。 专家简历:王彬,医学博士,副主任医师,就职于空军军医大学唐都医院心脏内科,主要从事冠心病、心律失常诊断及介入治疗,在复杂冠心病介入治疗、心律失常射频消融治疗和永久起搏器植入术方面积累了丰富的临床经验。现任中华医学会心电生理与起搏分会、中国医师协会心律学专业委员会第一届中青年电生理工作委员会委员,中国老年保健医学研究会心脏学会心肺血管委员会委员,陕西省医学会心电生理与起搏分会青年委员会委员。发表论著22篇,其中SCI收录4篇,第一作者发表论著7篇,获得国家发明专利1项,实用新型专利7项,参与国家自然科学基金1项,陕西省自然科学基金1项。
 王彬 副主任医师 空军军医大学唐都医院 心血管内科860人已读
王彬 副主任医师 空军军医大学唐都医院 心血管内科860人已读 - 精选 心脏起搏器知多少
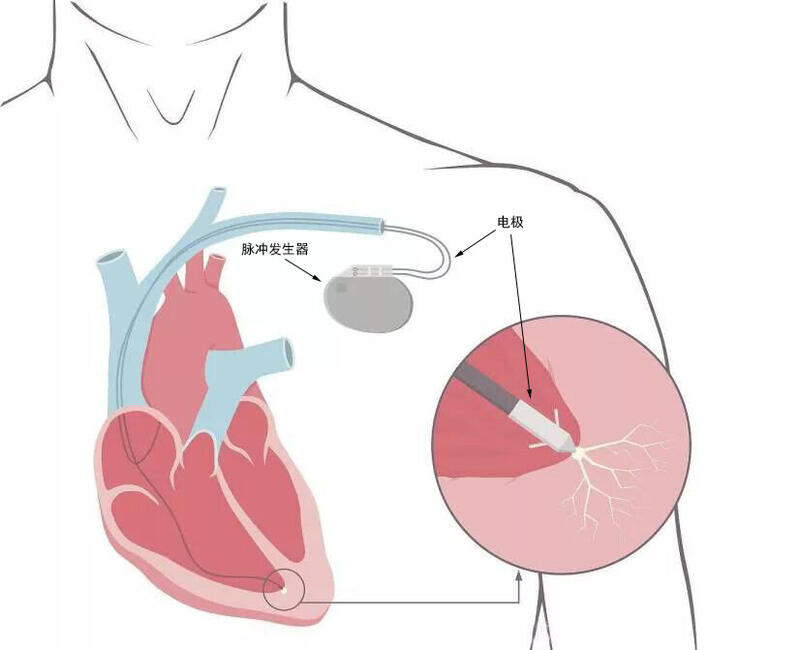
什么是心脏起搏器? 心脏起搏器是一种植入于体内的电子治疗仪器,包含脉冲发生器和电极两部分。电极通过血管穿刺微创植入到心脏里,而脉冲发生器连接电极后埋于胸前皮下。起搏器的脉冲发生器可识别心脏自身电活动与发放电脉冲,通过刺激植入电极接触心脏的心肌,使心脏产生激动和收缩,从而带动心脏跳动(如图1)。因此,心脏起搏器是心脏传导功能出现障碍时的一种辅助与保命装置,可起到治疗心跳过缓甚至心跳骤停的作用。随着起搏器功能的更新和除颤电极的出现,心脏起搏器还具备了双心室再同步化、识别室速、室颤等危及生命的恶性心律失常以及电除颤的功能,起到改善心功能和预防猝死的作用。因此,对于某些病人而言,心脏起搏器不仅仅是一种辅助治疗装置,更是一种保命装置。 图1 心脏起搏器工作原理示意图 心脏起搏器有哪些种类? 根据植入的电极数目,心脏起搏器可简单分为单腔、双腔和三腔起搏器。顾名思义,单腔起搏器仅有一根电极植入心脏,大多植入在右心室,也可植入在右心房;双腔起搏器的两根电极分别植入在右心房和右心室;三腔起搏器其中两根电极植入部位同双腔起搏器,而第三根电极通过冠状静脉植入在左心室外膜(如下图)。此外,根据起搏器是否具有除颤功能,起搏器又可分为除颤起搏器(ICD)和常规起搏器,同样ICD根据电极数目也分为单腔、双腔和三腔ICD。 图2 心脏起搏器的种类 什么样的患者需要植入心脏起搏器? 1、心脏传导功能障碍的患者:由于心脏传导比正常人慢甚至出现传导阻滞,这类患者常常心率较慢(心率<50次/分),经常出现头晕、黒朦、心悸、乏力和活动耐量降低等症状。临床上常见的疾病包括: 1) 严重窦性心动过缓(白天休息时心率<40次/分) 2) 有心脏停跳时间大于3秒的患者,虽无症状,也应考虑植入起搏器; 3) 房颤患者动态心电图提示有大于5秒的心脏停跳; 4) 二度Ⅱ型、高度或者间歇性三度房室传导阻滞; 5) 慢性双分支阻滞或三分支阻滞; 6) 本身有心脏传导功能障碍但因特殊情况必须接受减慢心率药物治疗的患者; 7) 颈动脉窦刺激诱发大于3秒的心脏停跳且反复晕厥的患者。 2、反复心源性晕厥和高猝死风险的患者:这类患者属于临床上的高危人群,多见于有遗传家族史的年轻患者和合并严重心脏病的老龄患者。这类患者既往可能有过室速、室颤等恶性心律失常的发作,极易引起反复晕厥和猝死的发生,往往需植入除颤起搏器ICD。临床上常见的疾病包括: 1) 可引起恶性心律失常的遗传性离子通道病,如长QT综合征、Brugard综合征等; 2) 合并恶性心律失常的器质性心脏病,如心梗后室速、肥厚性心肌病、ARVC、扩张性心肌病、心肌淀粉样变; 3) 既往有过不明原因反复晕厥和猝死的患者; 4) 反复不明原因室速、室颤的患者。 3、严重心功能不全伴有心室收缩不同步的患者:这类患者往往由于心肌缺血性疾病或本身心肌病变引起心功能减低,同时由于左右心室收缩不同步,致使心室射血功能进一步下降,导致严重心功能不全。这类患者推荐植入具有再同步化治疗功能的三腔起搏器,有助于改善其心功能,减少死亡率。这类患者的临床特点包括: 1) 心电图存在完全性左束支阻滞且 ORS 间期≥130 毫秒; 2) 心脏B超提示:左右心室存在激动收缩不同步; 3) 药物治疗后射血分数仍低于35%的心衰患者(心功能分级Ⅱ-IV级)。 患者如何判断自己适合哪种类型的心脏起搏器? 不同类型的心脏起搏器由于具备的功能不同,其适合植入的患者人群也不尽相同。心脏起搏器并非功能越多越好,也非越贵越好。医生应根据患者自身的病情和相关术前检查选择适合患者的心脏起搏器类型,以下几个基本原则有助于患者自己做出大致判断。 1) 心房始终没有正常心脏节律的患者(如持续性房颤、心房静止等),适合植入单腔起搏器。这类患者由于电极无法感知和起搏心房电活动,心房电极植入后几乎无功能,因此不适合植入双腔和三腔起搏器; 2) 存在正常心房电活动的患者,适合植入双腔起搏器。由于双腔起搏器的起搏是模拟正常的心脏传导顺序,因此相比单腔起搏器更加生理性,患者的预后更佳; 3) 存在心功能不全伴有心室收缩不同步的患者,适合植入三腔起搏器。三腔起搏器具备心室再同步化功能,有助于改善患者的心功能。 4) 有室速、室颤等恶性心律失常或猝死风险的患者,适合植入除颤起搏器ICD。ICD具备识别室速、室颤等恶性心律失常和除颤的功能,是预防这类患者猝死的紧急保命手段。 起搏器植入手术的风险大不大? 起搏器植入手术由于创伤很小,无需全麻和半麻,手术风险较小。心脏起搏器的电极通过静脉穿刺植入到心脏,而脉冲发生器埋于皮下,皮下伤口约4-5cm,术后7天即可拆线。起搏器植入手术的风险主要包括血管穿刺并发症和囊袋并发症,其发生率极低,且处理后恢复良好。少数患者由于存在静脉狭窄或心耳解剖位置不佳的原因,术后有可能出现电极脱位的情况,往往再次手术调整后可解决。 起搏器植入术后需要注意啥? 起搏器植入术后7天内,尤其是前3天,术后管理预防电极脱位极为关键。拆线后的注意事项主要是避免大幅度运动和接触磁性物品,具体注意事项如下: 1) 植入心脏起搏器后,患者需要在床上平躺72小时,植入起搏器侧的手臂避免大幅度活动,避免大臂过肩的相关动作,家属可辅助运动小臂避免术后出现肌肉僵硬; 2) 起搏器植入术后,应注意观察伤口的干燥、清洁情况,避免污染到伤口,每2天进行一次换药; 3) 植入起搏器的患者应注意远离高磁场场所,避免接触电磁炉等磁性物品,避免在起搏器植入侧接打电话; 4) 起搏器植入术后,三个月内务必避免植入侧手臂的大幅度活动,手臂不可负重,不可举高过肩;植入起搏器的患者不建议进行举重、打网球等上肢活动剧烈的体育活动。 起搏器植入术后如何随访? 起搏器术后随访主要是为了评估和优化起搏器的系统性能和安全性,及时识别和校正起搏器工作的异常情况以及评估起搏器电池的寿命以确定更换时间。因此,术后按规定时间进行起搏器随访极为重要。起搏器术后随访时间段包括: 1) 出院前程控随访:主要为了评估起搏器是否正常工作,优化起搏器参数达到最佳治疗效果,同时及时判断有无电极脱位等异常情况,便于出院前及时进行调整确保安全性。 2) 早期程控随访:一般为术后3-4个月,主要为了评估起搏器起搏参数是否正常,起搏电极有无微脱位,同时评估患者的起搏器治疗疗效,便于指导后期的临床用药。 3) 后期程控随访:若无不适,一般为起搏器保质期(5-6年)前后。主要为了评估起搏器电极有无磨损、起搏参数是否正常,起搏器电池剩余电量等。 4) 不定时程控随访:若出现任何不适症状(如头晕、黑朦、乏力、心悸、心衰、ICD放电等),及时到医院进行起搏器程控随访。主要是为了评估有无起搏器故障、ICD放电的原因以及有无其他心律失常疾病的出现。 5) 程控随访时间:每周五下午门诊三楼A313诊室。
 曾迪 副主任医师 空军军医大学唐都医院 心血管内科2479人已读
曾迪 副主任医师 空军军医大学唐都医院 心血管内科2479人已读 - 精选 带你了解房扑的真实世界
房扑作为一种大折返性房速,是由于左右心房内心肌存在瘢痕、坏死及缓慢传导而引起的一种折返性心动过速。由于心房频率可达到250~350次/分,房扑患者的心率往往较快,症状更为明显和严重。流行病学调查显示,房扑多见于既往曾做过心脏外科手术、心房消融手术、先天性心脏病以及心房心肌病的患者。图1:房扑的折返机制示意图一、房扑的机制与疾病特点:房扑的疾病特殊性是其折返机制所赋予的,房扑的折返性形成需要满足两个条件:1)存在解剖或功能传导屏障;2)存在心肌缓慢传导。正是由于产生的折返环比较稳定,房扑这一疾病具有以下几点特殊性:1)好发人群极为固定:房扑多见于心房扩大或心肌存在瘢痕坏死的患者,因此其好发人群集中于既往做过心脏外科手术、心房消融手术以及先天性心脏病的病人。此外,心脏瓣膜疾病或心房心肌病引起心房扩大的病人也容易出现房扑。2)临床症状较为严重:由于心房折返环比较稳定,房扑一旦发作往往持续不终止,再加上房扑心率较快,时间长了极易引起心动过速心肌病,导致患者心功能严重下降,甚至出现心脏衰竭。此外,房扑与房颤一样也会引起心房血栓形成,导致脑卒中及外周血管栓塞等严重风险。3)药物治疗往往不佳:药物治疗对于房扑折返环的阻断效果有限,仅能进一步延缓折返环的传导而降低心室率。因此,常规药物治疗仅能一定程度上缓解患者的症状,并不能阻断折返环而转复房扑,疗效甚微。4)盲目转复后果严重:房扑患者绝大多数合并有心房心肌坏死,这些坏死会引起窦房结和心房正常的传导延缓或阻滞。若盲目转复房扑,患者正常心跳由于无法恢复而产生心脏停跳危及生命,尤其是转复前用了大量抗心律失常药物的患者。5)射频消融有望根治:目前房扑的机制非常明确,若能彻底阻断掉其折返环,则有望治愈房扑。射频消融手术是利用射频能量消融导致心肌完全坏死的新技术,能够完全阻断房扑的折返环,从机制上根治房扑。二、房扑的分类治疗:1、心脏外科手术切口相关房扑曾行心脏外科手术的患者术后容易出现房扑,主要是由于:1)外科手术的右房切口会人为制造一种传导屏障;2)外科术后心肌出现瘢痕坏死导致缓慢传导发生。这两者就构成了房扑折返环形成的两大要素,因此心脏外科术后的患者约有2/3会发生房扑。这种患者可通过射频消融手术得以根治,利用三维标测技术可找到房扑折返环,消融阻断折返环就可终止房扑。这类患者的房扑折返环多为三尖瓣环和切口相关的,只要阻断三尖瓣峡部和切口与下腔静脉,房扑就可以被根治。典型病例患者中年女性,间断心悸半年既往曾行外科室缺修补术、三尖瓣成形术心脏B超提示右房明显增大,心功能明显降低心电图提示持续性房扑,持续1年余通过三维激动标测证实为三尖瓣峡部依赖性房扑(见上图)手术切口位于右房游离壁,且切口与下腔静脉间存在缓慢传导阻断三尖瓣峡部、切口与下腔静脉间传导后,房扑终止(见附件视频),随访至今良好2、房颤消融术后房扑 房扑与房颤如同硬币的正反面,部分房颤患者会合并房扑。持续性房颤的消融除肺静脉隔离外,还需行三尖瓣、顶部线、二尖瓣及前壁线线性消融。房颤消融术后之所以会出现房扑,主要有两大原因:1)既往线性消融出现传导恢复,缓慢传导容易形成折返环导致房扑;2)持续性房颤患者往往存在心房纤维化,消融术后心房纤维化加重会导致房扑折返环的出现。这类患者的房扑往往药物难以转复,症状比房颤更为严重,需射频消融手术治疗。典型病例患者老年男性,既往因持续性房颤行射频消融术,术后半年再发房扑既往消融术式:肺静脉隔离+顶部线+CS内膜面+二尖瓣峡部线性消融心电图提示持续性房扑,尝试多种抗心律失常药转复均无效患者出现胸闷、气短、双下肢水肿等严重心功能不全症状通过三维激动标测证实为左房顶部依赖性房扑(见上图)既往消融线明显瘢痕形成,左房顶部线线存在缓慢传导阻断左房顶部线后,房扑终止(见下图),随访至今未再出现房扑、房颤3、心房心肌病瘢痕相关性房扑这类房扑患者多见于女性,既往无心脏外科手术和消融手术病史,心脏B超未见明显心脏结构改变。心房心肌病是一类以左右心房纤维化为特征的心脏疾病,临床表现为病窦综合症和房性心动过速交替。心房纤维化若侵袭到窦房结影响正常心脏传导,就会出现病窦综合征;若侵袭心房引起缓慢传导,就会出现折返性心动过速。这些病人由于可能同时合并病窦综合征,房扑转复后可能出现心脏骤停危及生命,因此这类患者的房扑切忌盲目转复。典型病例患者青年男性,既往无任何心脏病病史,反复心悸1年余心电图提示为持续性房扑,出现气短、双下肢水肿等严重心功能不全症状心脏B超提示心功能降低,未见明显结构性改变 通过三维激动标测证实为左房前壁瘢痕相关的房扑(见上图)左房前壁存在明显心房纤维化,局部形成缓慢传导阻断左房前壁缓慢传导部位后,房扑终止(见下图),随访至今未再出现房扑房扑的本质是折返机制,这就赋予了房扑不同于其他心律失常的特殊性。房扑多与心房的纤维化坏死、心肌缓慢传导有关,因此其好发人群相对固定,既往有过心脏外科手术、消融手术、心房扩大及心房心肌病的患者是房扑的高发人群。房扑治疗的关键就是找到并阻断其折返环,阻断其折返环就有望根治房扑。然而,部分房扑可能存在多个折返环,能否寻找到所有折返环很大程度上依赖于术者深厚的电生理功底。房扑患者由于症状严重,极易出现心动过速心肌病,且常合并病窦综合征,盲目转复风险极大,因此房扑一旦确诊应尽早至专科医院行射频消融治疗,有望得以彻底根治。
曾迪 副主任医师 空军军医大学唐都医院 心血管内科4796人已读
问诊记录 查看全部
- 冠心病 心绞痛 您好主任,我父亲说最近两周每天早晨起床心脏疼,起来活动后有所... 我们应该是先做冠脉CTA还是直接做造影?总交流次数5已给处置建议
- 患者:男 41岁 心脏不舒服 最后交流时间 04.02心脏不舒服 心脏不舒服,有时间能听到蹦蹦的跳动心,感觉老是很激动一样,两... 这个是不是心脏病,这种情况严重不,平时该注意什么,严重不总交流次数11已给处置建议
- 室上速 心跳快,胸痛胸闷,打不出嗝,心痛,无家族史, 有什么治疗方法,能不能治愈总交流次数10已给处置建议
- 体检检查出来糖尿病,让拍心脏ct造影 想让看下拍的心脏片子,还有腹部ct,了解下情况,体检说有冠状... 需要如何控制总交流次数9已给处置建议
- 恶心欲吐一天。 患者于一天前无诱因下出现恶心,欲吐。呈阵发性,昨晚进食烤肉后... 评估病情。总交流次数9已给处置建议
总访问量 8,993,311次
在线服务患者 11,749位
科普文章 80篇
年度好大夫 1位
领导风采



