科室医生 查看全部
-
心血管内科

袁晓利
主任医师 副教授
3.3
心血管内科
张春芳
主任医师 教授
3.3
心血管内科
李文庆
主任医师 副教授
3.3
心血管内科
鲁立新
主任医师 副教授
3.3
心血管内科
王国涛
主任医师
3.2
心血管内科
高志刚
主任医师 教授
3.2
心血管内科
王成全
主任医师 副教授
3.2
心血管内科
胥耀文
主任医师
3.2
心血管内科
李秋波
主任医师 教授
3.2
心血管内科
周涛
副主任医师
3.2
-
心血管内科

张建庆
副主任医师
3.1
心血管内科
葛峰
副主任医师 讲师
3.1
心血管内科
韩羽
主任医师
3.1
心血管内科
郑善国
副主任医师
3.1
心血管内科
邓立菊
副主任医师 副教授
3.1
心血管内科
王妍敏
副主任医师
3.1
心血管内科
张辉
副主任医师
3.1
心血管内科
李剑
主任医师
3.0
心血管内科
冯雪影
副主任医师
3.0
心血管内科
陈波
副主任医师
3.0
-
心血管内科

朱淼
副主任医师
3.0
心血管内科
白焱
副主任医师
3.0
心血管内科
刘磊
副主任医师
3.0
心血管内科
张庆辉
主任医师
3.0
心血管内科
付跃超
主治医师
3.0
心血管内科
付鑫
主治医师
3.0
心血管内科
秦晓丹
副主任医师
3.0
心血管内科
胥宝和
副主任医师
2.9
心血管内科
宋玲
副主任医师
2.9
心血管内科
李海兰
副主任医师
2.9
-
心血管内科

陈阳
副主任医师
2.9
心血管内科
王蕊
副主任医师
2.9
科普·直播义诊专区 查看全部
- 精选 转载 亮点解读:2020 AHA/ACC肥厚型心肌病诊疗指南(下) 原创 阜外医院HFCU 心力衰竭
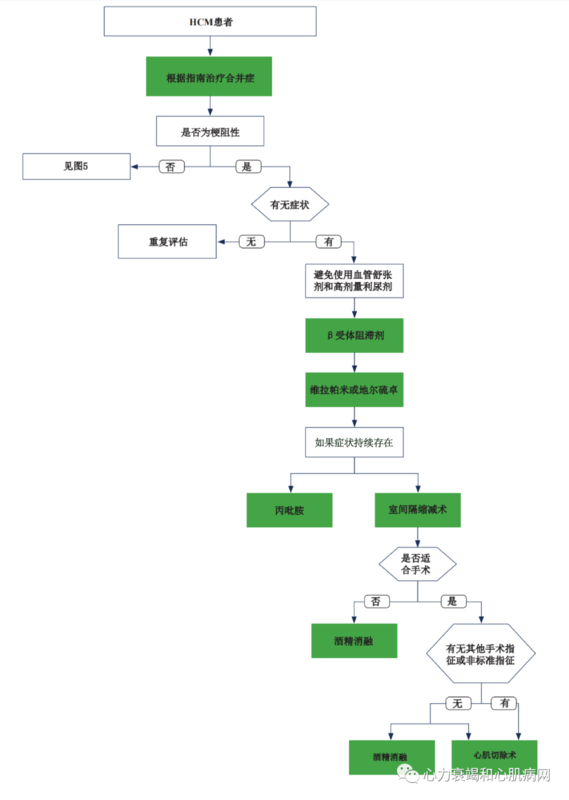
??H??HCM患者的治疗与管理CM者的治疗Z与管理?? 01有症状的梗阻性HCM患者的管理 1.有症状的梗阻性HCM患者的药物治疗 对于梗阻性HCM患者,药物治疗的主要目的为改善左室流出道梗阻进而改善患者症状,目前尚缺乏证据证实药物治疗可改善患者自然病程。由于患者日常生活中左室流出道梗阻程度变化较大,因此药物疗效评价的主要依据为患者用药后症状改善的程度而非左室流出道压差的变化。总体而言,不具有血管扩张作用的β受体阻滞剂是目前的首选。钙通道阻滞剂(如维拉帕米、地尔硫卓)则是β受体阻滞剂的有效替代品,当患者对上述至少一种药物治疗的反应不佳时,可进一步选择丙吡胺、室间隔缩减术(SRT)等治疗。此外,应避免应用可加重左室流出道梗阻的单纯扩血管药物(如二氢吡啶类钙通道阻滞剂、ACEI/ARB类)及大剂量利尿剂。一线治疗药物加低剂量利尿剂可部分改善出现持续气促或其它充血性症状的梗阻性HCM患者。上述药物治疗方法同样适用于心室中部梗阻的HCM患者。 2.指南推荐概述 2.1.β受体阻滞剂是目前梗阻性HCM治疗的一线用药,也是第一个被发现可用于改善左心室流出道梗阻的药物。β受体阻滞剂的目标剂量为在未出现明显β肾上腺素能受体阻滞表现(如静息心率显著下降)的基础上,症状改善最明显时的剂量。 2.2.维拉帕米和地尔硫卓也可适度改善梗阻性HCM患者的症状。两种药物除了有负性变时与负性变力的作用外,也具有一定的血管舒张作用。目前尚无充分证据表明钙通道阻滞剂可联合β受体阻滞剂直接治疗HCM患者,但可用于治疗合并高血压的HCM患者。 2.3.对于β受体阻滞剂与非二氢吡啶类钙通道阻滞剂药物治疗反应不佳的梗阻性HCM患者,可考虑丙吡胺及室间隔缩减术等进一步治疗。在选择开始上述治疗前,应全面充分地告知患者治疗的成功率、收益及风险等相关信息。已有相关研究表明丙吡胺可显著改善一线药物(β受体阻滞剂、维拉帕米或地尔硫卓)治疗反应不佳的梗阻性HCM患者的症状,尤其适用于当患者无法进行SRT时。此外,由于丙吡胺可显著增强房室结的传导作用,尤其当患者出现房颤时可诱发房颤伴快心室率,因此应用丙吡胺时,应联合应用抑制房室传导的药物,如β受体阻滞剂、维拉帕米、地尔硫卓等。丙吡胺的这一副作用可被吡斯的明拮抗。对于经强化药物治疗仍有明显症状的梗阻性HCM患者,SRT是缓解左心室流出道梗阻最有效的办法。梗阻性HCM患者的生存率低于非梗阻性HCM患者,解除梗阻可有效改善患者预后。 2.4.急性低血压是HCM患者常见的急症之一,处理时既要增加心脏前后负荷,又要避免增加心率和心肌收缩力。静脉血管收缩剂(如苯肾上腺素)可用于这一急症的处治。β受体阻滞剂与血管收缩剂联用也可处理急性低血压,因为可降低心肌收缩力并可通过延长心脏收缩期心室充盈时间增加心肌前负荷。 2.5.当患者合并充血的症状和(或)体征时,低剂量利尿剂可改善患者症状。使用后应密切关注患者的情况,不可大剂量或过于积极使用利尿剂治疗患者,因其可能诱发或加重左室流出道梗阻。 2.6.当梗阻性HCM患者合并其它临床疾病时,合并症的药物治疗应更加谨慎,因为部分药物可能诱发或加重左心室流出道梗阻,如治疗高血压及保护肾脏功能时所使用的利尿剂或血管扩张剂。虽然上述药物可谨慎地应用于无症状梗阻性HCM患者,但当患者合并明显症状或当患者开始使用药物后出现梗阻相关症状时,应加大改善心室流出道梗阻药物的剂量,同时减少、停用或替代用于治疗合并症的药物。因此,梗阻性HCM是正性肌力药、单纯血管扩张剂及大剂量利尿剂应用的相对禁忌症。 2.7.尽管维拉帕米和地尔硫卓可显著改善左室流出道梗阻症状,但在部分患者中,上述药物的血管扩张作用更为突出。血管扩张可引起心室后负荷显著降低,这对于合并静息状态下左室流出道压力高(>80-100mmHg)的患者和(或)合并充血性心力衰竭的患者而言是非常危险的。目前已有数例<6周的新生儿在静脉注射维拉帕后出现严重低血压及心动过缓的报告。但也有相关研究指出,在严密的监测下,维拉帕米对月龄较大的新生儿及儿童疗效明显且耐受性良好。 图1?HCM合并左室流出道梗阻/心衰治疗流程 3.有症状的梗阻性HCM的侵入性治疗 SRT主要是外科室间隔切除术和介入下化学消融术如酒精,常用于药物治疗后症状不能缓解或症状影响生活质量的患者,此类患者的NYHA心功能分级常为Ⅲ级或Ⅳ级。 经主动脉扩大室间隔心肌切除术广泛用于有症状的HCM患者的治疗。室间隔心肌切除术的技术已经发展到可以缓解心室内任意水平梗阻的压力梯度,死亡率<1%,临床成功率>90%-95%。虽然有些中心通过孤立的扩大室间隔心肌切除术达到了这种结果,但其他中心也发现二尖瓣前叶或二尖瓣装置修补术的治疗价值。室间隔心肌切除术可消除或减少收缩期二尖瓣前移(SAM)介导的二尖瓣反流(MR),减小左房大小,对左室也有轻度的逆向重构作用。外科室间隔心肌切除术后的长期生存率与同年龄层的普通人群相似,复发的流出道梗阻罕见。对于需要手术矫正的相关心脏病患者和伴有乳头肌异常导致流出道梗阻的患者,室间隔心肌切除术尤其有利。同样的,室间隔酒精消融术经过改进,在有经验的介入治疗中心,手术死亡率较低(<1%)。但是室间隔酒精消融术需要合适的冠状动脉解剖,且此术式对静息情况下高压力梯度(≥100 mmHg)和较厚室间隔(≥30 mm)的效果不理想。早前所担忧的与 术后室间隔瘢痕相关的迟发性室性心律失常在最近的研究中没有得到证实,而且中期生存率通常与接受外科手术的患者相似。室间隔酒精消融术与室间隔心肌切除术相比,发生需要永久起搏器的传导阻滞风险更大,同时残留梗阻发生再次干预的几率也更大;有7%-20%的酒精间隔消融治疗的患者需要接受重复室间隔酒精消融术或室间隔心肌切除术。室间隔酒精消融术避免了胸骨切开,而且可以减轻患者的手术疼痛,对于虚弱或有合并疾病、外科手术切除室间隔风险高的病人,室间隔酒精消融术较为适用。 02射血分数保留的非梗阻性HCM患者管理指南推荐 有症状的非梗阻性HCM在诊断和治疗上都是一种挑战,HCM相关死亡风险与是否存在梗阻无关。非梗阻性HCM患者的常见症状包括呼吸困难和胸部不适,可能是舒张功能障碍或失代偿性心力衰竭相关的左室充盈压增高、心肌需氧量增加、微血管功能受损或并发冠状动脉疾病(CAD)所致。在儿科患者中发现,与HCM相关的限制性生理可能与更差的不良结局有关。有心绞痛或冠心病危险因素的患者,应排除阻塞性CAD。高血压、糖尿病、肥胖症等基础病,通常是非梗阻性HCM患者出现症状的主要原因。控制基础病结合药物治疗HCM,可以最大程度减轻患者症状。目前尚无前瞻性研究评估药物对非梗阻性HCM患者远期结局的影响。 表1?射血分数保留的非梗阻性HCM患者管理指南推荐 03HCM合并心房颤动患者的管理 心房颤动是HCM患者常见的心律失常,也影响生活质量和增加中风事件,其治疗包括预防血栓事件、控制症状。传统房颤卒中评分不适合HCM患者,华法令和直接口服抗凝药均可应用。定期进行必要监测以发现是否存在房颤,对于给高危中风患者及时进行抗凝治疗是非常重要的。即使是被心电监测发现的无症状房颤,同样具有很高的中风危险。如需要节律维持,抗心律失常药物的选择需要个体化。房颤射频消融也是维持节律的重要治疗之一,尽管有很高的复发率。 表2 心房颤动管理的指南推荐 *ICD:植入型心律转复除颤器 表3?HCM合并心房颤动患者的抗心律失常药物治疗选择 04HCM合并室性心律失常患者的管理 对于HCM植入ICD的患者,预防室性心动过速复发是重要的治疗目标,ICD电击影响生活质量,且导致预后不佳。大多数关于室性心动过速二级预防的研究都剔除了HCM患者,因此目前缺乏处理HCM合并室性心动过速的循证证据。药物治疗应根据患者基础状况给予个体化选择,一般优先考虑应用胺碘酮治疗,使用时警惕副作用,但对总体生存率无影响。ICD的程序性抗心动过速起搏(ATP)可能会减少电击风险。对于应用抗心律失常药物无效和ICD无法耐受的患者,也可以选择导管消融。 表4?HCM合并室性心律失常患者管理的指南推荐 05HCM合并晚期心衰患者的处理 心力衰竭症状的一般处理方法如下图所示。由于射血分数(EF)通常会高估HCM患者的心肌收缩功能,按照惯例,EF<50%与较差的预后相关,因此被认为是收缩功能显著降低。因此,对于HCM患者,当EF<50%时就应该启用针对HFrEF的GDMT,其它治疗原则仍遵循心力衰竭指南。器械治疗方面,包括针对SCD的ICD一级预防,以及针对EF <50%且NYHA?III~IV级的心衰患者,符合心脏再同步化治疗(CRT)适应症时启用CRT治疗。无论左室射血分数(LVEF)如何,如果患者在已经优化药物治疗或不能选择行SRT情况下,仍出现复发室性心律失常或严重(NYHA III级至IV级)症状,则需要进行心脏移植评估,并且心肺运动试验(CPET)在风险分层中发挥作用。对于NYHA III级至IV级症状的患者,有时可使用左心室辅助装置(LVAD)。 表5?HCM合并晚期心衰患者的推荐处理 ACE:血管紧张素转换酶抑制剂;ARB:血管紧张素Ⅱ受体阻滞剂;ARNI:血管紧张素受体脑啡肽酶抑制剂;CRT:心脏再同步治疗;EF:射血分数;GDMT:指南指导的管理和治疗;HCM:肥厚型心肌病;LBBB:左束支传导阻滞;LVAD:左心室辅助装置;LVEF:左心室射血分数;MRA:盐皮质激素受体拮抗剂;NYHA:纽约心脏协会。 图2 心衰管理流程 06HCM患者生活方式管理 尽管规律体力活动有助于延长寿命和减少整体心血管风险,但对HCM患者从事休闲锻炼和竞技运动仍存在质疑。现有资料关于这些运动参加者的猝死风险和归因于HCM的猝死比例的信息不一致。尽管先前观察性研究认为HCM是竞技运动员最常见的猝死原因之一,但由于发生猝死是包括运动员和诊断为HCM患者在内的年轻人的罕见事件,鉴于研究结果有些不一致和HCM本身个体差异性极大,因此无法给予所有HCM患者划定一个明确的运动强度上限。在这里指南也建议患者参加共同决策。现有资料表明大多数女性HCM患者对妊娠的耐受性良好,产妇死亡率较低,在过去17年的文献报道仅有3例出现死亡,均为高风险(有1例未诊断)患者。约25%的HCM孕妇出现症状(呼吸困难、胸痛、心悸)和并发症(心衰和心律失常),其中大多数患者在怀孕前就有症状。左室流出道梗阻的女性患者结局相比非梗阻者没有差别。 表6 HCM患者生活方式推荐
 张春芳 主任医师 大庆龙南医院 心内科529人已读
张春芳 主任医师 大庆龙南医院 心内科529人已读 - 精选 自己如何才能规范的测量血压?
血压是人体重要的生命体征。血压测量是了解血压水平、诊断高血压、指导治疗、评估降压疗效以及观察病情变化的主要手段。因此正确规范的测量血压、得到第一手数据资料,十分重要。测压前准备:测血压前半个小时内不喝
葛峰 副主任医师 大庆龙南医院 心内科4611人已读 - 药师给你提个醒,这17类药物可引起高血压!
Gcplive 好医术心学社 2022-03-1906:10来源:药评中心药物性高血压是指常规剂量的药物或该药物与其他药物之间发生相互作用而引起血压升高,当血压>140/90mmHg时即考虑药物性高血压。原则上,一旦确诊高血压与用药有关,应该尽量停用这类药物,换用其他药物或者采取降压药物治疗。1.甘草类常见药物甘利欣 生胃酮升高血压机制●抑制11β_羟类固醇脱氢酶的活性,提高内源性皮质激素水平●阻止前列腺素的合成●抑制组胺的合成及释放治疗利尿剂 CCB ACEI(ARB)温馨提示:甘利欣(甘草酸二铵):主要用于伴有谷丙氨基转移酶升高的急、慢性病毒性肝炎的治疗。生胃酮(甘珀酸钠--甘草次酸的半琥珀酸酯二钠盐):用于消化性溃疡的治疗。2.非甾体抗炎药常见药物吲哚美辛、布洛芬、双氯芬酸、塞来昔布升高血压机制●水钠潴留●降低前列腺素的含量●肾脏损伤治疗CCBACEI(ARB)温馨提示:非甾体抗炎药可减弱降压药的作用。对于一些肾功能不全的病人,血管紧张素转换酶抑制剂与非甾体类抗炎药合用时,可能导致肾功能进一步减退。3.噻唑烷二酮类降糖药常见药物罗格列酮、吡格列酮升高血压机制水钠潴留严重心衰者慎用温馨提示:罗格列酮:水肿发生率为4.8%,与胰岛素合用时为15.3%。噻唑烷二酮类药物有导致或加重充血性心力衰竭的危险。4.麻黄素类常见药物麻黄素滴鼻剂;麻黄素与氯苯那敏、苯海拉明等配伍升高血压机制●直接激动肾上腺素α和β2受体●间接促进NE神经递质的释放●较显著的中枢兴奋作用治疗α受体阻滞剂β受体阻滞剂温馨提示:高血压和心脏病患者应在医生指导下使用含麻黄的中成药。5.β2受体激动剂常见药物沙丁胺醇、班布特罗、特布他林、氯丙那林升高血压机制交感神经系统的激活(心率加快等),心脏迷走神经抑制,压力反射敏感性降低治疗慎用于嗜铬细胞瘤或甲状腺功能亢进温馨提示:β2受体激动剂主要用于哮喘,常见不良反包括震颤、头痛、心动过速等。6.茶碱类常见药物氨茶碱、多索茶碱、二羟丙茶碱升高血压机制促进内源性肾上腺素和去甲肾上腺素释放温馨提示:茶碱类可致心律失常,可使原有的心律失常恶化。茶碱与麻黄碱合用可使毒性增强。克林霉素、林可霉素、红霉素、罗红霉素、克拉霉素、依诺沙星、环丙沙星、氧氟沙星等可降低茶碱清除率,增高茶碱不良反应发生率。7.左甲状腺素常见药物优甲乐、雷替斯、加衡升高血压机制交感神经系统兴奋性增高温馨提示:老年、有心血管疾病患者、有心肌缺血或糖尿病者,应从小剂量开始,给药后应密切观察患者有否心率加快、心律不齐、血压改变。8.催产素常见药物催产素升高血压机制大剂量使用时出现抗利尿作用垂体后叶素升高血压机制●收缩小动脉●促使肾脏对水的重吸收增加温馨提示:垂体后叶素:含催产素和加压素,主要用于肺、支气管出血(如咯血)、消化道出血(呕血、便血),并适用于产科催产及产后收缩子宫、止血等。9.单胺氧化酶抑制剂类常见药物呋喃唑酮、利血平、异烟肼、三环类抗抑郁药升高血压机制拮抗单胺氧化酶及其他酶类,不利于细胞内外的儿茶酚胺的灭活而使血管收缩作用增强治疗α受体阻滞剂温馨提示:呋喃唑酮:目前只能用于难以根除的幽门螺旋杆菌感染。利血平:北京降压0号、降压乐等传统复方降压药的成分之一。10.抗震颤麻痹药常见药物左旋多巴升高血压机制刺激突触后膜的多巴胺受体发挥抗震颤麻痹作用同时有升压作用温馨提示:多巴丝肼是左旋多巴与盐酸苄丝肼的复方制剂,也可升高血压。 11.环孢素等免疫抑制剂常见药物环孢素A、他克莫司升高血压机制●交感神经系统的激活●血容量扩张时利尿反应迟钝●NO介导的血管舒张功能受损和内皮素释放增加●阻断神经钙蛋白后肾交感神经传入神经被激活治疗CCB(可能增加血环孢菌素浓度)多种降压药物联合使用(含氯压定)12.促红细胞生成素常见药物重组人促红细胞生成素升高血压机制●血管收缩与细胞内的钙稳态及交感神经兴奋性增加●刺激血管内皮细胞内皮素合成●红细胞增多症●遗传学机制治疗首选CCB或α受体阻滞剂,利尿剂和ACEI降压不敏感13.雌激素类常见药物升高血压机制治疗雌二醇、尼尔雌醇、结合雌激素、孕三烯酮、去氧孕烯炔雌醇升高血压机制●水钠潴留●RAS激活(肾素-血管紧张素系统)●胰岛素抵抗利尿剂ACEI(ARB)β受体阻滞剂温馨提示:倍美力(结合雌激素片);内美通(孕三烯酮胶囊);妈富隆(去氧孕烯炔雌醇片)。14.孕激素类常见药物安宫黄体酮、炔诺酮、醋酸甲羟孕酮升高血压机制大剂量用药会产生肾上腺皮质激素反应温馨提示:炔诺酮:用于月经不调、子宫功能出血、子宫内膜异位症等;单方或与雌激素合用能抑制排卵,作避孕药。醋酸甲羟孕酮:可用于月经不调、功能性子宫出血及子宫内膜异位症等。还可用于子宫内膜癌、晚期乳腺癌。15.雄激素常见药物甲睾酮、苯丙酸诺龙、康力龙升高血压机制●诱发红细胞增多症●影响钾离子通道和雄激素受体的调节,导致氮、钠、钾、磷的潴留和胰岛素抵抗16.糖皮质激素常见药物氢化可的松、强的松、地塞米松升高血压机制糖皮质激素具有盐皮质激素活性,可引起水钠潴留等注意血钾变化治疗利尿剂CCBACEI(ARB)17.麻醉药常见药物氯胺酮、地氟烷、七氟醚、纳洛酮升高血压机制交感神经兴奋性增高α受体阻滞剂氯压定、地尔硫卓利他林、苯丙胺、可卡因促使多巴胺和NE从神经末梢释放并阻断其回收,使相应的突触部位含量增高和作用时间延长治疗α受体阻滞剂维拉帕米硝酸甘油
张春芳 主任医师 大庆龙南医院 心内科715人已读
问诊记录 查看全部
- 冠脉搭桥术后10年 患者于10年前就诊医院,行冠脉搭桥手术,近一个多月出现心悸,... 龙南医院出院大夫让定期打波立达牌阿利西尤单抗注射液75mg,由于疫情老人出门不便,想用智慧医院开出2...总交流次数8已给处置建议
- 胸闷 心血管疾病总交流次数20已给处置建议
- 心脏不舒服 心脏早博不舒服总交流次数38已给处置建议
- 患者:女 64岁 心脏起博器植入、胸腔积液、右心缘扩大 最后交流时间 2022.01.09心脏起博器植入 胸腔积液 右心缘扩大 安装了起搏器,之后憋气、水肿,做DR检查右心缘扩大总交流次数2已给处置建议
- 高血压,心脏早搏 心悸,高血压 通过服药,早搏症状已经有很大缓 问题1我怎样停减服(盐酸普罗帕酮)?问题2我是否有心肌缺血?如有需怎样治疗总交流次数20已给处置建议
总访问量 687,935次
在线服务患者 2,159位
科普文章 10篇



