科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 有种痛不欲生叫间质性膀胱炎
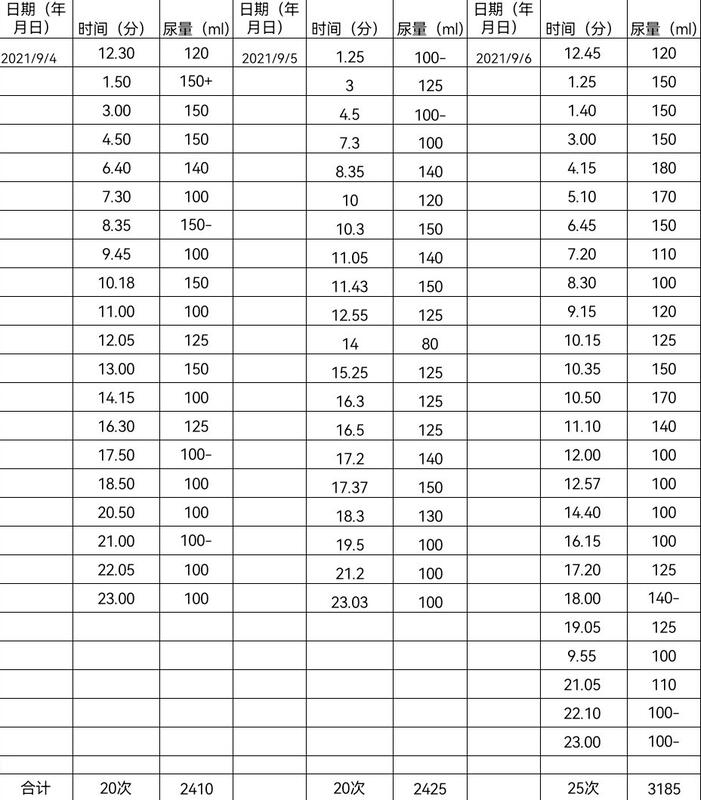
“这个病困扰我太久了,说短点,四五年,要说长的话就真不知道有多久了,辗转多个医院,走了太多弯路,现在终于可以回家好好过节了”王阿姨感叹到。 多年前,来自渝北区的王阿姨出现尿频、尿急、尿痛,在当地医院诊断为“泌尿道感染”,抗感染治疗后,症状没有明显改善。于是,王阿姨辗转市内多家大型三甲医院就诊,有些医院诊断为泌尿道感染,有些医院诊断为膀胱过度活动症,还有的医院诊断为膀胱出口梗阻,针对相关疾病进行系统性治疗后,症状不见减轻,反而日趋加重,每日小便次数明显增加,不是在厕所就是在去厕所的路上,王阿姨的生活笼罩了一层阴霾。 多方求治无果,在朋友介绍下,王阿姨一家人专程来到中国科学院大学重庆医院(重庆市人民医院)泌尿外科找到了肖啸医师。“听说你是这方面的专家,我们慕名而来,希望在你这里得到有效的诊治”王阿姨拉住肖啸医师的手,满怀希望地说。通过询问病史以及查阅相关的检查资料,肖啸医师发现王阿姨每次小便前,下腹部疼痛非常明显,伴随强烈的紧迫感和痉挛,小便量少,还有部分尿液无法完全排出。众多的证据指向一个疾病---间质性膀胱炎,但还缺少一把打开盲盒的钥匙。在同王阿姨和家人沟通后,肖啸医师为王阿姨实施了膀胱水扩张术+膀胱电切活检术,术中见到膀胱颈挛缩,这也解释了为什么会有尿不尽的原因。通过扩张发现膀胱容量可以达到500ml以上,活检结果也排除了膀胱肿瘤,终于,钥匙打开了盲盒。术后王阿姨感觉下腹部疼痛基本消失,尿频、尿急的症状也缓解不少,术后2天好转出院。 截至目前,王阿姨已接受4次膀胱灌注治疗,疼痛症状基本消失,每日小便次数也由原来的20余次减少到14次左右,单次小便量最多可达到280ml,精确的诊断加上规律的治疗也让王阿姨坚定了治疗的信心。 间质性膀胱炎是膀胱壁的一种慢性伴有疼痛的炎症病变,它的病因尚不清楚。与普通膀胱炎不同,间质性膀胱炎并非由细菌所致,使用传统的抗生素治疗无效,也并非由身心失调或压力所致,这一点非常重要。不应低估间质性膀胱炎对个人生活的影响,它能使人变得衰弱并导致患者出现无助感和绝望感。患者在得到明确诊断前常常需要经过漫长的就医过程。 间质性膀胱炎可以累及任何年龄、种族和性别,最常见于女性。可能出现的症状为疼痛、尿频、尿急。膀胱水扩张+膀胱电切活检术作为间质性膀胱炎相当重要的鉴别诊断方法,尽管有一定的短时治疗效果,但不是治疗手段,需要根据术后症状改善的情况来预测后续灌注治疗的效果。手术效果好,后续效果一般都还可以,治疗效果只有预测,但不绝对。 由于该疾病的特殊性,很少有非尿控亚专业的泌尿外科医师能全面准确地分析出患者的病情,常常会误诊为“泌尿道感染”“膀胱过度活动症”,虽然在疾病初始阶段,部分对症治疗可以短暂缓解症状,但是随着疾病进展,常规抗生素以及抑制膀胱过度活动的药物收益日渐式微。我在门诊收治的间质性膀胱炎患者,大部分有至少三年的辗转就医史,增加医疗成本的同时也会极大地打击患者治疗的信心。因此,我建议这类患者在治疗效果不理想时,及时寻求尿控亚专业医师的帮助。 肖啸,中共党员,硕士研究生,主治医师,毕业于重庆医科大学,参与国家自然科学基金面上项目一项,重庆市卫健委重点项目一项,发表SCI 3篇,CSCD核心期刊3篇。骶神经调控西南专家联盟成员。擅长妇科泌尿(尿失禁,盆腔器官脱垂,瘘),间质性膀胱炎,膀胱过度活动症,神经源性排尿困难等诊治。对于骶神经调控及经耻骨后无张力吊带尿道中段悬吊术具有丰富的临床经验。 专科特色:常规开展尿动力学检查、经耻骨后尿道中段无张力悬吊术、骶神经刺激电极置入术 门诊时间:每周四下午两江院区门诊部2楼12诊室
 肖啸 主治医师 重庆市人民医院 泌尿外科600人已读
肖啸 主治医师 重庆市人民医院 泌尿外科600人已读 - 精选 尿频、尿急、尿痛不一定是感染,也可能是它
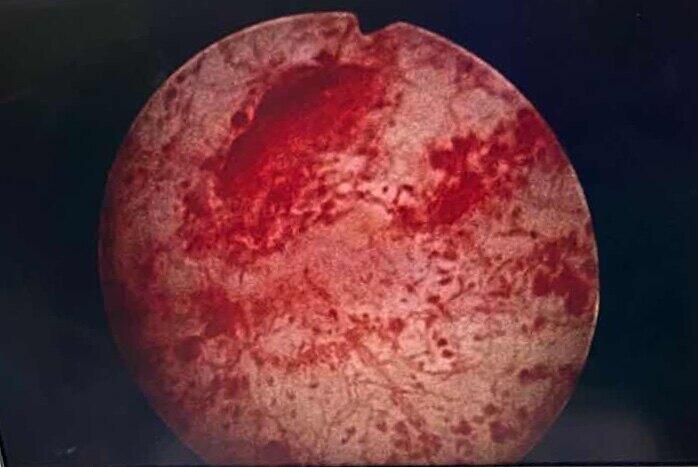
“这五年,我走遍了重庆所有的大型三甲医院,从来没有一名医生告诉我这个疾病,这也是我第一次听说这个病,现在搞清楚了诊断,又给了我治疗的信心...”刘阿姨出院时满怀感激地说。 原本开朗的我有了“社交恐惧症”五年前,刘阿姨不明原因出现尿频、尿急、尿痛,以为只是单纯的泌尿道感染,到附近医院就诊后,用了几天“消炎药”后症状就消失了。过了一段时间,症状再次出现,使用“消炎药”治疗后症状反反复复,并且出现了储尿期下腹部疼痛等症状。刘阿姨多方辗转重庆市内各大三甲医院,均诊断为“膀胱过度活动症”,给予针对“膀胱过度活动症”的药物治疗后,症状反复,呈进行性加重的趋势,每日小便次数多,稍微憋尿下腹部就疼痛明显,让开朗、喜欢社交的刘阿姨倍加苦恼。 曙光再现,一扫阴霾:层层排除,锁定“元凶”多方求治无果,刘阿姨和家人抱着试一试的心态,来到中国科学院大学重庆医院(重庆市人民医院)泌尿外科门诊,尿常规提示泌尿道感染,收入住院治疗。 负责接诊的泌尿外科主治医师肖啸,对刘阿姨储尿期下腹部疼痛的症状产生高度警惕,一个少见的疾病名称浮现在肖医生的脑海中。因为刘阿姨存在尿路感染,需要感染治愈后才能进一步确诊。除了常规的抗感染治疗,同时请刘阿姨记录排尿日记,并且标注每次排尿时的疼痛感受。经过一周的积极抗感染治疗,刘阿姨的尿常规恢复正常,泌尿道感染治愈,但是尿频、尿急、尿痛和下腹部疼痛的症状没有明显的改善,结合记录的排尿日记,肖医生给出了自己的诊断:间质性膀胱炎!通过与刘阿姨和家人积极沟通,行了膀胱水扩张术+膀胱电切活检术,根据术中所见和术后活检结果,佐证了间质性膀胱炎的诊断,这为后续制定治疗方案提供了切实的依据。 术后刘阿姨下腹部的疼痛症状明显改善,第二天好转出院。根据治疗方案,刘阿姨继续接受每周一次的透明质酸钠膀胱灌注治疗,治疗四周以后,疼痛基本消失,尿频、尿急症状明显缓解,未再发生泌尿道感染,现已接受了十二次灌注,完成了第一阶段治疗,改为每月一次灌注。 什么是“间质性膀胱炎”?间质性膀胱炎是膀胱壁的一种慢性伴有疼痛的炎症病变,它的病因尚不清楚。与普通膀胱炎不同,间质性膀胱炎并非由细菌所致,使用传统的抗生素治疗无效。也并非由身心失调或压力所致,这一点非常重要。不应低估间质性膀胱炎对个人生活的影响,它能使人变得衰弱并导致患者出现无助感和绝望感。患者在得到明确的诊断前常常需要经过漫长的就医过程。 1、病因学 欧洲间质性膀胱炎研究协会(European Society for the Study of Interstitial Cystitis,ESSIC)1990年提出病因学理论如下: 1)感染 2)特殊类型的膀胱病灶或感染 3)变态反应性、免疫性或自身免疫性疾病 4)细胞保护作用缺陷 5)尿液中的毒性成分 6)遗传变异 7)内分泌系统紊乱 8)淋巴回流受阻 9)血管阻塞 10)神经源性紊乱 11)精神类疾病 2016年提请讨论病因学理论大致相同 1)免疫细胞活化 2)尿路上皮细胞功能障碍/葡胺聚糖(GAG)层缺陷导致 3)尿路上皮渗透性增加 4)膀胱尿路上皮细胞增殖受抑制 5)感染 6)神经生物学/盆腔器官相互作用 7)尿液毒性成分 8)低氧 9)遗传学因素 现今的病因学理论已将精神类疾病剔除在外,通过高度精确敏感的分子技术,相应研究已彻底推翻了疾病可能源于感染的观点。 2、容易患间质性膀胱炎的人群:可以累积任何年龄、种族和性别,最常见于女性。 3、可能出现的症状: (1)疼痛:下腹、尿道或阴道疼痛,还经常发生在性交时,男性病人可能会出现睾丸、阴囊或会阴疼痛以及射精痛。 (2)尿频:白天或夜间均尿频,可多达数十次; 尿急:感觉必须立刻排尿,可能还伴有疼痛、紧迫感或痉挛。 国科大重庆医院(重庆市人民医院)泌尿外科为满足日益增多的女性患者就医需求,特开设妇科泌尿/神经泌尿专科门诊,涵盖范围: 1.妇科泌尿:女性压力性尿失禁、女性盆腔脏器脱垂、膀胱过度活动症、间质性膀胱炎、泌尿生殖系尿瘘、女性排尿困难、女性尿道外阴疾病、阴道紧缩等私密整形。 2.神经泌尿:脊柱外伤患者膀胱康复与管理、脊柱术后排尿异常、先天性脊柱病变排尿异常、脑部/脊髓疾病后排尿异常、盆腔术后排尿异常等。 肖啸,中共党员,硕士研究生,主治医师,擅长妇科泌尿(尿失禁,盆底器官脱垂,瘘),神经泌尿外科,间质性膀胱炎,膀胱过度活动症等诊治。 专科特色:常规开展尿动力学检查、经耻骨后尿道中段无张力悬吊术、骶神经刺激电极置入术 门诊时间:每周二上午三院院区门诊3楼 每周四下午两江院区门诊部2楼12诊室
 肖啸 主治医师 重庆市人民医院 泌尿外科1674人已读
肖啸 主治医师 重庆市人民医院 泌尿外科1674人已读 - 憋不住尿?可以这样做!
膀胱过度活动症(overactivebladder,OAB)是一种以尿急为特征的症候群。主要表现为尿频,尿急,夜尿和急迫性尿失禁。一项关于中国人的流行病学调查显示,40岁以上人群中OAB的患病率在11.3%。相对于排尿正常的人群,OAB可导致抑郁,尿路感染的发病率明显上升,还会有更高的几率导致摔倒与骨折。同时会对患者的生活、工作、社交造成明显的影响,例如:不得不因OAB的症状而限制或中止运动;因担心OAB会发生在性生活中,因此回避性生活或减少亲密行为;减少社交活动、不敢远行;在工作上,影响效率和减少专注的时间;常需要特殊的内衣和卧具来保证卫生和清洁。尿频尿急,尤其是尿失禁,大大降低了人们的生活质量,被喻为“社交癌”。一.如何诊断?对于有尿频、尿急症状的患者,可以通过膀胱过度活动症评价量表得到初步诊断。排尿日记可以客观的记录每日的小便情况,最简单的方式就是使用一个量杯和一张纸,记录下每天小便的时间和小便量,但是需要注意的是,饮水量、运动量以及服用一些药物可能会影响记录的准确性。还有一些神经疾病可以导致OAB,如脑卒中,帕金森,脊髓损伤等。针对这一部分患者,除了详细的病史询问,还需要完善相关检查,如尿常规,膀胱镜及超声,CT之类的影像学检查来明确诊断。尿动力学检查是评估膀胱储尿和排尿功能的重要手段,可以提供给医生许多有价值的信息。对于常规治疗效果不佳的OAB患者,推荐进行尿动力学检查。二.治疗方案。1.急迫抑制策略。鼓励患者在出现尿急症状时休息,放松身体,重复地收缩盆底肌以减少尿急感,抑制逼尿肌收缩和阻止漏尿。当尿急症状减弱,可以踱步继续上厕所。患者坚持这种训练可以增加膀胱容量,减低膀胱过度活动,提高对膀胱的控制性。2.口服药物治疗。(1)M受体阻滞剂:托特罗定、索利那新。治疗时间至少需要四周,根据症状改善情况调整用药方案。剂量增加也会导致不良反应的发生率升高,如排尿困难,口干,便秘等,对于老年患者,认知障碍的发生率也明显提高,需要谨慎使用。(2)β3受体激动剂:米拉贝隆。通过促进膀胱舒张改善尿频尿急的症状,不良反应少,与M受体阻滞剂联用则会带来更好的治疗效果,并且不会增加急性尿潴留发生的风险。对于单药治疗效果不好的患者,建议联合用药。对于接受至少一种药物治疗4-8周后,经过充分评估,疗效不佳的患者,称为“难治性OAB”。3.肉毒素。目前临床上主要使用A型肉毒素,通过抑制神经末梢乙酰胆碱的释放来抑制肌肉收缩,使肌肉松弛,常用于面部除皱美容的治疗。膀胱粘膜下注射肉毒素对于难治性OAB也有很好的治疗效果,注射一次通过疗效可以维持6-9个月。最常见的不良反应包括尿路感染、残余尿量增加和尿潴留,终止治疗的时间取决于随访时间、治疗效果和副作用,特别是尿潴留和尿路感染等因素。4.骶神经调控。该疗法用于治疗保守治疗无效或无法耐受更多保守治疗患者的膀胱过度活动症(急迫性尿失禁、严重的尿频尿急)、非梗阻性尿潴留、大便失禁等。该疗法是膀胱过度活动症三线治疗中唯一推荐级别的治疗,综合有效率达73%。在最新版的专家指南中,明确神经源性膀胱及间质性膀胱炎为该疗法相对适应症。5.胫神经刺激。胫神经包含L4~S3的神经纤维,与支配膀胱和盆底的神经纤维起源于相同的脊髓节段,通过刺激躯体传入成分抑制膀胱传入活动,阻断异常信号传递至脊髓和大脑,实现“神经调节“,治疗膀胱过度活动症。胫神经刺激疗法用于行为治疗效果不佳的患者,可改善药物治疗无效患者的主观和客观症状。6.手术治疗。包括膀胱扩大术,逼尿肌部分切除术,尿流改道等。由于外科手术创伤大,术后并发症发生率高,加上先前叙述的几种疗法已可以有效治疗绝大多数OAB患者,因此,外科手术在OAB患者中的应用越来越少。
 肖啸 主治医师 重庆市人民医院 泌尿外科72人已读
肖啸 主治医师 重庆市人民医院 泌尿外科72人已读
问诊记录 查看全部
- 小便时尿道口刺痛,小便前段明显 前两天,一两次小便中有刺痛感,大部分时间没有。未小便时症状缓... 如何缓解总交流次数28已给处置建议
- 反复尿路感染 尿道口异常 尿道口包块突出 较之前长大 尿道口边缘内侧有肉包 像撑开了尿... 想听下易主任意见 手术可以有效分开尿道口和阴道口吗?总交流次数5已给处置建议
- 尿频4年 患者于4年出现尿频,日间尿频10次,夜尿8-9次,查B超前列... 想问问琥珀酸索利片和硝苯地平缓释片同时服用好吗,平时也血压高,还有什么好的治疗总交流次数29已给处置建议
- 尿频,尿意感,膀胱出口梗阻 去年十一月份开始尿频,服药后好转,年底憋尿后复发,至今尿意感... 最近几天左边腹胀 痛 有时候感觉有些发凉是泌尿的问题导致的吗总交流次数62已给处置建议
- 尿频尿急 2023年底出现一次乳糜尿,后在重庆附一院住院检查又没有乳糜... 请问医生是什么病如此严重?可否开药缓解治疗?总交流次数61已给处置建议








