科室介绍 查看全部
科室医生 查看全部
-
中医消化科

陈光东
主任医师 教授
3.6
中医消化科
段国勋
副主任医师 副教授
3.6
中医消化科
徐州
主任医师 教授
3.6
中医消化科
赵龙
副主任医师
3.6
中医消化科
向未
副主任医师
3.5
中医消化科
彭昭宣
主治医师
3.4
中医消化科
杨伟兴
主治医师
3.4
中医消化科
肖国辉
教授
3.4
中医消化科
赵述光
副主任医师 副教授
3.4
中医消化科
李志
副教授
3.3
-
中医消化科

喻玉
副主任医师
3.3
中医消化科
李丽
副主任医师
3.3
中医消化科
田光敏
医师
3.3
中医消化科
刘蔚
主治医师
3.3
中医消化科
蒋亚玲
主治医师
3.3
中医消化科
吴霞
医师
3.3
中医消化科
易洁
医师
3.3
中医消化科
王星月
医师
3.3
中医消化科
石容
医师
3.3
中医消化科
李翼
医师
3.3
-
中医消化科

付娟
医师
3.3
中医消化科
冯雯
医师
3.3
中医消化科
陈珊珊
医师
3.3
科普·直播义诊专区 查看全部
- 精选 慢性胃炎的概念?
目前认为,慢性胃炎是多种病因引起的胃粘膜慢性炎性疾病,病理上以淋巴细胞和浆细胞浸润为主要特点。慢性胃炎十分常见,发病率占各种胃病中的首位,占消化科门诊就诊人次的40%-60%。诊断胃炎需借助胃镜和病理活检。
 向未 副主任医师 西南医科大学附属中医医院 脾胃·风湿免疫病科342人已读
向未 副主任医师 西南医科大学附属中医医院 脾胃·风湿免疫病科342人已读 - 胃功能四项实验室检测及临床意义
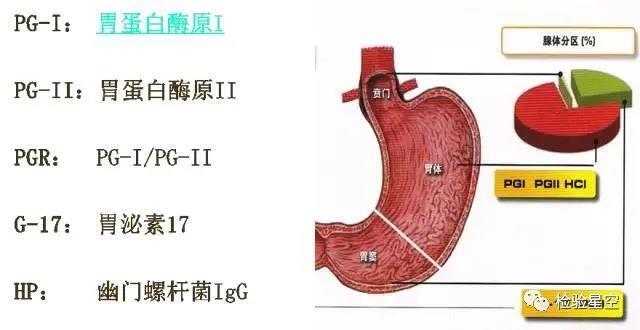
最近很多朋友咨询体检发现胃功能四项异常,有什么大问题没有?今天我来给大家摆一下。 胃功能四项检测是对胃癌进行早预防、早发现、早诊断、早治疗的首选筛查手段。它对人体无害、简便、可靠,能大范围地将正常人中的高危人群筛查出来,再进一步进行胃镜检查。《中国早期胃癌筛查流程专家共识意见》中提出使用PGⅠ/Ⅱ、G-17等指标用于胃癌的早期筛查。 一、胃功能四项: 胃功能四项检测包括:胃蛋白酶原Ⅰ(PGⅠ)、胃蛋白酶原Ⅱ(PGⅡ)、PGR(Ⅰ/Ⅱ计算比值)、胃泌素17(G-17)。 胃蛋白酶原(PG)是胃蛋白酶的前体,根据分布和免疫原性分为胃蛋白酶原Ⅰ(PGⅠ)和胃蛋白酶原Ⅱ(PGⅡ)两种亚群。PGⅠ和PGⅡ是胃黏膜细胞分泌的一种蛋白,大约有1%的胃蛋白酶原进入血液并稳定存在,胃萎缩时会改变胃蛋白酶原的分泌。因此,血清中PGⅠ和PGⅡ水平可以作为胃黏膜萎缩的可靠指标。目前,胃蛋白酶原水平检测已经被认为是“血清学上的胃镜检测”。胃蛋白酶原检测最适合健康体检,常可发现消化性溃疡、萎缩性胃炎乃至胃癌等胃部疾病,对胃病早期诊断的普查以及胃癌的预防干预具有重要意义。 胃泌素是一种重要的胃肠道肽类激素,由位于胃窦及十二指肠近端黏膜的G细胞合成及分泌,成熟胃泌素是酰胺化的胃泌素,酰胺化胃泌素包括G17、G34、G14、G6、G52、G71,其中G17是胃窦中胃泌素的主要形式。胃泌素可用于胃癌及癌前疾病的筛查, 在胃肠疾病的诊断中具有重要意义。 二、胃功能四项的临床意义: PGⅠ主要由胃泌酸腺细胞分泌,是检测胃泌酸腺细胞功能的指征;PGⅡ是由胃贲门的贲门腺和胃窦部的幽门腺和近十二指肠 Brunner腺产生,与胃底黏膜病变的相关性较大;PGⅠ/PGⅡ比值变化可反映胃黏膜萎缩程度。 血清PGⅠ和PGⅡ既可反映胃黏膜腺体和细胞的数量,也可间接反映胃黏膜不同部位的分泌功能。且不受饮食影响,没有日夜和季节变化,可作为监测胃黏膜状态的手段,弥补胃功检测空白区。PGⅠ和PGⅡ水平与幽门螺杆菌感染呈正相关,可作为根除治疗效果的评价指标。 胃蛋白酶原可作为消化性溃疡复发的指标:胃溃疡初期患者PGⅠ升高明显,复发者PGⅡ升高明显。胃癌切除术后患者的血清PG水平显著低于术前,胃癌复发者PGⅠ、PGⅡ升高。 G-17可反映胃窦部黏膜萎缩性情况,其水平取决于胃内酸度及胃窦部G细胞数量。临床上用于提示患者胃黏膜的功能状态,用于萎缩性胃炎、消化性溃疡等疾病的辅助诊断。高胃酸及胃窦部萎缩患者的血清G-17浓度较低。与血清PG检测相结合,血清G-17浓度检测可用于诊断胃窦(G-17水平降低)或仅局限于胃体(G-17升高)的萎缩性胃炎。联合检测血清PG、PG Ⅰ/Ⅱ、G-17可提高评估胃黏膜萎缩范围及程度的准确性。 胃蛋白酶原的检测意义: 1.PGⅠ>70且PGⅠ/PGⅡ>3提示胃黏膜正常; 2.PGⅠ<70且PGⅠ/PGⅡ<3提示萎缩性胃炎,胃癌肠化,预测胃癌风险。 胃泌素17的检测意义: 1.1-7表明胃泌素17含量正常; 2.<1提示体内胃泌素17含量偏低,有高酸或胃窦黏膜萎缩的可能; 3.7-15提示体内胃泌素17含量偏高,有患非萎缩性胃炎的风险; 4.>15提示体内胃泌素17含量高,患胃部疾病的风险大。 三、胃功能四项的临床应用: 1.胃溃疡、胃黏膜损伤、萎缩性胃炎、早期胃癌的筛查; 2.幽门螺杆菌感染的筛查及其根除治疗效果的评价; 3.消化性溃疡复发、治愈的判定指标; 4.切除术后复发的判定指标; 5.胃黏膜功能的动态监测; 6.人群的胃部健康体检。 转载自检验星空
 向未 副主任医师 西南医科大学附属中医医院 脾胃·风湿免疫病科2103人已读
向未 副主任医师 西南医科大学附属中医医院 脾胃·风湿免疫病科2103人已读 - 胃食管反流病的常见西医治疗手段
为把患者培养成为一个聪明、智慧的患者,让患者明明白白就医,明明白白用药,为提高患者的依从性,为加强医患有效沟通,特写此文。 常见西医治疗手段只是一般治疗规范,由于医学特殊性,特殊、危急情况,请咨询专业大夫。 首先我们应明确治疗胃食管反流病的目标快速有效缓解症状、治愈食管炎、提高患者生活质 量和预防疾病复发及并发症。我们所有的治疗措施都是围绕上述目标进行。 其次,我们来了解一下治疗胃食管反流病的常见西医治疗手段,包括改变生活方式、减少胃酸分泌的PPI(如雷贝拉唑、奥美拉唑、兰索拉唑、艾司奥美拉唑、艾普拉唑)或 P-CAB(如富马酸伏诺拉生)、促胃肠动力剂(如莫沙必利)、内镜微创治疗和抗反流手术。 (1)改变生活方式: 调整生活方式是胃食管反流病患者的基础治疗手段,包括减肥、戒烟、抬高床头等。换句话说,如果做好了这一点,可以少吃药。 A. 避免摄入可诱发加重反流的食物,如咖啡、酒精、巧克力、高脂食物,因为这些食物可引起下食管括约肌松弛。 B. 避免服用酸性食物,如柑橘、碳酸饮料、酸辣食物,因为这些食物因为刺激食管黏膜而加重烧心症状。 C. 控制体重,养成良好生活习惯,如戒烟、睡眠时抬高床头和避免餐后2-3小时内睡觉,因为这些措施有助于减少反流,加强食管酸清除,减少食管酸暴露。 (2)药物治疗(重点): ①PPI或P-CAB是治疗胃食管反流病的首选药物,单剂量治疗无效可改用双倍剂量,一种抑酸剂无效可尝试换用另一种。疗程为一般为4-8周,特殊情况可延长。 胃食管反流病往往需要维持治疗方法,包括按需治疗和长期治疗。抑酸剂初始治疗有效的非糜烂性反流病和轻度食管炎(洛杉矶分级为A和B级)患者可采用按需治疗,PPI 或P-CAB 为首选药。 考虑到长期服药的成本和可能发生的不良反应,需要综合疗效、安全性、成本、药物偏好和服药频率等进行选择。从症状缓解和内镜下黏膜愈合率等方面进行总体考虑,PPI或P-CAB是最经济、有效的治疗药物。 按需治疗指患者根据自身症状出现的情况自行服用药物,以症状的满意控制为目的,用药剂量及频次可参考初始治疗。 间隙治疗指当患者症状出现时给予规律服药一段时间,通常2周,已达到症状缓解。 长期使用PPI可产生潜在不良反应,如头痛、腹泻、消化不良,出现不良反应时,可尝试调整为另外一种PPI。 如出现夜间夜间酸突破(在正规服药时夜间仍出现明显烧心、反酸等症状)时,可睡前加用法莫替丁。 ②促动力药(如伊托必利、莫沙必利)联合抑酸药物对缓解胃食管反流病患者的症状有效。 ③抗酸剂(铝碳酸镁、氢氧化铝、铝镁加)可快速缓解反流症状。 ④如合并焦虑、抑郁,建议到心理科抗焦虑或抗抑郁治疗。 如经过正规治疗,效果不好,有可能为难治性胃食管反流病。难治性胃食管反流病指双倍剂量PPI治疗8周后反流、烧心等症状无明显改善。这种情况需要专业医师、多科会诊判断。 最后,我们应该清除,胃食管反流病也有手术治疗(包括内镜微创治疗和抗反流手术),这里不讲。
向未 副主任医师 西南医科大学附属中医医院 脾胃·风湿免疫病科428人已读
问诊记录 查看全部
- 患者:女 41岁 腹部痉挛 最后交流时间 2022.11.09腹部痉挛 腹部以及胯骨那排便后有拉扯感或 请医生看看这是不是消化不良了总交流次数7已开处方已给处置建议
- 糜烂性胃炎,反流性食管炎 糜烂性胃炎,反流性食管炎。请问可以服用那些中成药总交流次数2已给处置建议
- 怀孕严重便秘 你好主任,我是严重便秘,在7.8年 孕期能吃什么排便药,非常急总交流次数15已给处置建议
- 萎缩性胃炎c1型 没有没有没有11111111111111111 看一下总交流次数15已给处置建议
- 大便问题,肠胃问题 医生,我感觉最近几个月有一次拉 因为来例假期间,尿和大便不方便检查。
咨询:请问是否...总交流次数16已给处置建议
总访问量 188,258次
在线服务患者 921位
科普文章 6篇



