科室介绍 查看全部
科室医生 查看全部
-
肾病内科

杨俊伟
主任医师 教授
科主任
肾病内科
何伟春
主任医师 教授
3.9
肾病内科
戴春笋
副主任医师 教授
3.6
肾病内科
姚刚
主任医师 教授
3.5
肾病内科
周富华
副主任医师 副教授
3.4
肾病内科
叶红
主任医师
3.3
肾病内科
闻萍
副主任医师
3.3
肾病内科
江蕾
副主任医师 讲师
3.3
肾病内科
周阳
副主任医师
3.3
肾病内科
方奕
副主任医师
3.3
-
肾病内科

仲华
副主任医师
3.3
肾病内科
吴限
副主任医师
3.3
肾病内科
曹红娣
副主任医师
3.3
肾病内科
徐玲玲
主治医师 讲师
3.3
肾病内科
徐卓
主治医师
3.3
肾病内科
唐利群
主治医师
3.3
肾病内科
熊明霞
主治医师
3.3
肾病内科
雒湲
医师
3.2
科普·直播义诊专区 查看全部
- 精选 带您认识慢性肾脏病系列之三:如何评估肾功能?
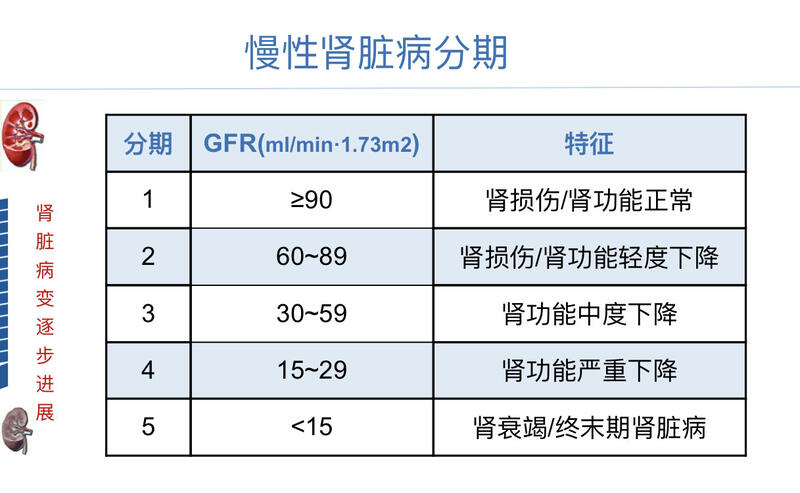
慢性肾脏病的分期讲到肾功能的评估指标,首先我们要了解一下慢性肾脏病的分期。按照肾小球滤过率GFR的值,慢性肾脏病可以分为五期(如下表)。 最早是1期,患者有肾损伤表现比如蛋白尿、血尿、肾脏结构异常,但肾功能正常,GFR在90以上;也有些病因造成的肾损害在这个时期呈现肾小球高灌注高滤过状态,GFR可异常升高至120以上。随着肾脏病进展,肾功能逐步减退,GFR下降,从1期逐渐进展至5期。5期是终末期,又叫肾衰竭期、尿毒症期,这个时期的肾脏几乎不工作了,不仅排泄机体代谢废物的能力很弱,也不能有效调节体内水、电解质和酸碱的平衡,无法维持机体内环境的稳定,患者可以出现全身多个系统的并发症,这个时期的患者需要肾脏替代治疗。 患者处于慢性肾脏病第几期是我们判断病情轻重的重要指标之一。 肾功能的评估方法要知道一个慢性肾脏病患者处于病程的哪个时期,就需要知道患者的GFR是多少。获得GFR的方法包括: 1. ECT法测GFR 目前我们临床上评估肾功能的最准确方法,是采用放射性核素标记造影即ECT的方法直接测量双侧肾脏的GFR,这是评估肾功能的金指标。一般来说,初次诊断为慢性肾脏病的患者应该做一次双肾ECT测定GFR,以明确其肾功能的基线水平,以后根据病情在必要的情况下可以再复查。虽然说这种ECT法测GFR是评估肾功能的金指标,但是毕竟要用到放射性核素造影,短期内不可能频繁地反复进行。 2. 用血清肌酐推算GFR 血清肌酐是一个常用的肾功能指标,检测起来也很方便,那为什么我们在判断慢性肾脏病分期的时候用的是GFR,并没有直接用血清肌酐这个指标呢?这里首先需要了解一下肌酐的特点。肌酐是人体代谢产生的小分子废物,主要经过肾脏从尿液排泄,因此正常情况下血清肌酐的水平是比较低的;而慢性肾脏病患者随着肾功能减退,排泄废物的能力下降,肌酐排不掉而蓄积在体内,血清肌酐水平就会升高。当我们看见化验单上血清肌酐值高于正常参考值就知道肾功能不正常了;但是,并不是血清肌酐值在正常范围内,肾功能就一定正常。因为血清肌酐水平开始升高相对于GFR开始下降具有滞后性,例如慢性肾脏病2期的患者GFR已经下降,也就是说肾功能已经开始轻度减退了,但这个时期的血清肌酐并没有升高,一般都还在正常范围内。只有当GFR下降到大约正常的一半时,血清肌酐才会升高,所以,血清肌酐并不是判断肾功能下降早期的敏感指标。 那么,对于一个慢性肾脏病的患者,我们平时是如何利用血清肌酐值准确评估其肾功能的呢?通常有两种方法:一种是将血清肌酐值带入公式计算GFR,我们称之为估算的GFR(eGFR);另一种是留24小时尿,将尿量、尿肌酐值和血清肌酐值带入公式计算肌酐清除率,用它替代GFR。用这两种方法获得的GFR都非常接近直接测定的GFR。 检测血清肌酐的注意事项在上面两个评估GFR的计算公式里都需要用到血清肌酐,所以说,虽然直接从血清肌酐判断肾功能是不可靠的,但是血清肌酐仍然是评估肾功能需要用到的一个非常重要的指标。 体内肌酐主要有内外两个来源:内源性是肌肉活动分解产生的,外源性是进食肉类食物分解产生的,为了避免体内血清肌酐的波动影响检测结果,在抽血检测的前几天应该尽量避免剧烈运动和进食大量肉类。 关于肾功能评估的其他两个问题1. 尿肌酐 当肾功能减退到一定程度,尿肌酐会相应减少。但在临床上尿肌酐值仅用于公式计算肌酐清除率用于替代GFR,尿肌酐值本身不是评估肾功能的指标。 2. 血清尿素氮和尿酸 有的医院检验生化项目中肾功能通常包括三项,除了肌酐,还有尿素氮和尿酸。刚才我们强调了血清肌酐在评估肾功能时的重要性,那检测尿素氮和尿酸是做什么用的呢?肌酐、尿素氮、尿酸都是人体代谢产生的小分子废物,肾功能减退到一定程度,三者在血液中的水平会平行上升;但因为尿素氮水平会受到许多肾外因素的影响,所以它不是评估慢性肾脏病肾功能的指标,但在急性肾损伤中具有一定的鉴别诊断价值;尿酸也不是评估肾功能的指标,尿酸高而肌酐和尿素氮正常或者尿酸升高的程度明显高于肌酐和尿素氮的升高程度,要考虑高尿酸血症。
 何伟春 主任医师 南京医科大学第二附属医院 肾脏内科1人已购买
何伟春 主任医师 南京医科大学第二附属医院 肾脏内科1人已购买 - IgA肾病都会发展为尿毒症吗?
为什么会患IgA肾病?大多数IgA肾病的病因不明。目前一般认为,在基因易感性的基础上,叠加感染等外因,以及异常的免疫应答,共同促使了IgA肾病的发生。IgA肾病是我国最常见的原发性肾小球肾炎类型,可以发生于任何年龄,发病高峰期是10-30岁的青壮年。 如何早期发现IgA肾病?IgA肾病早期可以没有任何自觉症状,往往是在体检时无意中发现的,尿常规可显示有血尿或者血尿伴有蛋白尿。部分IgA肾病的典型临床表现为上呼吸道感染后出现肉眼血尿,肉眼血尿通常在2-3天后自行减轻。目前IgA肾病的确诊依赖肾穿刺活检病理检查。在临床表现为慢性肾小球肾炎的患者中,约有40%-50%的人病理诊断为IgA肾病。 IgA肾病都会进展为尿毒症吗?绝大多数IgA肾病都有血尿。如果仅以单纯血尿为主要表现,无蛋白尿和高血压,血肌酐也正常,大多预后良好。部分单纯血尿的IgA肾病患者会逐渐出现蛋白尿等异常,因此单纯血尿患者也应注意定期复查。IgA肾病可有不同程度的蛋白尿,甚至出现肾病综合征,部分患者还伴有高血压和血肌酐升高。少部分出现肉眼血尿的患者会发生急性肾损伤,表现为血肌酐快速升高,见于新月体型IgA肾病,或者因红细胞过多而堵塞了肾小管。 因此,虽然同是IgA肾病,但由于临床和病理表现不同,使得疾病结局差异巨大。有的患者即使不积极治疗,肾功能也能一直保持稳定,不会进展为肾衰竭;少数患者经过一段时间治疗后可以停药,但大多数患者需终身服药维持治疗以阻止或延缓病变进展,肾功能可以保持稳定;有的患者则病情难以控制,肾功能逐渐减退,在10-20年后进展至尿毒症。 IgA肾病进展至尿毒症的高风险因素有哪些?由于不同IgA肾病进展至尿毒症的风险差异很大,因此需要识别出进展风险高的患者,予以积极处理。以下几点提示IgA肾病进展为尿毒症的风险较高: 1) 24小时尿蛋白定量持续大于1g, 2) 血压持续大于130/80mmHg, 3) eGFR已降低至45ml/min以下,即CKD 3b期。 由此可见,对于IgA肾病,早发现并积极控制好蛋白尿和血压,是改善预后的关键。
何伟春 主任医师 南京医科大学第二附属医院 肾脏内科8人已购买 - 膜性肾病患者如何选择最佳治疗方案
本文所说的膜性肾病指原发性膜性肾病。我国膜性肾病的发病率呈逐年上升趋势,在原发性肾小球疾病中的占比总体上也呈上升趋势。此病以肾病综合征或无症状性蛋白尿为主要表现,男性多于女性,可能发生在任何年龄段,发病高峰在40~60岁之间。 什么是膜性肾病?膜性肾病是一种免疫介导性肾脏病,是成年人肾病综合征的最常见病因。由于免疫球蛋白G和补体成分沉积在肾小球毛细血管壁上皮下导致肾小球滤过膜受损,病理上特征性的表现是肾小球基底膜弥漫性增厚。需在排除感染、恶性肿瘤、系统性自身免疫性疾病、药物及毒物等因素所致的继发性膜性肾病后,方可诊断为原发性膜性肾病。在大部分原发性膜性肾病患者体内,可以检测到针对肾小球足细胞特定抗原的自身抗体,如抗PLA2R或抗THSD7A抗体,少数患者抗体呈阴性。 大部分膜性肾病患者会出现大量蛋白尿,血清白蛋白随之降低,表现为尿泡沫增多和不同程度的水肿,严重水肿时甚至出现腹水和胸水。此外,膜性肾病患者极易出现血栓栓塞性并发症,以肾静脉血栓较为常见。在不采取免疫抑制治疗的情况下,30%~40%的膜性肾病患者在发病后1年内自发缓解,而约1/3的患者将逐步进展至终末期肾脏病。 膜性肾病的风险评估及其意义在给膜性肾病患者制定治疗方案之前,应对病情进行充分评估。需按照临床和实验室数据,综合分析病变进展、肾功能恶化和出现严重并发症的风险,评估其是处于低、中、高、还是极高风险,进而根据其所处的风险级别施以相应的治疗方案。 风险评估的主要指标为:以血清肌酐估算的肾小球滤过率(eGFR)、24小时尿蛋白定量、血清白蛋白水平、肾病综合征持续时间、抗PLA2R抗体水平等。尿蛋白排泄量越大、血清白蛋白水平越低、肾病综合征持续时间越长、eGFR越低或下降速度越快、以及抗PLA2R抗体水平越高,患者的风险就越高。低风险患者不需采用免疫抑制治疗,而中、高和极高风险患者应酌情使用免疫抑制治疗。 膜性肾病患者治疗方案的选择肾内科医生在充分评估膜性肾病患者肾功能进展的风险后,对不同风险分层的患者采取对应的治疗方案。这样,既可以降低低危患者因非必要的治疗所带来的副作用和额外的治疗费用,又可以避免高危患者由于采用不恰当的治疗方案而延误病情。 膜性肾病的治疗原则:1)所有存在蛋白尿的膜性肾病患者均应接受优化支持治疗;2)免疫抑制治疗仅限于存在肾功能损伤进展风险的患者,且用药前需评估患者感染风险以减少治疗副作用;3)防治肾病综合征的并发症,如高脂血症及血栓性并发症。 主要治疗方案: 1. 支持治疗,即非免疫抑制治疗。包括:1)最大耐受剂量的ACEI 或 ARB;2)血压控制在120/70mmHg以下,60岁以上患者控制在130/80mmHg以下;3)改善生活方式:低盐低脂饮食;根据尿蛋白定量和肾功能水平限制饮食中的蛋白摄入;控制体重;戒烟;4)持续高脂血症时应用他汀类药物;5)肾病综合征患者,当血栓栓塞风险超过抗凝引起的严重出血事件风险时,应预防性使用抗凝剂。 2.免疫抑制治疗。对于存在肾功能损伤进展风险的患者,应使用免疫抑制剂治疗。用药前需评估患者的感染风险,以减少治疗带来的副作用。推荐的治疗方案包括:1)利妥昔单抗方案;2)钙调神经磷酸酶抑制剂(他克莫司或环孢素)单用或联合糖皮质激素方案;3)环磷酰胺联合糖皮质激素方案。钙调神经磷酸酶抑制剂方案和环磷酰胺方案的诱导期一般为6个月,之后酌情减量维持治疗。免疫抑制治疗用药期间需定期门诊随访,观察疗效和副反应以便及时调整治疗方案。
何伟春 主任医师 南京医科大学第二附属医院 肾脏内科8人已购买
问诊记录 查看全部
- 患者:女 51岁 服用过量头孢氨苄片半个月 最后交流时间 04.23服用过量头孢氨苄片半个月 麻烦何主任再给看一下化验单,太不好意思麻烦您了! 不知道这个化验单有指标高,有没有意义?另外尿渗透压没按照您的要求早上排尿后一个小时在排尿做,直接晨尿总交流次数2已给处置建议
- 发现肾功能指标异常2天。 患者男性,于2024年4月18日就诊苏州大学附属第四医院,具... 接下来建议怎么治疗总交流次数54已给处置建议
- 患者:女 51岁 服用过量头孢氨苄片半个月 最后交流时间 04.21服用过量头孢氨苄片半个月 因为化验单出现了变化,还想麻烦何主任您给看一下 麻烦何主任帮忙再给看一下总交流次数4已给处置建议
- 患者:女 51岁 服用过量头孢氨苄片半个月 最后交流时间 04.19服用过量头孢氨苄片半个月 还要麻烦您再给看一下今天的检查结果,谢谢! 麻烦何主任您再给看一下检查情况总交流次数9已给处置建议
- IgA肾病,蛋白尿,高尿酸,食管反流 发病诱困是砷化氢中毒引起的肾损伤,到现在己经18年了,现在检... 唐主任我以前在你那看病,今天下午到南京,能否给我线上看一下,或明天给我加个号总交流次数2已给处置建议



