科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 体检发现胆囊息肉之后……
胆囊息肉多数是在偶然的B超体检才发现的,据报道事业单位组织的查体中约有3%的人检查出胆囊息肉。胆囊息肉是个什么病、有什么症状、到底要不要治疗……我们将对这些大家关心的问题进行解答。 现在大家健康意识增强了,单位或个人体检发现胆囊息肉多发的,感觉长了好多个息肉一定不好,难免会有些害怕紧张。 案例一:上个月单位体检,王女士做B超发现“胆囊多发息肉”,王女士平时身体不错,要不是查体发现胆囊息肉她平时根本没有什么不舒服的感觉。听说得了息肉后非常紧张,这几天吃饭也不香、睡觉也不踏实。 为什么王女士会紧张? 息肉本身不同不痒,人们之所以对息肉有“偏见”主要是担心息肉恶变。的确,一部分胆囊癌起源于胆囊息肉恶变。但其实,超声报告上的“胆囊息肉”或胆囊息肉样变,与真正会发生恶变的息肉还是有差别的。 胆囊息肉或胆囊息肉样变是个笼统称谓,一般来说超声报告描述的是“胆囊息肉样病变”,所谓“息肉样”,就是说像息肉,而不一定是息肉。这是在影像学检查下的称呼,具体胆囊息肉是好是坏,病理检查是金标准,但通过影像学特点可以大致判断良恶性。 临床上最为多见的是单纯性息肉和非胆固醇良性息肉,只有极少部分人发现息肉型早期胆囊腺癌。 胆固醇性息肉:超声发现的胆囊息肉一半以上都是这种类型,准确来说这种不是真正的息肉,有人认为是胆固醇结晶在胆囊粘膜表面形成或导致粘膜隆起,因此又称为假性息肉。目前理论上认为此类息肉是不会癌变的。 胆固醇性息肉有如下特点:多发、易脱落,多在1cm以内,外观呈桑葚状,脆而易碎,蒂细如棉线,多位于胆囊体部。胆固醇息肉和饮食有关,高胆固醇饮食或有脂肪肝的病人容易得胆固醇息肉。 胆固醇性息肉无须特别处理,建议:饮食要规律、早餐要吃、低胆固醇饮食,可试用药物。对于1厘米以下的胆固醇息肉可以每6个月到一年定期B超复查,观察其大小、形态、数量的变化即可。 非胆固醇性良性息肉:又称为真性息肉,是指真正从胆囊壁上长出的一块“肉”,包括胆囊腺瘤、腺肌瘤、炎性息肉、腺瘤样增生等。炎性息肉是长期胆囊结石刺激合并慢性胆囊炎形成的。胆囊腺瘤就是一种良性肿瘤腺肌增生症、腺瘤样增生也有癌变危险。 在超声的描述上通常会有该息肉的基底是宽还是窄,是否有血液供应,有血供的息肉多为乳头状瘤或腺瘤,有癌变的风险。若需要进一步明确息肉的类型和性质,可行增强CT或MRI增强扫描帮助诊断。此类型患者药物治疗无效,恶变倾向大者不建议保胆及药物治疗,建议胆囊切除手术。 息肉型早期胆囊腺癌:有少部分病人在超声上诊断腺瘤性胆囊息肉,结果术后病理是腺癌,其实这种类型严格意义来讲已经不是我们所说的胆囊息肉的范畴了。目前对于混杂在胆囊息肉中的息肉型早期胆囊癌有时仅靠B超难以鉴别,必要时要做薄层增强CT或MRI增强扫描。癌性息肉的超声下又如下特点:约80%以上大于1cm且单发;约70%位于胆囊颈部;约有一半伴有胆囊结石。一旦怀疑此种病变应尽早手术治疗。 诊断疾病的金标准是显微镜下的病理诊断,在超声检查下不能直接确定息肉的性质,只能根据经验推测,因此超声下报告的“胆囊息肉”通常是个笼统称谓,准确的性质只能是病理诊断,但超声一般会描述性质,是多发的还是单发的,大小等。 如何从报告上大致判断息肉的良恶倾向? 简而言之:短时间生长迅速的;大于1厘米;单发;广基底的;胆囊息肉;伴有胆囊壁局部或整个增厚;合并胆囊结石慢性胆囊炎;超声、CT及核磁不除外癌变可能。从临床经验来看,有这些特征息肉是“恶性”的倾向大,通常建议在恶变前手术治疗。 胆囊息肉是常见病,既不能过于担心,也不能大意。 案例一的王女士就是属于过度担心,其实只要听医生建议定期复查即可,不必太担心。但有时候不复查医生没没法准确推测一些小息肉今后的转归。 案例二:张先生发现胆囊息肉快10年了,刚发现那几年一直密切复查,息肉从0.3厘米缓慢长到0.5厘米,由于没有任何不舒服且近3年来太工作较忙,一直没有复查。最近2个月来张先生感觉右上腹有时不舒服,到医院做B超发现息肉不知何时已经长到1.2厘米了。 从临床经验上来看,一般而言多发的息肉可能比单发的好,多发息肉多数是良性胆固醇息肉;而如果是单发的反倒要高度警惕。如果是多发小于1厘米,建议病人观察,但不是就不管它了。大约半年做次B超,观察期间改善生活习惯和饮食结构这是最重要的。若有不舒服症状可以试试服用一些药物缓解症状,一般认为直径小于1厘米的多发胆囊息肉可以暂不手术。 胆囊息肉要不要手术治疗有两个方面考虑,一方面是为了防止癌变或癌的漏诊,这主要是指后两种息肉类型。另一方面是针对症状,若不舒服症状用药不缓解,继发慢性胆囊炎影响正常工作和生活,且可以除外胃病等其他因素引起可以考虑胆囊切除。 其他答疑: 胆囊息肉症状如何? 胆囊息肉一般症状轻微,甚至无症状。少数患者有上腹部不适,可伴有腹痛,不适或疼痛部位在右上腹或右季肋部,少数可伴有向右肩背放射。息肉位于胆囊颈部可出现胆绞痛,在合并结石时可有胆绞痛发作及急、慢性炎症发作的表现。 吃药可以治疗胆囊息肉吗? 对于多发胆固醇息肉,有些药物可能一定程度上缓解合并慢性胆囊炎的症状,对于有些小于5mm以下胆固醇结晶或预防新发可能有一些效果。药物对于真性息肉无效。 患有胆囊息肉如何检查和复查? 多数情况下,B 超检查能够早期判断胆囊里的东西是结石还是息肉,对于数量、形态、大小的敏感度甚至高于CT和核磁。但要进一步明确息肉的类型和性质,特别是上边提到的后两种类型,可能就需要薄层增强CT或MRI增强扫描帮助诊断。诚然,有时靠这些检查也不能100%确定,需要医生综合患者情况判断。有时息肉性质不能确定,甚至需要3个月复查一次B超,密切观察。 总而言之,有明确恶性倾向的建议手术切除,一是明确、二是阻断了恶变的可能;对于没有恶性倾向的也不建议积极手术,根据具体情况半年到一年定复查即可。
高勤革 副主任医师 上海市第四人民医院 肝胆胰外科2207人已读 - 我国胃癌发病率高吗,胃癌有哪些发病原因?
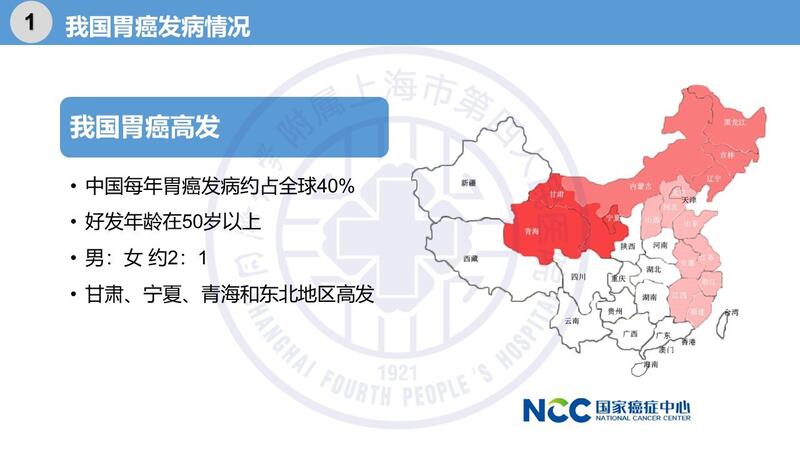 张志奇 主任医师 上海市第四人民医院 肝胆胰外科326人已读
张志奇 主任医师 上海市第四人民医院 肝胆胰外科326人已读 - 胃癌的手术方式有哪些?
胃癌的手术方式有哪些?胃癌科普第一弹 健康从了解做起胃癌的手术方式有哪些?这是我们在临床上经常听到患者或家属手术前问的问题,普外科主任查房时也会经常问实习医生或低年资医生的问题。这个问题看似简单,但每个医生的回答经常不一致,弄得病人一头雾水。对于这个问题,我尝试着总结一下,供大家参考。01/根据肿瘤是不是能根治性切除分1根治性手术:要求在充分切除胃肿瘤的原发灶外,还要彻底清扫胃肿瘤周围淋巴结。根据有没有联合切除周围组织或器官,又可分为:标准胃癌根治术和扩大胃癌根治术。2姑息性手术:如果胃肿瘤无法完整切除,或有远处转移无法根治性切除。病人出现梗阻、出血或穿孔等情况,需要手术解决,又可分为:胃癌姑息性切除,胃-空肠吻合术(也叫短路手术),胃造口术、空肠造口术、穿孔修补术等。02/根据手术操作的方式不同分1开腹手术:也称传统手术,上腹部正中开一20~25 厘米的切口,直视下完成胃癌手术。 2腹腔镜手术:也称微创手术,在腹壁开4~5个直径约0.5~1厘米的小孔,腹腔内充入二氧化碳后,插入直径1厘米的腹腔镜,医生一边看显示屏,一边通过腹壁小孔插入微小器械操作,完全按照开腹手术的切除范围完成手术。03/根据胃切除的范围分1远端胃大部切除:位于胃远侧或部分侵犯胃中部远侧的胃癌,或者位于胃中部的较小的胃癌或早期胃癌;2近端胃大部切除:位于贲门部,或者位于胃上部的早期胃癌;3全胃切除:凡是根治性胃切除(距离肿瘤5 cm以上)后无法保留胃功能的远端胃癌,或较大的胃体癌,全胃癌,皮革样胃癌,多发胃癌,残胃癌和复发性癌等;进展期的胃上部癌都适用于全胃切除。_4部分胃切除:适用于胃中部的早期胃癌或间质瘤。__04/根据消化道重建方式分1Billroth I式:远端胃大部切除后,胃与十二指肠直接吻合,适用于符合原来的生理结构,但是容易造成吻合口张力大引起吻合口瘘;2Billroth II式:远端胃大部切除后,十二指肠断端闭合,胃与空肠侧侧吻合,吻合口张力小,但是吻合较复杂;3Roux-en-Y吻合:远端胃大部或全胃切除后,十二指肠断端闭合,距离空肠起始部约10~15厘米处切断,远断端与残胃或食管吻合,近断端与距离前吻合口约45~60厘米处吻合。_05/根据手术切缘分1R0切除:胃切缘显微镜下未见癌细胞。2R1切除:胃切缘显微镜下见癌细胞。3R2切除:胃切缘肉眼见癌灶。06/根据淋巴结清扫范围分1D0:未完全清扫第1站淋巴结;2D1:清扫全部第1站淋巴结;3D2:清扫全部第1、2站淋巴结;4D3:清扫全部第1、2、3站淋巴结。_07/根据根治性程度分1A级:淋巴结清扫站别超过淋巴结转移站别(D>N),且切缘1 cm 内无癌细胞浸润;2B级:淋巴结清扫站别等于淋巴结转移站别(D=N),或切缘1 cm 内有癌细胞浸润;3C级:仅切除原发灶或部分转移灶,有肿瘤残余。_早发现、早治疗一直是我们提倡的口号,日常生活中,6个小习惯,让胃好起来。1、多吃点素。蔬菜、瓜果中抗氧化成分,可促使细胞保持新鲜、抵御癌细胞的攻击,同时可调节细胞分化,防止胃黏膜变性、变坏。2、少吃点盐。食盐本身不含致癌物,但腌过的食物属高盐食物,可使胃黏膜上皮细胞裸露,易受致癌物质侵袭,长此以往将发展为胃癌。3、少吃剩菜。菜烹饪后放太久会产生亚硝酸盐,食用后将生成强致癌物——亚硝胺。4、少吃烧烤。肉制品高温烧烤,会产苯并芘,经常食用易诱发胃癌、肠癌。5、少吃夜宵。经常夜间进餐,胃黏膜得不到及时修复,且食物停留在胃里会促使胃液大量分泌,对胃黏膜造成不良刺激,导致抵抗力下降。6、分餐制。幽门螺旋杆菌会引发胃炎和消化性溃疡,建议聚餐用公筷、公勺,最好分餐制。关注自身健康,请关注我们的健康小科普!上海市第四人民医院普外二科张志奇主任门诊:周二上午(E507)
张志奇 主任医师 上海市第四人民医院 肝胆胰外科1047人已读
问诊记录 查看全部
- 咨询病情 患者因躯干瘢痕刚就诊,为再和主诊医生联系前来问诊。 我刚刚在俞华老师那边问诊,想再和她联系一下总交流次数9已给处置建议
- 痔疮 外痔疮治疗总交流次数22已给处置建议
- 淋巴结可见 淋巴结可见总交流次数81已给处置建议
- 患者:男 31岁 凉鞋磨皮了脚,创口一直疼痛且化脓 最后交流时间 2021.08.23凉鞋磨皮了脚,创口一直疼痛且化脓 伤口化脓,请问如何处理总交流次数6
总访问量 48,001次
在线服务患者 189位
科普文章 3篇







