科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 复发高级别胶质瘤的6种治疗方法详述缘何终选是替莫唑胺剂量密度方案
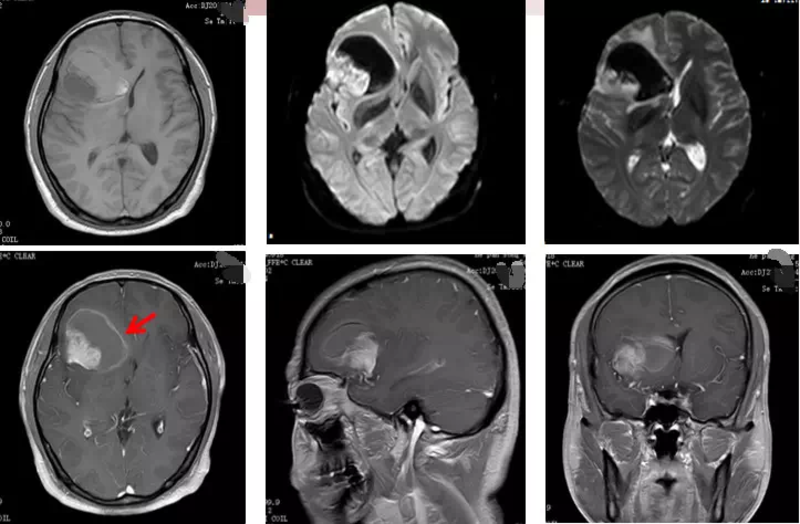
MDT病例如下 1、一般情况 患者,男性,51岁,2015年1月份因反复头痛10天来医院就诊,入院查体的一般情况很好,没有明显的阳性体征。 既往史:发现“高血压”3年,口服“卡托普利”,服用不规律,未监测血压。 2、2015年1月 入院后做的术前磁共振(MRI) (磁共振科阎静解读)MRI上可见一不规则团块状异常信号,在T1加权上上呈高、低等混杂信号,DWI病灶部分弥散受限,呈高信号,病灶周边见轻度水肿灶,右侧侧脑室前角受压变窄,增强扫描后,病灶呈明显的结节状强化,初步诊断为高级别胶质瘤可能性大。 3、手术情况 入院后完善术前各项化验、检查,没有明显的手术禁忌。 手术名称:额颞开颅 右侧额岛叶占位切除术。 术中所见:右侧额上回及额中回脑回增宽,脑沟变浅;切开皮层即见肿瘤,呈灰黄色,质地软,血供丰富,边界不清;显微镜下分块全切肿瘤。 术后:患者恢复良好,没有出现任何并发症。 4、术后病理(HE) 4.2 我们又做了免疫组化(IHC)来证实初步的诊断是高级别胶质瘤。 免疫组化:GFAP(+), Oligo-2(+), Ki-67(约50%+), IDH-1(+), S-100(+), CK(-), EMA(灶+), Vimentin(+), CD68(-), NeuN(-), Desmin(-), NF(-), CD34(+) 而免疫组化GFAP和Oligo-2是一个明确阳性,也证实它是一个胶质细胞起源;Ki-67增殖指数高达50%左右,IDH-1呈阳性表现,所以我们根据免疫组化得出来的结论仍然是一个高级别胶质瘤,考虑是胶质母细胞瘤(GBM)。 4.3 然后,我们进一步做分子检测,做了1p/19q FISH(荧光原位杂交),得出结论1p不缺失,19q缺失。 4.4 我们结合免疫组化和分子检测,给出最后的术后病理诊断是(右侧额岛叶)胶质母细胞瘤,WHO Ⅳ级,IDH突变型。 5、术后同步放化疗(后续未行辅助化疗) 5、术后同步放化疗(后续未行辅助化疗) (放疗科张旭东解读)我们根据患者术后的磁共振勾画了GTV再外扩2厘米,根据解剖屏障修改生成CTV,给予放疗剂量是60 Gy,单次2 Gy,共30次,同期给了替莫唑胺75mg/m2的化疗。 治疗结束后,我们建议患者进行后续六周期的化疗,但是由于患者个人原因,不想进行后期化疗,所以患者结束术后同步放化疗后患者就出院了。 6、2015.6术后5个月MRI 这是病人术后5个月第一次来复查的磁共振(MRI),我们可以看到肿瘤切除非常干净,患者恢复也比较好。 7、2016.11术后22个月MRI 但是这位患者依从性非常不好,并没有按照我们的要求按期来复查,他第二次来复查已经到了2016年11月份即术后22个月,幸运的是这时病人情况还很好,没有复发的迹象。 8、2018.2 再次就诊 8.1 一般情况(再次就诊) 主诉:右额岛叶胶质瘤术后3年,头痛2周,无恶心、呕吐,未使用止痛药物。 查体:神志清,对答切题,话多,余无明显阳性体征。 根据RANO标准,可以诊断为复发。 8.2 (2018.2)术后3年复查MRI 入院后,我们做了磁共振 (磁共振科阎静解读)复查MRI显示,右侧颞叶新发囊实性异常信号,病灶实性部分在T 1加权像上呈低信号,在T2加权像上成稍高信号,在FLAIR像上呈高信号,周边未见明确的水肿灶。MR弥散成像(DWI)病灶未见明确的异常受限,增强扫描后病灶实性部分和囊壁明显强化。 8.3 根据RANO标准,可以诊断为复发 根据RANO标准建议,符合以下几项任意一项可以诊断为病情进展:在激素用量不变或增加的情况下,在T1增强像上,病灶和治疗前基线(如病灶未减小)或者治疗反应最佳时的最小强化病灶相比,增强病灶两垂直直径的乘积之和增加≥25%;在T2像或FLAIR像上,非增强病灶有明显增加,或者可见任意的新增病灶,或者临床症状表现明显恶化等。该病例符合RANO标准,所以诊断为复发。 9、复发高级别胶质瘤的N种治疗方法: 手术、放疗、化疗、电场治疗、靶向或免疫治疗,这些方案该怎样选择呢? 方法1:复发高级别胶质瘤的治疗方案之再手术 1)再手术的作用 首先再手术,当然是可以考虑的,可以帮助我们明确诊断病情进展是真的复发还是假性进展?另外,手术可以缓解占位效应,控制病人癫痫,减少肿瘤负荷,有利于后续治疗,手术同时提供局部治疗,减少激素应用。 2)再手术的指征 对于这些病人情况,一般情况比较好,KPS评分>70分的患者,如果肿瘤比较局限,不再重要的功能区,而预计手术可以大部分切除的患者,我们还是考虑要手术切除。当然,还要结合家属的意愿,接受再手术治疗。小结:对于这个病人,其实手术是一个很好的选择,因为它在右侧颞叶局限性的病灶,手术风险并不大,难度也不大,所以,手术应该是首先考虑的一个办法。 方法2:复发高级别胶质瘤的治疗方法之再放疗 (放疗科张旭东解读)这位患者能不能再做放疗呢?根据美国放射肿瘤学会年会(ASTRO)和中国《脑胶质瘤诊疗规范(2018年版)》指出,很少有患者能从二次放疗中直接获益;而且,这个患者此次复发的位置和上次靶区有重叠,在充分考虑患者正常组织耐受剂量和脑坏死发生的风险后,我们不建议给这个患者进行再次放疗。 1)中国中枢神经系统胶质瘤诊断与治疗指南(2015)、卫健委脑胶质瘤诊疗规范(2018)指出化疗是治疗复发胶质瘤最重要的手段之一,不管之前有没有经过化疗,其实都是可以再进行的,可以用原有的方案,也可以用新的方案或者联合应用等都是可以考虑的。 方法4:复发高级别胶质瘤的治疗方法之分子靶向 1)靶向治疗是近些年比较热门的话题,很多肿瘤都取得了非常好的效果,甚至某些肿瘤有取代化疗的趋势。 2)目前已经完成胶质瘤Ⅲ期,临床的分子靶向药物众多,如: ●血管生成抑制剂 Bevacizumab(贝伐珠单抗) Cediranib(西地尼布) ●整合素抑制剂 Cilengitide( 西仑吉肽) ●蛋白激酶抑制剂 Enzastaurin(恩扎他林) ●血小板源生长因子受体抑制剂 Imatinib(伊马替尼) ●表皮生长因子受体为靶点的单抗药物 Nimotuzumab(尼妥珠单抗) ●AKT/PTEN/mTOR通路抑制剂 Evervlimus(依维莫司) 而大家比较熟悉和较为关注的是贝伐珠单抗(Bevacizumab)了。 3)贝伐珠单抗作为一种重组人源化免疫球蛋白G1(IgG1)的单克隆抗体,它可以改善人们血管的通透性,抑制肿瘤血管的生成,并且可以减轻肿瘤内部的渗透压,改善化疗药物的作用。 4)但遗憾的是目前对于复发胶质瘤,贝伐珠单抗联合化疗并没有延长总生存时间(OS),只是可以改善无进展生存期(PFS)。 5)所以,欧洲部分国家会推荐贝伐珠单抗用于复发胶质瘤,但是有更多的是不推荐首选用于胶质母细胞瘤,因为它不能够改善总生存时间。 6)对于这个病人,我们应该把靶向治疗作为一个备选方案,如果常规的手术、化疗不能用的情况下,可以考虑用分子靶向治疗。
 聂跃华 副主任医师 南华大学附属第一医院 肿瘤放疗科2937人已读
聂跃华 副主任医师 南华大学附属第一医院 肿瘤放疗科2937人已读 - 肠道菌群与癌症,远超你的想象
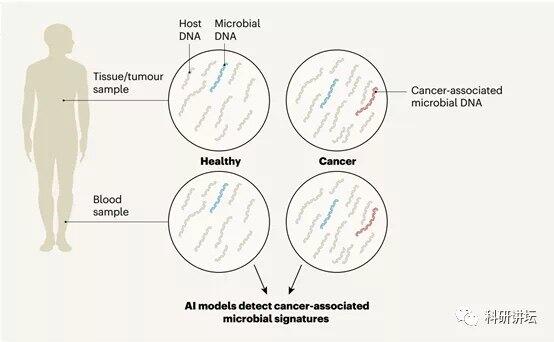
肠道微生物参与众多生理功能,越来越多的文献表明肠道菌群与癌症相关,近期Nature上线两篇重磅文章,一篇是2月27荷兰乌德勒支研究所Ruben van Boxtel与Hans Clevers合作Nature上线的“Mutational signature incolorectal cancer caused by genotoxic pks+ E. coli” 文章发现:携带pks毒力基因岛的大肠杆菌可产生基因毒素colibactin,通过使用肠道微生物产生的colibactin对体外培养的人类肠道干细胞(类器官)进行注射,发现colibactin或pks+大肠杆菌可以导致基因损伤(单碱基替换和插入缺失)进而造成大肠癌的发生,该文章揭示了肠道微生物产生的代谢物可直接引起基因突变,从而引起癌变。为预防和治疗癌症提供研究基础和新的可能。 另一篇是3月11日Rob Knight团队Nature上线的“Microbiome analyses of blood and tissues suggest cancer diagnosticapproach”。 文章分析了33种癌症的全基因组和全转录组数据(1万患者,1.8万样本),鉴定肿瘤和正常组织以及血液中的微生物DNA和RNA;约7.2%的序列为非人类来源,用机器学习模型鉴定出不同癌症和组织类型的微生物特征;对于无基因组改变的癌症,血液微生物DNA(mbDNA)能较好的区分不同癌症类型;分析69例健康人和100例癌症患者证实,mbDNA能用来区分健康人和癌症患者以及不同癌症类型。 该文章首次利用AI预测肿瘤组织微生物,并表明微生物可作为癌症预测的指标,从血液看癌症,并非不可能。 Nature同期还发布了该文章的评论文章,该研究的重要性和意义,不言而喻。 如果说以上两篇文章暗示了在肿瘤微环境中可能存在微生物,近期华人学者的这篇作品则是证实了这一假设。来自芝加哥大学和德克萨斯大学西南医学中心的华人学者联合在Journal Of Experimental Medicine(JEM,IF:10.892)发表题为“Intratumoral accumulation of gut microbiota facilitates CD47-based immunotherapy via STING signaling”的论文。文章利用微生物肿瘤内注射,发现肿瘤微环境的改变可影响基于CD47的免疫疗法。 文章背景: 传统观点认为肠道菌群对肿瘤的影响主要是通过影响肠道免疫来实现,但微生物是否能直接作用于肿瘤微环境(TME)尚未被报道。 文章内容: 文章首先使用杰克逊实验室(Jax)和Taconic生物科学(Tac)的WT小鼠进行肿瘤移植,并进行CD47阻滞(抗体治疗),Jax小鼠对CD47阻滞有反应,而带有肿瘤的Tac小鼠无反应。而当把两种小鼠共同饲养后,Tac小鼠对CD47阻滞产生反应。提示微生物影响免疫治疗效果。 进一步研究发现,肿瘤越大,肿瘤部位厌氧程度越高,使用双歧杆菌静脉注射后,在肺部未检测到双歧杆菌,但可在肿瘤部位检测到,虽然单独使用双歧杆菌不影响肿瘤生长,却可增强CD47抗体的作用。说明双歧杆菌的肿瘤靶向能力是肠道菌群影响抗肿瘤反应的一种可能机制。 文章总结: 文章通过微生物处理增加免疫治疗效果,肿瘤内注射益生菌和抗生素加以验证,之后证明益生菌的作用依赖于IFN-I信号和T细胞,并受STING信号调节。 文章逻辑清晰,实验完整,从科学假设到实验论证,环环相扣。并颠覆人们常规认识,证明微生物存在于肿瘤微环境,并影响免疫疗法的抗肿瘤效果。
 聂跃华 副主任医师 南华大学附属第一医院 肿瘤放疗科1678人已读
聂跃华 副主任医师 南华大学附属第一医院 肿瘤放疗科1678人已读 - 疫情当前,肺癌患者需知
Q:肺癌患者会不会更容易感染新型冠状病毒? 从目前所有的新型冠状病毒的发病情况来看,还不能明确地知道哪些人特别容易感染,哪些人特别不容易感染。总体来讲,如果是免疫力比较低下的人,感染后比较容易发展成重型肺炎。如果是身体素质比较好的人,即使感染了也是病情比较轻的。 一般情况下,我们把患者分成以下几大类来区别处理对待:一类是经过治疗在定期随访中的患者,比如做完手术之后需要每几个月复查一次,这类患者身体状况相对来说还是比较好的。另外一类是正在治疗之中的患者,所有的治疗都会引起身体免疫力下降,这类患者就更要小心。还有一类就是病情比较严重的随访期患者,如果感染,可能会比较容易发展成重症病人。 大家不要担心肺癌患者是不是很容易感染,现在病毒传染力这么高,只要在人群聚集的地方,正常人都有可能被感染,不存在谁更容易感染的说法。关键问题是哪种人群容易发展成比较严重的重症肺炎患者,到目前,我们所看到的重症患者基本上都是有合并病的、年纪大的这一类人群。 Q;疫情期间常规的访视检查是否可以适当降低频率? A: 对于已经康复的早中期患者,如果是做完手术或放化疗在做定期随访的,目前尽量就不要到医院做常规检查。在中国一般规定做手术后的前两年需要每三个月检查一次,这个频率还是偏高的。美国最近刚发布了一个指南,对于已经治好了的患者,包括做过手术、放化疗的患者,建议定期随访是半年一次。因此每三个月、或者每六个月检查一次都是可以的。 所以在目前特殊情况下,经过治疗在随访期的患者,这段时间最好就不要去医院,不要去人群太过密集的地方。 Q:很多医院延长了假期,化疗/PD-1药物可以推迟治疗吗? A: 对于正在免疫治疗或化疗的患者显然必须要到医院接受静脉注射,现在全国除了武汉医院几乎都在全力以赴对付病毒之外,各省市有条件治疗的医院在这方面做的防护还是比较好的,所以可以放心的继续到医院进行治疗,不能够因此而耽误治疗。至于治疗推迟一天或一个礼拜,特殊情况也是允许的。但是,如果是发热的病人,就要十分小心了,首先必须排除是否感染了新型冠状病毒,之后再进一步做治疗。 对于参加临床试验的患者,需要接受的随访比较紧密,这些患者我建议跟自己的研究护士或主管医生电话联系,疫情防疫期间会有特殊的安排,他们会告诉你哪些情况可以在当地医院做,哪些情况是必须在参加临床试验的所在的医院做。 Q: 如果要到医院去化疗、或者注射PD-1,患者和家人应该注意些什么? A: 如果一定要去医院的话,需做到以下几点: 第一,凡是从疫区来的、和来自湖北的人密切接触过的患者,一定要做好自我保护,自我隔离。 第二,即使去医院,也一定尽量避免去人群聚集的地方,不需要太多人陪同,最好一个人陪同就可以了。 第三,现在很多医院都是预约制,要严格按照预约时间,比如预约八点就八点到医院,不用一早坐在医院等。在医院这么人群聚集的高度危险的地方,不能待太长时间。只要掌握以上这几条的话,我觉得不用太过担心的。 Q:疫情越来越严重,肺癌患者万一发烧了,该如何处理? A: 凡是这段时间发烧或咳嗽的患者,要先去发热门诊排除是不是病毒感染,再考虑后续治疗的问题,因为新型冠状病毒属于急病,而肺癌肿瘤是属于慢病,这两者的轻重缓急要区分好。 Q:如果一旦肺癌患者感染新型冠状病毒,在治疗用药上应该注意些什么? A:现在针对新型冠状病毒是没有特效药的。从我个人的角度来讲,没有特效药就不要乱吃药,这是最关键的。现在所有有效的办法都是属于支持治疗,比如咳嗽严重,判断有没有合并肺部细菌感染,是否可以用抗生素治疗缓解。所以一定要遵照医嘱用药,不要轻易的乱用药。 所有的肺癌患者不要太担心和恐惧。在所有的传染病面前,不管是肺癌患者还是普通人,都是一样的,没有肺癌患者比别人更危险的说法。最关键的是要严格按照目前的传染病预防方法保护好自己。
聂跃华 副主任医师 南华大学附属第一医院 肿瘤放疗科910人已读
问诊记录 查看全部
- 担心鼻咽癌 头发麻轻微痛,持续性耳鸣2个月, 我这个是鼻咽癌吗总交流次数26已给处置建议
- 肺腺癌 咳血两个月查出肺癌,之后一个月时间没有咳血。服用凯总交流次数1已给处置建议
- 鼻咽癌 鼻咽癌,鼻咽癌总交流次数9已开处方已给处置建议







