科室介绍 查看全部
科室医生 查看全部
-
儿科

周彬
主任医师 副教授
儿科主任
儿科
郝佩芝
主任医师 教授
3.4
儿科
薛天阳
主任医师
3.4
儿科
高翔羽
主任医师
3.4
儿科
刘娅
主任医师
3.4
儿科
徐晓军
主任医师
3.3
儿科
孙迎军
主任医师
3.3
儿科
郑刚
主任医师
3.3
儿科
蒋红侠
副主任医师
3.3
儿科
李立达
副主任医师
3.3
-
儿科

刘枭
副主任医师
3.3
儿科
陈洋
主治医师
3.2
儿科
雷红林
主治医师
3.2
儿科
吴杰斌
主治医师
3.2
儿科
扬春艳
主治医师
3.2
儿科
石超
主治医师
3.2
儿科
张明明
主治医师
3.2
儿科
杨波
医师
3.2
儿科
崔湘君
医师
3.2
儿科
金宝
医师
3.2
-
儿科

李敏
医师
3.2
儿科
王云
医师
3.2
儿科
吴成宇
医师
3.2
儿科
张博然
医师
3.2
儿科
杜勇
医师
3.2
儿科
宋晓彤
医师
3.2
科普·直播义诊专区 查看全部
- 今年流感的几条小建议
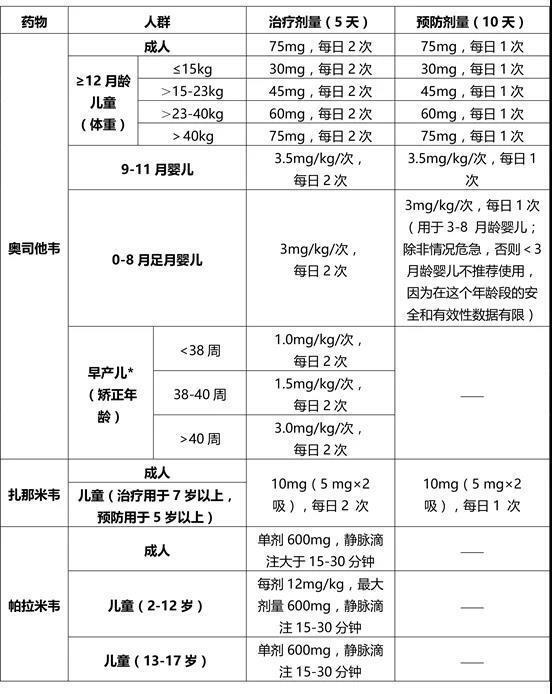
又到了流感高发的季节,每个医院、每个门诊急诊都人满为患,家属的焦急叹息声、孩子的啼哭声、一些家属的责骂声,构成了这个季节独有的风景,但不美好。希望下面的建议,可以帮正在就诊的减轻焦虑,还没生病的做好预防,希望宝宝们都能健健康康,好好过年。 1. 今年的流感和往年相比,除了高热以外,多数伴有咳嗽,几乎是和发热同时出现(少数剧烈咳嗽),所以要和平时就反复咳嗽的小孩区别,这可能也是今年流感比往年更多的一个原因吧,流感本身即是飞沫传播,咳嗽使这种传播更迅速,因此避免人多聚集,带口罩,家里常通风,家里有人得了流感,尽量隔离。 2. 一些高热的小朋友,家属不用太着急,首先发热是咱们自身应对疾病的正常反应,是好事,不会像很多家属认为的那样,不会把脑子烧坏的,只是高热且比较小的孩子有可能抽搐(热性惊厥),所以高热时候,家属可以自行口服布洛芬或者对乙酰氨基酚对症处理,这两种都是退烧的,很多家属半夜来医院,就只是为了给孩子打一个退烧针,即影响孩子的休息、还受罪,还不提倡,在病毒感染的时候,用赖氨匹林或者氨基比林这类非甾体类药物,还有发生很严重副作用的可能,还是要慎重。 3. 在发热的前期(小于24小时),可以自行口服一些抗病毒药物治疗或者预防,这个时候就算是去医院,医生能做的,也只是看看嗓子、看看孩子状态,至于查血化验,都太早,得出的结果可能还不准确,另外,医院人满为患,密闭的空间,更容易交叉感染,百害无一利。 4. 抗流感药物的用法用量,附给各位宝爸宝妈:
 张明明 主治医师 徐州市中心医院 儿科1067人已读
张明明 主治医师 徐州市中心医院 儿科1067人已读 - 宝妈应该知道的新生儿黄疸小知识
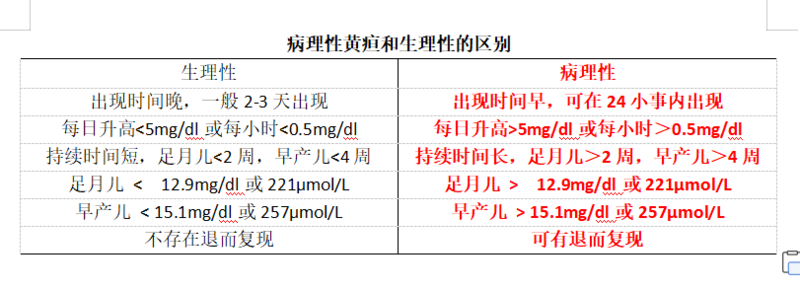
医学上把未满月(出生28天内)新生儿的黄疸,称之为新生儿黄疸(neonatal jaundice)。新生儿黄疸是新生儿时期最常见的疾病,分生理性和病理性,因为生理性的都可以自行消退,而且基本没有危害,我们今天只讨论病理性的。 病理性黄疸常见的原因: 1.黄疸生成的多(这是最常见的原因):因过多的红细胞的破坏及肠肝循环增加,使血清未结合胆红素升高。常见的病因有:同族免疫性溶血、感染、红细胞增多症、血管外溶血、肠肝循环增加、红细胞酶缺陷、红细胞形态异常、血红蛋白病、维生素E缺乏和低锌血症等。 2.肝脏胆红素代谢障碍:由于肝细胞摄取和结合胆红素的功能低下,使血清未结合胆红素升高。常见的病因有:缺氧和感染、Crigler-Najjar综合征(先天性尿苷二磷酸葡萄糖醛酸基转移酶缺乏)、Gilbert综合征(先天性非溶血性未结合胆红素增高症)、Lucey-Driscoll综合征(家族性暂时性新生儿黄疸)、药物(如磺胺、水杨酸盐等)、先天性甲状腺功能低下、垂体功能低下、21-三体综合征等。 3.胆汁排泄障碍:肝细胞排泄结合胆红素障碍或胆管受阻,可致高结合胆红素血症,但如同时伴肝细胞功能受损,也可有未结合胆红素的升高。常见的病因有:新生儿肝炎、先天性代谢性缺陷病、胆管阻塞、Dubin-Johnson综合征等。 新生儿黄疸的并发症:新生儿黄疸的并发症后很多,其中最严重的为胆红素脑病,这是一种不可逆的脑损伤。当血清胆红素重度升高或同时存在高危因素时,未结合胆红素可以透过血脑屏障入脑,与神经结合造成损伤,导致胆红素脑病。当存在早产、窒息、呼吸困难或缺氧,严重感染、低白蛋白血症、低血糖、低体温、酸中毒或体重低于1.5kg等高危因素时,更容易发生此种危害。 治疗: 一般轻度的黄疸,可以通过对症治疗处理,如多饮水,口服益生菌(双歧杆菌、枯草杆菌、酪酸梭菌等),多照阳光,口服中成药(茵栀黄)等。当黄疸进一步升高,超过以下给的值,建议及时光疗处理,以免过高的胆红素进入脑内,造成胆红素脑病。 附: 无危险因素的足月儿 光疗指征–对于胎龄大于等于38周的状况良好婴儿,根据患儿时龄,开始光疗的TB阈值如下: ?生后24小时:大于12mg/dL(205μmol/L) ?生后48小时:大于15 mg/dL(257μmol/L) ?生后72小时:大于18 mg/dL(308μmol/L) 此类婴儿如果TB水平低于推荐水平的2-3mg/dL(34-51μmol/L),可以在家中使用光纤蓝光二极管(light-emitting diodes, LED)治疗或接受传统光疗。 有危险因素的足月儿或没有危险因素的晚期早产儿 ●光疗指征–有高胆红素血症危险因素的足月儿(胎龄≥38周)或无危险因素的晚期早产儿(胎龄为35-37+6周),根据患儿的时龄在以下TB值时开始光疗: ?生后24小时:大于10 mg/dL(171μmol/L) ?生后48小时:大于13 mg/dL(222μmol/L) ?生后72小时:大于15 mg/dL(257μmol/L) 对于胎龄接近35周的婴儿干预的阈值可更低,而胎龄接近37+6周的婴儿则更高。 有危险因素的晚期早产儿 ●光疗指征–对于有危险因素的晚期早产儿(胎龄35周至
 张明明 主治医师 徐州市中心医院 儿科1332人已读
张明明 主治医师 徐州市中心医院 儿科1332人已读 - EB病毒感染解析及其治疗时机的选择
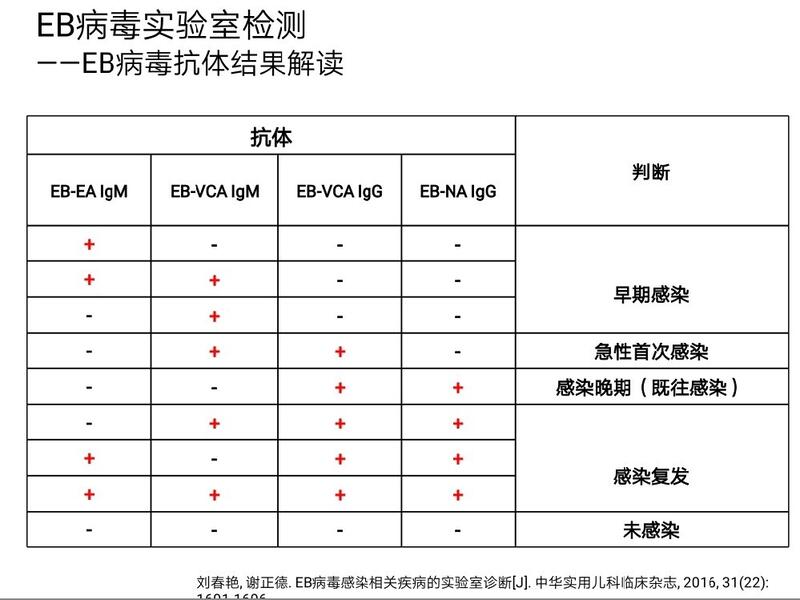
EB病毒(EBV)是一种对人类致病的疱疹病毒,属于DNA病毒,人群普遍感染,儿童感染率更高,病毒感染人体后会在人体长期潜伏存在,伴随终身。为什么我们要重视EBV感染呢?因为它是肿瘤相关病毒,可以引起淋巴瘤,鼻咽癌及胃癌等恶性肿瘤以及非恶性淋巴增殖性疾病及自身免疫性疾病等。目前发现其与鼻咽癌的发病最为密切。 那么我们既要重视EBV感染,同时也不能草木皆兵,认为感染EBV以后就像天要塌下来一样,六神无主。今天我写这篇文章的目的主要是通过结合临床对EBV治疗体会,来给EBV感染患儿的家长答疑解惑! 1、EBV是如何感染人体的,有哪些预防手段?EBV主要随人的唾液排出体外,所以又叫亲吻病毒,可以通过亲密接触在人群中传播,所以预防感染的手段之一就是切断传播途径,父母或亲戚朋友不要亲吻孩子,不要对孩子咳嗽或打喷嚏,洗漱用品专人专用。告诫孩子小朋友之间不要玩亲吻游戏,勤洗手。另外也是最重要的就是不要和EBV感染的儿童亲密接触。 2、EBV感染后都有哪些表现?EBV感染可引起机体几乎所有脏器和组织的相关疾病,临床表现复杂多样,有时不典型,缺乏特异性。大多数EBV原发感染为急性感染,在幼儿期一般没有临床表现或轻症感染表现,但儿童期、青春期和青年期50%的原发感染会有发热,淋巴结肿大,扁桃体化脓,肝功能损害,肝脾肿大,血常规呈现异常淋巴细胞或淋巴细胞总数明显增多等传染性单核细胞症(传单)表现。少部分患儿感染此病毒后反复出现发热,肝脾肿大,淋巴结肿大及肝功能损伤等传单样症状,转为慢性活动性EBV感染(简称慢活EBV感染)。本病预后差,病死率高,病毒持续活动进展为重症EBV感染。可引起一个或多器官衰竭,病死率高达50%以上。 3、实验室的检查有哪些可以确诊EBV感染?目前主要的检查有血清EBV抗体检测,EBV核酸检测,组织病理标本中EBV编码的小RNA的检测。 4、如何把握EBV治疗时机?4.1如何选择EBV治疗的时机是常常困扰家长和临床医生的一个难题。前面我们已经讲到早期的EBV原发感染是没有临床症状或只有轻微临床表现的,所以这个时期不需要治疗,只需要随访便可以。 4.2当EBV原发感染进展到传单症状时,因其有自愈性,且一般恢复后不留后遗症,所以这个时期可不必积极抗病毒治疗,只一般对症处理即可。若发热,淋巴结肿大,扁桃体化脓及肝损持续存在或反复出现时可予以阿昔洛韦、伐昔洛韦、更昔洛韦、干扰素等抗病毒治疗,同时配合免疫增强剂治疗。 4.3患儿无明显发热或低热,有扁桃体脓性分泌物、淋巴结肿大明显,EBV抗体及DNA检查结果提示近期存在活动性感染,也建议进行抗病毒治疗,并积极随访,复查EBV抗体及DNA。 4.4实验室检查结果仅仅提示是既往有过感染,且无临床感染表现,及此时病毒处于潜伏期则无需治疗,可以使用免疫增强剂,提高自身抵抗力,不给病毒复制、复燃的机会,动态监测病毒的变化即可! 4.5EBV-DNA明显高于正常结果,且EBV抗体提示近期感染或感染复发,即病毒处于活动期,虽然有些患儿无任何其他临床表现,通常建议积极抗病毒治疗,同时动态监测。若VCA-IgA或(和)NA-IgA阳性有鼻咽癌高危风险时,建议积极治疗,动态复查。 5、如何辨别是否为重症感染,重症感染该如何治疗?重症EBV感染可以引起免疫功能异常,使感染后的淋巴细胞快速增殖而不受人体免疫系统的抑制,导致淋巴细胞浸润多种脏器引起多器官衰竭。简单讲就是除了之前所讲的发热,淋巴结、肝脾肿大之外出现了呼吸系统,消化系统,甚至造血功能的衰竭,这时抗病毒治疗已经不再起效,需要进行及早的化疗,争取尽早进行骨髓移植。 EB病毒感染有时表现多种多样,不是简单一篇文章就能讲清楚的,建议患儿家长多多自学相关知识,这样与医生交流起来比较容易理解,为了宝宝的健康让我们大家携手一起努力! 参考文献 全国儿童EB病毒感染协作组.儿童主要非肿瘤性EB病毒感染相关疾病的诊断和治疗原则建议[J]中华儿科杂志,2016,54(8),563-568
 石超 主治医师 徐州市中心医院 儿科248人已购买
石超 主治医师 徐州市中心医院 儿科248人已购买
问诊记录 查看全部
- 患者:男 2岁 咳痰,鼻塞,发烧,嗓子哑 最后交流时间 2022.12.24咳痰,鼻塞,发烧,嗓子哑 老二上上周手足口发烧出疱疹咽炎刚好一点,全家阳。然后这三天突... 担心孩子肺炎总交流次数13已给处置建议
- 患者:男 2岁11个月 脖子处皮肤表面看不到,用手触摸有个疙瘩 最后交流时间 2022.11.14脖子处皮肤表面看不到,用手触摸有个疙瘩 小孩耳朵下面脖子处,皮肤表面看不到,触摸有个疙瘩,我的食指放... 是什么情况,需要去医院吗,还是怎么处理总交流次数3已给处置建议
- eb病毒感染 eb病毒感染igm抗体一直阳性该怎么办?总交流次数16已给处置建议
- 17号晚有低烧,18号退烧,现有清水鼻涕 可能是吹空调着凉?小孩精神状态良好,抱起来清水鼻涕总交流次数2已给处置建议
- 患者:男 3岁7个月 发烧 最后交流时间 2021.02.12发烧 发烧一周,嘴里和嘴唇起泡溃疡面 提供用药建议总交流次数57已给处置建议



