科室介绍 查看全部
科普·直播义诊专区 查看全部
- 精选 什么是肝癌介入治疗
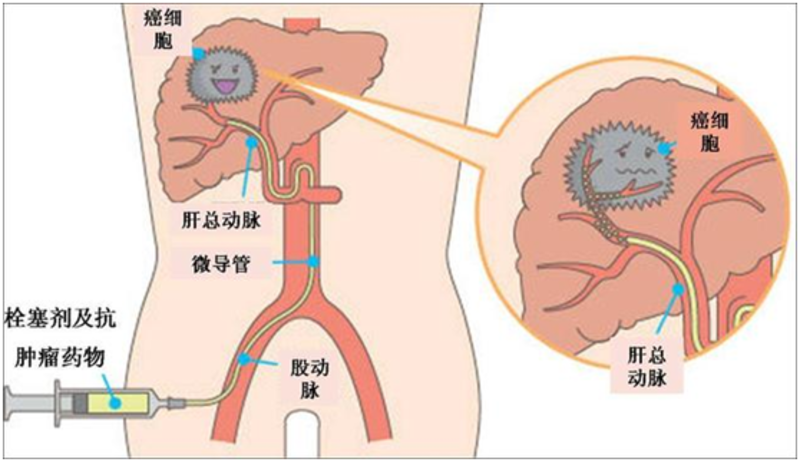
正经科普肝癌的介入治疗其实是一个比较宽泛的概念,但凡通过影像设备的引导,通过血管腔内操作或者经皮穿刺技术对肝内肿瘤进行治疗的方法都可以称为介入治疗。但一般而言,肝癌介入还是指肝癌血管介入,包括肝动脉化疗栓塞、肝动脉灌注化疗、肝动脉放射性核素栓塞等。基本操作过程是在DSA(血管造影设备)的引导下通过在腿部或手部动脉穿刺建立一个孔道进而将导管送入需要治疗的靶定区域,完成微创治疗。 那么,肝癌的介入治疗有哪些优势呢?首先是创伤小。与外科手术相比,介入治疗是微创技术,创伤小,术后恢复快。①它无需开刀暴露病灶,一般只需几毫米的皮肤切口,就可完成治疗,表皮损伤小、外表美观。②大部分病人只要局部麻醉而非全身麻醉,从而降低了麻醉的危险性。③损伤小、恢复快、效果满意,对身体正常气管的影响小。④部分患者可以在介入治疗后达到非常好的治疗效果。其次是精准。跟全身用药相比,介入治疗相对更精准,副作用更小。血管介入治疗能够尽量把药物局限在病变的部位,而减少对身体和其他器官的副作用。动脉药物灌注疗法,通过动脉向肿瘤组织直接给药,局部药物浓度可提高10倍以上,对肿瘤的杀伤效果以成倍增加,药物在全身静脉的分布要小,相应毒副作用降低。 肝癌的血管介入治疗在肝癌治疗里应用广泛,早中晚期、外科或肝移植术前、术后都有介入治疗的适应症。但一般而言,其最佳适应症仍是中晚期肝癌。治疗方式选择上一般是动脉化疗栓塞术(TACE)。如果是多发、弥漫或者肿瘤太大,则可以考虑采用肝动脉灌注化疗。 剑哥问答A:剑哥,这个介入治疗危不危险啊?病人会不会很痛苦? 剑哥:肝癌的介入治疗一般而言都是安全的,术后反应也轻,术后大概2-3就可以出院了。 B:剑哥,做一次介入治疗要多少钱啊?能不能报销,为什么我第一次在XX医院做介入花了一万多,第二次在另外一家医院做花了死亡多,是不是被宰了啊? 剑哥:首先,肝癌的介入治疗费用基本都在医保报销范围内,不过比例在各地可能有不同。至于具体费用,在以往,做一次介入治疗的住院费用一般在2万左右。不过现在有些地方使用了新型的栓塞材料(载药微球),导致了治疗费用大幅度上升,甚至有的使用2支或多支,费用可能会非常高。 C:剑哥,刚才你提到载药微球,是不是用了载药微球效果一定会更好啊? 剑哥:这个不一定哦,剑哥自己就见过第一次使用微球效果不理想后第二次改用普通材料效果更好的。当然也见过很多第一次使用普通材料效果不佳第二次改用微球取得很好的效果的。现在微球在国内应用也多起来了,大家对于它的使用也总结了一些经验,对于是否适合使用微球最终还是需要靠仔细的术前评估和术中造影情况来定的。 D:剑哥,快来帮我看个片子,能不能做TACE 剑哥:这个病人肝内弥漫性病变,门脉广泛癌栓,又有腹水,不太适合做介入哦 E:剑哥,你们介入治疗的时候都用的什么药啊,我听说听过介入打一些“祖传”秘方药物可以取得很好的效果的 剑哥:呃,我们用的都是比较经典的治疗肝癌的化疗药物,至于你说的“祖传”药物,剑哥没有听过,不过想来应该不它靠谱吧。。。 F:剑哥别走,我还有好多问题呢 剑哥:剑哥我还饿着肚子呢,等我吃完饭接着聊。
 卢鸣剑 副主任医师 广州医科大学附属肿瘤医院 肿瘤科2652人已读
卢鸣剑 副主任医师 广州医科大学附属肿瘤医院 肿瘤科2652人已读 - 什么是载药微球栓塞化疗?
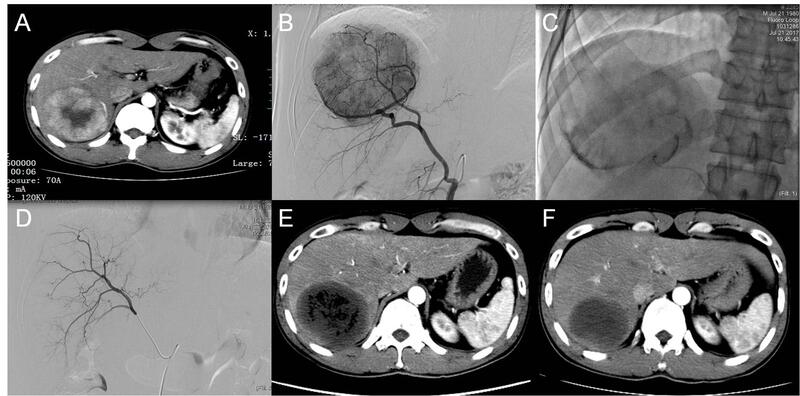
求医故事癌症,这两个字不知道让多少人谈之色变,尤其是肝癌,号称“癌中之王”,在老百姓的映象中,得了肝癌的人往往意味着没有多少时间了。这不,广东阳春的黎先生就喷到了这一闹心的事。大概在2017年7月的时候,黎先生在单位体检的时候发现肝内有个肿物,这可把黎先生吓坏了,经过检查后,最终确诊为原发性肝癌。黎先生怎么也想不通,自己才37岁,平常也注意锻炼身体,怎么好端端的就得了肝癌呢?黎先生的肿瘤体积较大,最大直径超过10cm,尽管没有出现远处转移的征象,但是由于有乙肝背景,存在肝硬化,在咨询过很多大医院专家后,得到的结论都是不宜手术切除。黎先生的病情经过介入科的会诊后,决定接受载药微球肝动脉化疗栓塞术。进过一次治疗后,黎先生的肿瘤基本达到临床治愈标准。 什么是载药微球呢,它又有什么优势呢?经导管动脉化疗栓塞术(TACE)是不可切除原发性肝癌的一线治疗方法,按照栓塞材料的不同,可分为传统TACE(cTACE)和药物洗脱微球栓塞(D-TACE)。尽管cTACE 在多年的临床应用中证明了其疗效和临床应用价值,其不足之处在于碘油在一部分患者中清除过快,达不到长久栓塞的目的,另外药物在碘化油中释放太快,药物不能长时间在肿瘤组织内保持较高浓度;有鉴于此,部分患者往往需要多次进行介入治疗,而多次的介入治疗往往对患者的肝功能产生较大的负担,甚至引起或加快基础肝病的进展。近年来新型武器“药物洗脱微球”又称“载药微球”的出现进一步提高了TACE在部分患者身上的疗效。“药物洗脱微球”是一种能够吸附、携带化疗药物的新型栓塞物质,在体内不可降解,它进入肿瘤血管后一方面可以长久栓塞肿瘤血管,另一方面可以使化疗药物长时间作用于肿瘤内部,两种效果叠加,可以达到更好的局部控制效果。 典型病例
 卢鸣剑 副主任医师 广州医科大学附属肿瘤医院 肿瘤科1.1万人已读
卢鸣剑 副主任医师 广州医科大学附属肿瘤医院 肿瘤科1.1万人已读 - [转载]ESMO2012:伴有肝炎的癌症患者应采取抗病毒与化疗联合方案
来源:丁香园作者:sjtuwalker活动性乙肝病毒(HBC)和丙肝病毒(HCV)在世界范围内非常普遍。全世界大约有三分之一的人口(超过20亿人)感染乙肝病毒并且慢性丙肝病毒感染的人有3.5亿。大约1.5亿人有慢性丙肝病毒感染,每年有35万人死于HCV相关的肝脏疾病。根据WHO的估计,每年大约有一百万人死于HBC和HCV相关的肝脏疾病。2012年在维也纳召开的欧洲肿瘤学年会上一个名为“支持治疗的关键主题”的特殊研讨会上,来自澳大利亚墨尔本东部卫生组织的John Lubel医生提出了正在接受治疗的HBV和HCV患者的治疗策略和方法。他说:不同的治疗手段是很有必要的,因为这两种病毒的病毒学、自然史以及治疗方法不同。慢性病毒性肝炎患者宿主的免疫和病毒复制是平衡的,这就导致人体的免疫抑制在病毒复制中发挥不了作用。在非肝硬化的丙肝患者中很少有严重的并发症;丙肝患者接受像化疗这样的免疫抑制治疗大部分都需要检测。相比较而言,乙肝患者在接受免疫抑制治疗期间会出现复发的情况,这会导致肝功能衰竭;在一些最极端的情况下需要肝移植甚至导致患者死亡。尽管乙肝病毒不能杀死细胞,免疫介导损伤的炎症反应以及在最大免疫抑制期间后发生的炎症反应危害很大。为了防止这种炎症反应,Lubel医生建议慢性乙肝患者在接受免疫抑制治疗前服用抗病毒药物预防并且在接受完免疫治疗后仍要服用抗病毒药物一年。高病毒载量的患者需要服用像恩替卡韦和替诺福韦这样的抗病毒药物;这些药物对病毒耐药具有很高的药效。对低载量或测不到病毒载量的患者,拉米夫定是可以的。Lubel医生警告说似乎已经清除乙肝病毒感染的患者中,激活的病毒可以在肝炎复发后的表面抗原中再现。他同时也指出这种情况似乎特别容易出现在包含抗CD20抗体(美罗华&tace=dxy_oncol" class="hot1" target="_blank" title="美罗华">美罗华)的治疗方案中。因此,不能通过HBV DNA定量和肝功能检查密切监测病毒复制的患者也应接受抗病毒药物预防治疗。Lubel医生建议乙肝病毒和丙肝病毒的管理应该在肝脏科医生的控制范围内。“肿瘤科医生的重要职责是认识到问题并且适当的时候进行检查。”Lubel说。
汤日杰 主任医师 广州医科大学附属肿瘤医院 介入科1624人已读
问诊记录 查看全部
- 宫颈腺癌术后腹膜大网膜种植转移 您好!患者是宫颈腺癌手术放化疗后腹膜大网膜种植转移
病情描述... 恳请专家根据患者目前的病情(十月十一日至今已停止所有用药),给予推荐合适的治疗建议,抑制肿瘤的继续生...总交流次数6
- 肺鳞癌 1.症状:间断干咳4-5个月,加重一个月,右侧前胸、后背疼痛... 脖子淋巴结开始转移,右侧大,左侧小肿块,右侧肋骨也扩散。每天呕吐吃不下饭。目前血象不太好,您给看看是...总交流次数3
- 乙状结肠癌伴肝转移和淋巴结转移 乙状结肠癌伴肝转移和淋巴结转移该怎么办?总交流次数8
- 腿部肿瘤20余年,做过6次手术 腿部肿瘤转移至肺部,多处复发 肺部最大肿瘤大小为10x12cm 2006年腿部纤维肉瘤手术,前后六次手术,今年4月检查,已经... 咨询目前肺部肿瘤程度,是否可控制病情,是否可用碘125 处理总交流次数7






