科普·直播义诊专区 查看全部
- 精选 恶性肿瘤,为什么要进行的基因检测?
在抗肿瘤治疗过程中,我们发现即便是同一部位、同一病理类型的恶性肿瘤,不同患者对于同一治疗方案的反应和最终疗效仍存在差异。尤其是在肿瘤疾病进展后,经过既往多线药物选择后复发或转移的肿瘤细胞,其对药物的应答反应存在明显的个体差异。进入肿瘤的精准治疗时代后,如何选择特定有效的人群,让特定药物较快体现精准疗效,避免不必要的药物浪费和药物不良反应?肿瘤的基因检测为患者提供了治疗方案优化选择的依据。 什么是肿瘤的基因检测?恶性肿瘤的发生和发展,通常是由于人体内基因变异,破坏了正常细胞生长、分化和修复的功能及节律,从而引起的疾病。肿瘤的基因检测,是通过高通量测序等方法找到与肿瘤发生、发展相关的突变基因,分析个体对于特定抗癌药物的敏感性,从而帮助患者制定针对性和更优化的治疗方案,最大程度上提高治疗的有效性。 哪些肿瘤患者推荐采用基因检测?1) 对于罹患有明确治疗靶点的瘤种和病理亚型的恶性肿瘤患者,均推荐靶点基因检测,并根据检测结果选择用药(常见病种如:肺腺癌、乳腺癌、结直肠癌、卵巢癌等);2) 对于既往靶向药物用药后进展,考虑靶向药物耐药的患者;3) 拟通过基因检测获取免疫治疗、内分泌药物用药指导的患者(如肺腺癌、结直肠癌、乳腺癌、子宫内膜癌)4) 用于评估肿瘤复发风险,从而指导临床个体化选择“低毒高效”的治疗决策方案(如乳腺癌、肺癌、结直肠癌);5) 对于有家族遗传性肿瘤病史的患者,遗传学的评估可以帮助患者家属明确患癌风险,从而做到早诊、早治、早干预。 哪些是肿瘤高危人群?大约5%-10%的恶性肿瘤存在家族遗传性,如BRCA1/2基因的突变常会在家族体系中形成代际传递,而携带这些突变基因的人群也具有更高的罹患恶性肿瘤的风险。遗传学筛查中对肿瘤患者的直系亲属进行基因检测,可以预测相应肿瘤的发生风险,从而对高危人群做积极预防、密切随访,甚至做预防性的干预术,从而降低癌症的发病率。 基因检测疼吗?根据疾病预防、遗传学咨询或恶性肿瘤临床治疗的需求,选择基因检测样本的不同,需要就诊者配合获取检测组织样品也各不相同:1) 高风险人群的遗传筛查可考虑抽取外周血,取样方便,相对无创;2) 有明确肿瘤占位的患者,或伴有胸腹水等转移性病灶的前提下,可以考虑穿刺活检、手术、外周血、胸腹水等取样;3) 淋巴瘤患者根据具体病情可考虑组织、外周血、脑脊液等取样;4) 血液系统恶性肿瘤,一般建议外周血和骨髓取样。
 胡群超 主任医师 上海市同仁医院 放疗科1157人已读
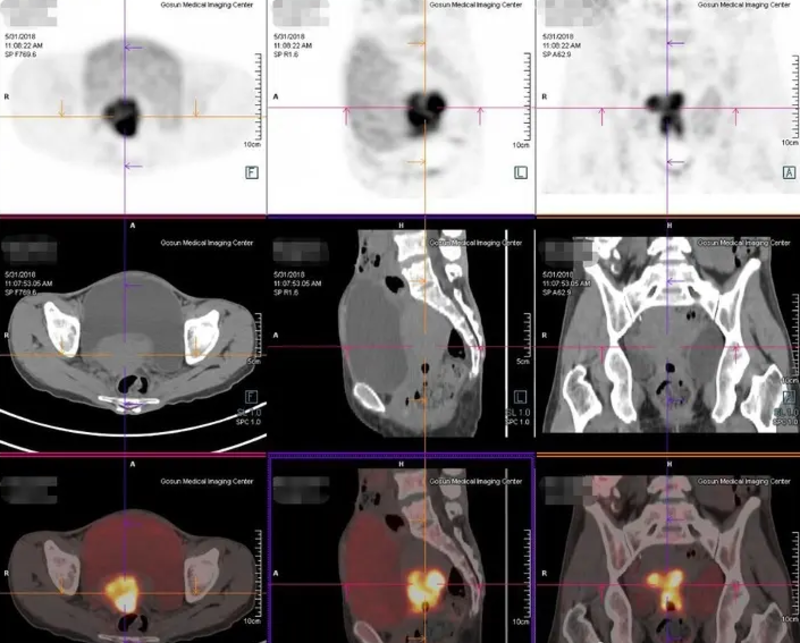
胡群超 主任医师 上海市同仁医院 放疗科1157人已读 - 精选 妇科肿瘤患者,哪些情况下需考虑选择PET-CT检查?
PET-CT一种功能影像学检查手段,其扫描范围广,一次检查的成像可以包括从头到脚的整个人体。该检查能够在解剖学的基础上,进一步反映出原发肿瘤及转移病灶的代谢状况。抗肿瘤治疗前的PET-CT显像有助于恶性肿瘤患者发现或排除远处转移灶,明确首诊肿瘤的分期,以便制定更合理的整体治疗方案。常见的妇科肿瘤,包括宫颈癌、卵巢癌及子宫内膜癌,由于其发病机制、疾病分期及进展特点不同,治疗前后是否需要PET-CT检查,以及选择检查的时机也略有差异。对于宫颈癌患者而言,一般推荐以下有条件的患者使用PET-CT检查:1)FIGO分期为IB1期及以上的初诊患者疗前分期(包括IB1期有保留生育功能需求的患者);2)因其他原因行单纯子宫切除术意外发现宫颈癌,需全身评估的患者;3)拟行放射治疗需影像学辅助勾画靶区(对于不能手术的宫颈癌患者,PET-CT检查有助于确定淋巴结转移的范围);4)存在高危因素的患者治疗结束3-6个月后随访监测;5)随访过程中有可以出现复发转移的患者,包括出现临床症状或相关肿瘤标志物升高的患者。一般核素骨扫描仅用于怀疑有骨转移的患者,做骨转移病灶的评估。对于子宫内膜癌患者而言,PET-CT一般较少用于初诊的常规评估。但如果存在以下情况,可推荐有条件者在治疗前采用PET-CT检查:1)有临床合并症不是和行手术治疗的患者2)怀疑存在非常见部位的转移,比如骨转移或中枢神经系统;3)病理活检提示为高级别肿瘤,包括低分化子宫内膜癌,乳头状浆液性癌,透明细胞癌和癌肉瘤。卵巢癌通常起病隐匿,首诊时不少患者已经是处在疾病进展期。治疗前进行PET-CT显像,一方面有助于疾病良恶性的判断,另一方面也有利于发现隐匿的转移灶,使治疗前的分期更准确。同时,PET-CT联合增强CT扫描有利于小病灶的检出。当然,由于PET-CT检查的价格较高,在临床选择时会根据疾病诊断和治疗的需求进行个体化推荐。主要用于常规影像学检查诊断分期不明确,有可能影响治疗方案、治疗后评价疗效或复发后确定转移范围等情况。一般结合临床治疗需求,对于以下情况可推荐使用PET-CT:1)盆腔肿物良恶性难以鉴别;2)卵巢上皮来源肿瘤治疗结束后随访监测;3)恶性生殖细胞肿瘤及恶性性索间质肿瘤,随访过程中出现典型症状、体检发现异常或肿瘤标志物升高;4)I期G2-3及II-IV期的未成熟畸胎瘤、任意期别的胚胎性肿瘤、任意期别的卵黄囊瘤和II-IV期的无性细胞瘤瘤化疗后的随访监测。
 胡群超 主任医师 上海市同仁医院 放疗科891人已读
胡群超 主任医师 上海市同仁医院 放疗科891人已读 - 精选 得了乳腺癌,还能接种新冠疫苗吗?
世界卫生组织国际癌症研究机构(IARC)2020年全球最新癌症负担数据显示,全球新发癌症病例数为1929万,其中乳腺癌新发病例数高达226万,超过了肺癌,成为全球第一大癌症。“我得了乳腺癌,还能接种新冠疫苗吗?”在近期部分城市和地区疫情又起的时候,这个问题是困扰新确诊或在治疗期间乳腺癌患者的重要问题。不难理解,罹患恶性肿瘤的人群由于疾病或基础状态的原因,存在自身免疫功能低下/紊乱,同时频繁医疗救助需求,可能导致其发生新冠病毒感染和感染后重症化的比例增加。而疫苗接种是建立人群免疫保护、有效降低感染率和病死率、实现疫情有效防控最重要的手段之一。美国NCCNCOVID-19疫苗接种建议委员会推荐:恶性肿瘤患者及正在治疗中的恶性肿瘤患者,应该优先接种新冠疫苗,并可以使用FDA授权使用的任何疫苗;对于最近感染新冠病毒的肿瘤患者,或存在肿瘤相关的特殊情况时,可以推迟接种疫苗。但由于国内外疫情防控的现状不同,对于肿瘤患者等特殊群体是否需要疫苗接种、接种时机、接种种类等推荐意见存在差异。针对国内乳腺癌患者,尤其在不同治疗阶段下,能否接种新冠疫苗的议题,中国专家共识提出了以下建议: 1. 活检病理确诊乳腺癌,计划手术的患者可以接种吗?对已经开始常规新冠疫苗(完成第一针接种),但尚未完成第二针疫苗接种患者,如近期需要进行外科手术,专家建议第一剂疫苗接种1周后,或者第二剂疫苗接种一周前手术,否则应暂缓手术(I级推荐)。需要注意的是,不同手术方式下创面大小及患者的恢复情况存在差异,因此围手术期(术前1周到术后1个月)的乳腺癌患者,目前认为暂适合接种新冠疫苗(II级推荐) 2. 新辅助治疗阶段乳腺癌患者,可以接种新冠疫苗吗?正在接受新辅助化疗的患者,可考虑暂缓接种新冠疫苗(II级推荐)。对于接受新辅助内分泌治疗的患者,鉴于新辅助内分泌治疗的不良反应较小,且大多数患者年龄较大,疗程较长,相对而言有较高的新冠病毒感染风险,建议经过评估后接种新冠疫苗(II级推荐)。 3. 化疗期间,可以接种新冠疫苗吗?通常化疗后一个月内,人体造血、免疫等功能尚未完全恢复,部分患者可能仍需要集落刺激因子的治疗。因此建议末次化疗3个月后可以接种新冠疫苗(I级推荐)。在末次化疗1~3个月内,对于有新冠疫苗接种需求患者,经过医生评估可以考虑接种(II级推荐)。 4. 靶向治疗期间可以接种新冠疫苗吗?术后单纯靶向辅助治疗不良反应较小,但是治疗周期长(1年),患者如果有长期新冠病毒暴露风险,建议接种新冠疫苗(I级推荐)。靶向治疗涉及抗原抗体结合反应,因此需要特别注意接种期间的安全管理,避免两种免疫相关的临床行为不良反应叠加的可能。 5. 内分泌治疗阶段,可以接种新冠疫苗吗?术后辅助内分泌治疗普遍采用三苯氧胺、芳香化酶抑制剂单药口服,安全性好,且治疗疗程可长达5~10年,可以在化疗结束后、辅助内分泌期间接种新冠疫苗(I级推荐)。 6. 术后辅助放疗期间,可以接种新冠疫苗吗?乳腺癌患者术后辅助放疗疗程较短(1个月左右),且由于放疗期间射线暴露、远隔效应,及对血液系统的影响等原因,不建议放疗期间接种疫苗,可考虑放疗完成后再接种(II级推荐)。 7. 口服卡培他滨期间,可以接种新冠疫苗吗?正在服用卡培他滨治疗的早期辅助治疗乳腺癌患者,如耐受性好,可考虑接种新冠疫苗(I级推荐);采用卡倍他滨维持治疗、病情稳定的复发转移患者,可考虑接种新冠疫苗(II级推荐) 8. 哪些药物治疗期间,不适合接种新冠疫苗?口服吡咯替尼、CDK4/6抑制剂、西达本胺,或接受PD-1/PD-L1抑制剂治疗期间,乳腺癌患者原则上不推荐接种新冠疫苗。总之,乳腺癌患者治疗或随访期间接种新冠疫苗的选择,需要个体化结合肿瘤病情是否稳定,正在接受治疗手段的安全性进行综合考量。
 胡群超 主任医师 上海市同仁医院 放疗科2081人已读
胡群超 主任医师 上海市同仁医院 放疗科2081人已读
问诊记录 查看全部
- 子宫内膜癌 杨主任好,在郭晓菁主任那里做了子宫内膜癌的手术,目前最爱做放... 挂的下午门诊,患者姓名张**总交流次数19已给处置建议
- 宫颈癌前病变 2024年3月底在上海第一妇婴保健院放射治疗科复查,正常病情... 03年8月放化疗结束出院,按医嘱我每周阴道冲洗2-3次,现在已经7个月,请问杨主任,还要继续冲洗吗?总交流次数5已给处置建议
- 阴道残端胃型腺癌 杨主任,您好,我妈阴道残端胃型腺癌内照射放疗咨询 哪天去门诊合适总交流次数4已给处置建议
- 高级别子宫内膜间质肉瘤 杨主任您好,患者阴道口手术放疗,目前平时走路会有一点漏尿现象... 杨主任您好,患者阴道口手术放疗,目前平时走路会有一点漏尿现象,浸润放疗处导致伤口疼痛,请问可有什么办总交流次数7已给处置建议
- 阴道残端胃型腺癌 杨主任,今天找您问诊过,我妈阴道残端胃型腺癌未手术,在长海医... 杨主任,如果继续化疗会影响后面的后装放疗吗总交流次数2已给处置建议






