科室介绍 查看全部
科室医生 查看全部
按疾病推荐专家 查看全部
科普·直播义诊专区 查看全部
- 儿童高热,怎样选用退热药?
原创 2018-02-03 盛晓阳 爱贝儿医 作者:盛晓阳(上海交通大学医学院附属新华医院儿童与青少年保健科主任医师) 发热是宝宝生病时最常见的症状之一。每当宝宝受到病毒或细菌侵犯而引起感冒、腹泻等各种疾病时,往往都伴有发热。有时妈妈警觉到宝宝生病,也是从感知宝宝浑身发烫而起。 宝宝发热往往来势凶猛,体温很快就会超过39℃,甚至40℃,少数宝宝还会在发热初期体温上升过程中出现全身抽搐、惊厥等,称为“高热惊厥”。因此,每当宝宝发热时,妈妈难免担心、焦虑。但是,需要强调的是,发热只是疾病的表现而已,宝宝发热时的体温高低并不直接与疾病的严重程度相关。 从根源上来说,发热是由于人体受到细菌、病毒等病原微生物的侵犯,人体免疫系统受刺激,体内各种免疫细胞、细胞因子等被激活和释放,并通过一系列调节、反馈信号作用于人体大脑海马系统,使人体体温的平衡点调高,从而使体温升高。因此,在侵入人体的病原微生物没有被彻底消灭以前,发热会持续一段时间。事实上,宝宝生病时略微升高的体温,可以让免疫系统更好地发挥作用,更有效地抵御病原微生物。 当然,宝宝发热时,尤其在高热时,大量水分通过皮肤蒸发,心跳、呼吸加快,使消耗增加。如果体温高、时间长,往往会使宝宝感觉不舒服,影响食欲、情绪和睡眠等,严重时还可能因为大量水分的快速丢失而引起脱水。因此,宝宝发热时,妈妈需要密切观察宝宝的体温变化,同时关注宝宝的精神状态等,必要时采用药物或物理降温,让宝宝体温下降。 宝宝发热,什么时候需要服用退热药? 目前建议,不应该单一地看体温计的读数,而是应该同时考虑体温高低以及宝宝的全身状况。当耳道或肛门测量的体温不超过38.5℃时,大多数宝宝似乎感觉不到不舒服,活动如常,食欲和精神状态也良好,此时不必服用退热药,只需要加强观察,多敦促宝宝喝水和休息就可以。而当耳道或肛门温度超过38.5℃时,大多数宝宝会感觉不舒服,容易哭闹、精神不佳,达到39℃以上时,宝宝往往有烦躁、精神萎靡等表现,此时就需要帮助宝宝退热。因此,一般是在宝宝体温超过38.5℃,同时伴有精神状态不佳时考虑服用退热药。 目前适用于宝宝退热的药物主要有两大类,对乙酰氨基酚和布洛芬,其他的退热药,如阿司匹林、安乃近、复方氨基比林等均不适用于儿童。 这两大类退热药的作用机制不同。对乙酰氨基酚类退热药,如泰诺林、百服宁等,直接作用于大脑调节体温的海马系统而退热。布洛芬类退热药,如美林等,通过抑制前列腺素释放而退热。也就是说,这两大类退热药并不是针对特定的病原微生物,虽然可以有效退热,但不能杀灭病原微生物。因此,服用退热药可以使宝宝的体温暂时下降,但可能在不久后,宝宝的体温又会再次回升。 对乙酰氨基酚和布洛芬类退热药都属于非处方类药物,可以在药房买到。提醒注意的是,虽然这两大类药物经长期临床验证具有相当的安全性,但还是有潜在的不良反应,如对乙酰氨基酚可能引起肝损害,而布洛芬可能引起肾损害。当过量使用时,这两类退热药可能引起更严重的不良反应。 因此,在给宝宝服用退热药时,一定要严格按照说明书或遵照医生处方,不能自行随意增加药物剂量或缩短两次用药的间隔时间。少数细心的妈妈可能会发现,有时医生的处方与说明书有一定的差异。这是因为,儿科医生大多是以儿童的体重来计算用药剂量,而说明书是根据儿童年龄给出,两者确实会有所不同,如有疑问可以向医生咨询确认。 此外,这两大类退热药均注明:应每间隔4~6小时口服一次,24小时内不超过4次,连续使用不超过3天。 大多数宝宝在口服退热药后,体温会很快下降,但间隔4~6小时后会再次上升,需要再次口服退热药。而大多数由病毒感染等引起的高热在3天后会消退。少数高热宝宝服用退热药后,体温下降又很快上升,此时可以在医生的指导下,交替使用两大类退热药。如果宝宝高热持续3天以上,则必须去医院。如果是未满3个月的小宝宝,或者虽然宝宝体温不高但显得特别烦躁或无精打采,以及宝宝服用退热药体温虽然下降了但仍然精神萎靡,就应该尽早上医院。 除了应用药物退热,建议家长采用物理降温方法帮助宝宝退热。特别是宝宝体温不太高时,采用物理降温方法就能帮助宝宝控制体温,而在体温较高时,也可以在药物降温的同时辅以物理降温。 所谓的物理降温方法,最基础的就是让宝宝少穿点衣服、少盖些被子,保持房间清凉、宜人,让宝宝安静多休息,减少体内热量的产生和蓄积,体温也就不容易上升。还可以用温毛巾擦洗宝宝的头面部、颈部、手臂、小腿等,如果宝宝喜欢洗澡也可以洗个温水澡,让皮肤的散热更快,使体温下降。宝宝发热时多喝些稍凉的温水等,可以补充丢失的水分,并加快散热。需要注意的是,曾经流行过的酒精擦浴降温法不适用于宝宝。因为酒精可以通过皮肤而吸收进入血液,并对宝宝的健康产生不利影响。 少数宝宝发生高热惊厥的具体机制还不明确,可能与宝宝大脑不成熟有关。大多数宝宝的高热惊厥都发生在发热初期,体温突然上升时。宝宝发生高热惊厥时,应紧急送医院,但大多不需要进一步治疗。这些宝宝在以后出现发热的初期就需要加强观察,尽早采用物理或药物降温,减缓宝宝体温上升的速度。高热惊厥大多是良性的,随着宝宝年龄增长而自然消失,很少在6岁以后再发生。这些宝宝往往有比较明确的遗传性,其父母小时候也可能有过高热惊厥。 最后,宝宝测量体温最好以耳道或肛门温度为准,能反映人体的真实体温。而通过腋下、前额等测量的皮肤温度受到较多环境因素的影响,准确性较差。同时,从安全的角度考虑,以及避免水银污染,建议家庭采用耳温枪等电子测温仪测量宝宝体温。
邹纪青 主任医师 娄底市妇幼保健院 新生儿科1346人已读 - 新春期间新生儿谨防探访
大年初四,儿科门诊接诊了两例新生儿。一例23天的男婴因咳嗽就诊,一例7天的男婴因皮肤黄染加深就诊。两例患儿经过医生的详细检查,最后都诊断为“新生儿肺炎”。 患儿家属不明白新生宝宝为何这么快就得了“新生儿肺炎”,医生告知其可能因“感冒”所致。家属更是一脸懵逼:我们护理得非常细致,不可能着凉的。医生问:“家里有感冒的人吗?”家属们头摇得像拨浪鼓:“没有没有”。医生又问“这几天来看宝宝的人多吗?”,这回家属们面面相觑:“大过年的,家里免不了客来客往的,大家高兴的提出要看看宝宝,那也是情理之中的事啊”。医生说:原因可能就在这。 出生后新生儿感染性肺炎 病因 1、 呼吸道途径:与呼吸道感染患者接触;2、血行感染:常为败血症的一部分;3、医源性途径。 临床表现 发热或体温不升,反应差等全身症状。呼吸系统表现为气促、鼻翼扇动、发绀、吐沫、三凹征等。 治疗 1、 呼吸道管理 2、 供氧 3、 抗病原体治疗 4、 支持疗法 新生儿免疫力低下,如果接触有“感冒”的人,很容易被感染并加重,导致“新生儿肺炎”。接触的人不只是家人,还包括探望的人。其中有些处于“感冒”潜伏期的人,不一定有咳嗽发烧等明显的临床症状,对于免疫力健全的成年人,是不存在影响的,但是对于免疫力低下的新生儿,就可能成为传染源,将其携带的细菌、病毒传给宝宝,引发疾病。新生儿感染后可以表现为咳嗽、皮肤黄染加深、气促、呛奶、吐奶、腹泻、食欲减退、哭吵、嗜睡、反应差等各种各样的临床症状,甚至有些表现不易被家属察觉,等到表现明显来就诊时,患儿病情已经非常严重。 因此新生儿的护理不仅是注意保温,更应严防客人的探访。
邹纪青 主任医师 娄底市妇幼保健院 新生儿科882人已读 - 娄底市妇幼保健院诊断1例色素失禁症
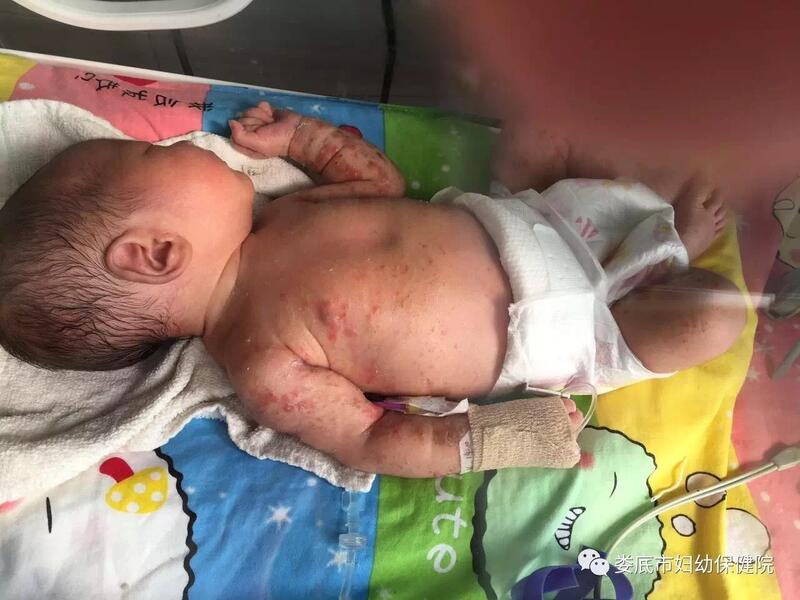
2017年2月,我院新生儿科收治一名37周的女婴,出生时全身散在脓疱疹伴渗液,入院诊断:1、新生儿脓疱疮,2、新生儿肺炎,经抗感染治疗后皮疹反复出现并增多,新发皮疹与结痂同时并存,逐步四肢以内侧、躯干以外侧为著。入院后3次检查血常规,白细胞、嗜酸性例细胞均明显超过正常值,根据患儿病史、皮疹的特征性表现及演变,排除“新生儿脓疱疮”的诊断,修正诊断为“色素失禁症”,局部保持干燥并外涂莫匹罗星软膏抗感染,患儿于6天后带药出院,并建议去上级医院行眼底及神经系统等检查。 色素失禁症 色素失禁症又称为Bloch Sulzber ger syndrome,是一种少见的X染色体连锁显性遗传性疾病,据国外文献报道,该病整体发病率女孩为1/50000,男性发病多于宫内死亡流产。该症在新生儿期多数患者以皮肤损害为首发症状,而这种皮肤改变常被误诊为脓疱疹、湿疹、大疱表皮松解症等,使其诊断延误,该症可导致神经系统损害、智力发育迟缓、眼、牙齿、毛发等多处发育异常。对于出生时即有皮疹的女孩一定要考虑到有本症的可能。
 邹纪青 主任医师 娄底市妇幼保健院 新生儿科1236人已读
邹纪青 主任医师 娄底市妇幼保健院 新生儿科1236人已读
问诊记录 查看全部
- 患者:女 35岁 新生儿哭闹不止 最后交流时间 2018.10.26新生儿哭闹不止 新生儿哭闹不止的原因总交流次数20
- 患者:男 24天 磁共振查出脑病,能治好吗,不治疗会怎么样 最后交流时间 2016.10.29磁共振查出脑病,能治好吗,不治疗会怎么样 胆红素脑病的治疗,是不是能治疗好总交流次数11
总访问量 85,251次
在线服务患者 24位
科普文章 7篇




