科室介绍 查看全部
科普·直播义诊专区 查看全部
- 精选 术后粘连性肠梗阻反复发作诊治案例(患者授权以真实信息发布 )
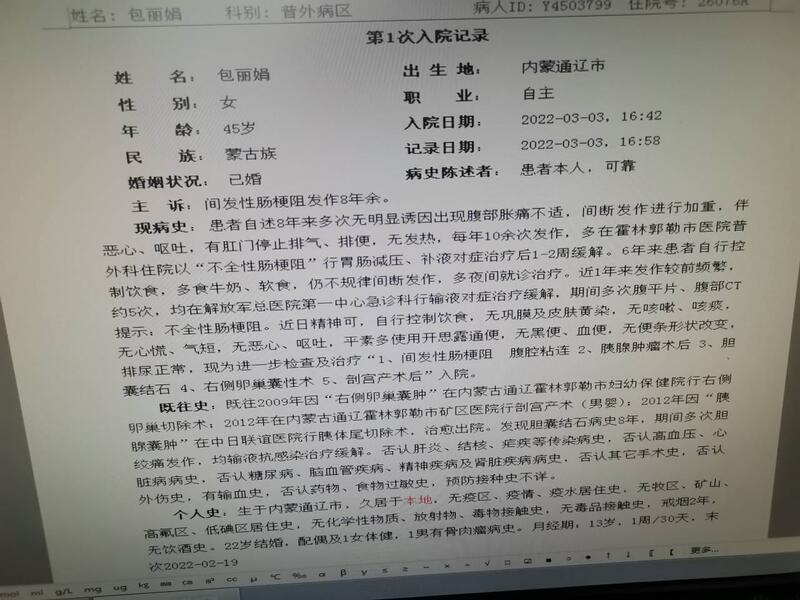
病历简介:包丽娟,女,45岁。内蒙通辽人,蒙古族。2022—3—3入院。主诉:痛吐胀闭反复肠梗阻发作8年余。病史:近8年来,反复肠梗阻发作,呈现规律性的腹痛腹胀呕吐,肛门停止排便排气,无发热。行胃肠减压、输液治疗,1—2周缓解。每年发作近10次,和饮食关联密切。近6年来自控饮食,完全进餐稀软食物,仍有频繁发作。既往病史:2009年右侧卵巢囊肿手术,2012年剖宫产术,2012年胰腺囊肿行胰体尾切除手术。术后腹腔引流管放置半年。2014年发现胆囊结石。患者入院后行气腹CT腹膜腔三维成像检查,结果以如下列图片展示:检查仅发现脐部前腹壁一处肠襻粘连,左右侧卧位均显示粘连近端肠管,局限性扩张,积气积液。远端肠襻空虚萎陷。由此断定,该处粘连与梗阻发生机制关联。有强烈的手术指征。患者盆腔、右侧腹腔、后腹壁未见明显粘连异常。左上腹有多量网膜腹壁粘连,是否参与梗阻发生机制,多次腹部手术,抑或有更多处肠襻粘连,须由腹腔镜手术探查才能明确。患者粘连肠襻占据脐部,脐部不适合作腹腔镜观察孔,需麻醉前预先完成人工气腹,便于术中右下腹闭合法安全建立腹腔镜观察孔。2022—3—11全麻下腹腔镜探查,麻醉前预先建立初步气腹,术时气腹针右下腹穿刺,加大气腹压力。完成闭合法腹腔套管穿刺置入。置入腹腔镜探查,与术前检查完全一致。松解大部分网膜腹壁粘连,松解肠襻脐部前腹壁粘连。无肠壁损伤及腹壁缺损。脐部置入穿刺套管,更易为腹腔镜探查观察孔。自十二指肠空肠曲,依次逐段检查小肠及系膜,未见它处粘连及异常。腹壁粘连肠襻位于小肠中段,近端肠襻肠壁轻度肥厚,色稍白,口径略宽。肠壁粘连瘢痕略作锐性切开,肠腔通行检查顺畅,无肠壁损伤,放置引流管。缝合穿刺孔,结束手术。术中图像:术后康复:术后8小时即有肛门排气,腹痛较轻,次日下地活动。腹腔引流量极少。术后自觉腹胀感、腹壁牵扯感消失,进食后舒适,肛门排气频次多,心情大好。拟明日出院。术后第六天,患者表现了康复后的欣喜,自愿广为宣传,要求照片、材料原样呈现,不作技术处理。
 蔡晓军 副主任医师 北京华信医院 普外科1106人已读
蔡晓军 副主任医师 北京华信医院 普外科1106人已读 - 精选 今日绝望死水,明日朝阳产业---术后腹腔粘连的外科诊疗
腹腔粘连外科治疗理论辨析腹腔粘连定义:腹腔粘连是腹膜间异常纤维连接,由腹腔创伤、感染、炎症、缺血、肿瘤等引发。腹部术后腹腔粘连最为常见,是腹膜创伤愈合过程的病理反应,粘连的严重性和创伤程度正相关。腹腔粘连临床特点:术后腹腔粘连本质是医源性疾患,引起机械性小肠梗阻、慢性腹痛、继发性不孕症和增加腹部再次手术困难四类临床不良事件。肠梗阻问题最突出,是肠梗阻最常见类型,有许多诊疗难题待解决。腹腔粘连形态特点:同质软组织间的病理粘附,无容积性异常,常规影像检查无法区分于生理状态的腹膜贴附。临床查体、辅助检查无帮助,只能腹腔镜检或剖腹探查直视确诊。粘连性肠梗阻,依据梗阻肠管形态,作排除性臆测。粘连性肠梗阻临床特点:少数粘连性肠梗阻,病态隐匿,一旦首发,即表现为凶险的绞窄性肠梗阻,不在本文讨论之列。多数粘连性肠梗阻,存在粘连引发小肠梗阻机制,表现为小肠传输能力受限的残障人,慢病稳定状态,饮食近乎正常。一旦食量超负荷,即出现梗阻症状。非手术保守治疗可获症状缓解,复发性肠梗阻严重影响患者生存质量和健康。粘连性肠梗阻治疗:静息期:避免引发胃肠功能紊乱、痉挛等诱因,忌寒凉、不洁、产气(薯类、豆类)、粗纤维饮食、不易消化食物(炸鸡、油条),流软易消化食物,少量多餐。适度增强体质锻炼,运动能促进消化功能,有助于增强肠管蠕动能力,克服粘连引发的肠道运行阻碍。患者多渴望外科手术能解决病痛,但顾忌深重难接受。梗阻期:禁食禁饮,减少梗阻胃肠道的负担。胃肠减压,有鼻胃管和小肠减压管两类,能有效减轻梗阻肠管淤张,保留腹腔肠管形变的容积,利于肠梗阻的自行缓解。静脉输液,维持水电解质及能量的供应,是基础支持。其它处理包括抗菌素、灌肠、解痉剂应用、中医中药等。外科治疗:目标解决当下梗阻,恢复进食。有粘连肠管松解和粘连肠管切除吻合两类。消除梗阻机制的腹腔粘连松解是基本术式。将导致肠管严重损伤的肠管粘连团松解,肠切除吻合更简捷。肠管切除过多,可引发短肠综合征。粘连松解术悖论:粘连松解是有创手术,侵袭性操作存在术后再粘连的治疗悖论。开放性粘连松解术,术后再粘连十分普遍,严重抑制了外科治疗的积极性,保守治疗成为默认惯例。不得已进行的粘连松解手术,在粘连松解后,企图以人设粘连规避术后肠梗阻发生,人为限定小肠排列方式的“小肠排列术”是腹腔粘连防治学术领域“亡国投降论"的一厢情愿设计。腹腔镜微创外科新气象:腹腔镜手术以腹壁穿刺孔替代大切口术区显露,无腹腔环境的开放,膜解剖精准操作,创伤较同类型开腹术式显著降低,术后粘连概率显著下降。粘连性肠梗阻腹腔镜手术治疗,已有相当数量效果完美的尝试性案例,为粘连性肠梗阻外科治疗,提供了新的认识和实践机遇。粘连松解手术再粘连悖论,仍是约束粘连性肠梗阻外科治疗的紧箍咒,时代呼唤腹腔粘连外科治疗新理论。腹腔粘连发生机理再认识:腹腔粘连形同体表创伤的修复过程,其参与角色和定位,文献语焉不详。粘连是腹膜创伤引发的反应性建构,提供有别于生理解剖结构的额外血供渠道,为腹膜创面快速一体修复的组织基础。组织发生学:皮肤和腹膜有共同体腔表层组织发生学基础,上皮组织形成皮肤、腹膜(包括脏器包膜)这样光滑韧实的保护层,全面覆盖深层组织,有强悍的创伤自愈修复能力。修复特点:体表创伤愈合反应从皮肤创缘周边向创腔中心的平面推进;腹膜创伤,有循器官解剖结构创缘向创心的平面推进愈合,还有密闭体腔内大网膜肠管及系膜等组成的可移动脏器和组织,以邻近腹膜炎性粘连的立体修复机制,迅速覆盖腹膜创面,建立非解剖结构径路的血供通路,完成腹膜创伤的快速修复。创伤修复免疫自稳机制:皮肤、腹膜的创伤修复,初始是富血供的纤维组织,随着创伤修复进展和完毕,富血供状态渐失去存在意义,纤维组织渐吸收萎缩退化成乏血供的瘢痕。皮肤损伤愈合规律,在烧伤临床研究领域,有较好认识。一、二度烧伤创面完全自我修复,不留瘢痕,三度创面,是必然的瘢痕愈合。腹膜创伤严重性也是粘连形成的独立影响因素,和粘连形成的范围、强度呈正相关。循器官解剖结构层面推进的平面愈合或将达成光滑平顺的腹膜完全复原,粘连纤维组织成的挛缩瘢痕,可引发粘连器官的牵拉纠结、移动变形能力降低、腹内异常构变等,这些往往成为粘连性肠梗阻的发生机制。腹膜创伤修复规律,等待人们去认识去应用。腹膜创伤粘连修复理论的阐释意义:解释了粘连在腹膜创伤愈合过程的作用和角色担当,是腹膜修复机制的重要组成。理论整体涵盖腹腔感染、炎症、异物、缺血、肿瘤等因素的粘连病理过程。重新审视各类型手术腹膜创伤粘连发生的差异性,有助于寻找克服粘连手术悖论的可能环节。开腹常规手术创伤特点:切口入路选择原则是最接近病灶,提供足量便利的处置操作空间。既有切口相关的壁层腹膜创伤,还有脏器切除涉及的脏层腹膜创伤,两类腹膜创伤彼此紧邻相对。中下腹部阑尾手术、妇科手术,切口下腹壁粘连最多见。小肠、大网膜重力悬坠伤口处,易与腹壁切口创面发生粘连。腹腔镜手术创伤特点:腹壁穿刺孔入路,腹膜损伤小。镜下讲究操作距离,穿刺孔部位较少对应腹腔术区。膜结构为导向的解剖路线精准操作,创伤性较同类开放性手术显著降低。开放性腹腔粘连松解手术特点:腹壁切口再次创伤。腹腔脏器长时间开放暴露。手法拉拽,纱布摩擦,微细异物存留。术后再发粘连率高。腹腔镜粘连松解手术特点:腹壁穿刺孔入路,损伤小。无组织器官切除操作,无缝扎修复重建任务。仅限于原初手术创伤面修复遗留的乏血供粘连组织的切开分离松解。腹腔器官保持封闭湿润状态。范围局限的粘连松解,少组织暴力拉扯,少异物接触,精细操作,有效控制创伤炎症反应总量。或许仅需脏器表层的平面修复,或能避开术后再粘连陷阱,辟就快速康复希望之路。腹腔镜粘连松解术时机管控:粘连松解手术,术后1年以上成熟稳定的干性粘连效果好。避免术后近期、炎症感染反复的湿性粘连或半干湿粘连分离。梗阻期腹腔镜粘连松解术的风险和挑战:梗阻近端多量肠管膨张,挤占操作空间,手术安全无保证,乃至任务无法完成。粘连组织常有明显炎性反应,梗阻肠管朽脆,易发生肠壁撕裂穿孔等操作意外。粘连部位、形态、范围、结构等基本信息,受诊断技术制约,术前难以掌握,手术决策盲目性大。静息期择期腹腔镜粘连松解术优势:患者全身状况好,耐受麻醉、手术创伤有体能保证。镜下空间广阔,肠襻空虚萎陷,粘连梗阻机制易探明,肠襻能经受操作的拉扯。粘连界清层明,误操作风险少,精准剥离,炎症创伤反应轻。粘连性肠梗阻临床外科纠结:肠梗阻发作期非受迫,不接受手术治疗。开腹粘连松解手术再粘连概率高;腹腔镜粘连松解术,以中转开放手术为后援,有解除当下梗阻具体目标,操作风险虽大,尚可接受落实。静息期择期手术无肠道梗阻迫切现实,求得粘连性肠梗阻彻底治愈条件好,但技术条件要求高,目标实现难于保证,成为空中楼阁。腹腔粘连术前精准诊断成为技术瓶颈,粘连范围和难度超出腹控镜手术胜任之所,风险便难以掌控。气腹CT腹膜腔三维仿真成像:人工气腹将萎陷腹膜腔膨张成气腔实体,相互紧贴的腹腔脏器及其之间连接结构(包括粘连),在气腹空间得以拉伸展开,空气软组织界面成为影像检查的结构基础。CT的容积再现(volumerender,VR)程序,将观察容积(气腹空间)中所有体素(二维图像称像素)重新整合,屏幕投影生成三维影像,实现腹膜腔高精度高清晰度的仿真成像。腹膜腔结构如同直视,腹壁粘连形态一目了然。多体位扫描,气腹空间因腹腔脏器重力位移发生形态变更,让更多隐匿性粘连现形。临床应用精准诊疗新模式:术后粘连性肠梗阻患者中复发性肠梗阻典型病例,实施气腹CT腹膜腔三维成像检查。先诊断后决策,选择局限性腹腔粘连病例,择期实施腹腔镜粘连松解术。为当前临床精准诊疗模式,已取得相当成功。腹腔粘连形态精准诊断,奠定手术精准设计基础。预判手术工作量和难度,选择最佳手术路径和操作预案,减少非必要创伤,成为影像导航手术的范例。腹膜粘连防治有效性评价:临床终点评价体系,以宏观系统功能为导向,是腹腔粘连临床研究主要方式。其无创性指标如术后肠梗阻发生率或术后宫内妊娠发生率,临床可接受。只能间接反映腹腔粘连情况,粗略欠精准,研究周期长,影响评价因素多,关门时间设定争议大,操作层面难度高等缺点。腹膜粘连直接观察,是依据腹腔镜下或再次手术时脏器粘连的数量或粘连率、粘连范围和粘连程度等具体指标进行量化评分,虽然具体确切,但有创难行,临床接受程度差,且需多次观察,粘连的临床相关性也需反复评价,该类临床研究案例仅限于再次剖腹产术。气腹CT腹膜腔三维成像贡献:操作简便,安全度高,可自由复检。图像清晰明了,完全胜任腹壁粘连的评定,一定程度替代腹腔镜检。弥合腹腔粘连防治疗效两评价体系鸿沟,促进术后腹腔粘连的临床研究。临床研究目标:依据腹膜创伤腹腔粘连修复形成理论,明确创伤性关联因素,指导粘连松解技术资源的最优化配置,极致发挥腹腔镜手术的微创特性,以此提高腹腔粘连手术疗效。腹腔粘连外科诊疗的绝望死水,已展现出光明的前景,必将发展成热络的朝阳产业。我们正在前进,我们正在做我们的前人从来没有做过的极其光荣伟大的事业,我们的目的一定要达到,我们的目的一定能够达到。
蔡晓军 副主任医师 北京华信医院 普外科908人已读 - 精选 临床新发现——左半结肠去结肠袋形变
最近连续收治了两例慢性腹胀腹痛,疑有术后肠粘连患者,在其诊疗过程中,实施人工气腹腹膜腔三维成像,未发现任何腹腔粘连现象,即使继续进行腹腔镜探查手术,也不能给患者带来实际效益,于是劝说患者放弃探查出院了。这样索然无味的诊疗,回顾性复习其腹膜腔形态图像,意外地发现均有有左半结肠形态的去结肠袋现象。号称“带袋垂”的结肠带、结肠袋和肠脂垂是结肠正常形态的三大特征。结肠肠壁纵向平滑肌集中增厚形成三条结肠带,和肠壁环行平滑肌共同约束肠腔,而产生节段性袋状膨出,是为结肠袋。结肠袋存在的生理意义少见文献阐述,结肠袋消失的现象临床更少见报道,故作个案报告,望引起同道的兴趣和重视。左半结肠去结肠袋后,呈现光滑的小肠样外观,然而其腹膜间位器官的特征仍存,气腹CT腹膜腔三维成像右侧卧位图像可以清晰辨识。结肠去结肠袋的形态异常临床意义,有望成为探索研究结肠功能形态和相关症候相互关系的重要标识。例一, fanjun,女,51岁,ID号:Y4456604,住院号:10334A ,山东青岛居民,2021-02-23 因间断腹痛、腹胀8月余入院。患者2006年青岛复兴医院行剖宫产手术,顺利出院。2015年因“双侧卵巢巧克力囊肿”青岛大学附属医院剖腹探查、双侧囊肿切除术,痊愈出院;2015年7月行腹腔镜下阑尾切除术,治愈出院;2020年6月因“子宫内膜异位症”在青岛大学附属医院行腹腔镜下子宫及附件切除术,痊愈出院。自述腹腔镜下子宫及附件切除术治愈出院后8个月来间断腹痛、腹胀,以脐下为著,无规律,与饮食、体位无关,有夜间痛醒,多次口服匹维溴铵片后缓解,曾间断就诊中医院治疗,效果差。行胃、肠镜检查未见明显异常。查体腹平坦,下腹部横向切口瘢痕10cm,愈合好。腹壁皮肤见热敷后不规则色素沉着,余正常。图1-1:例一腹壁形态图1-2:例一降结肠去结肠袋形变图1-3:例一 横结肠去结肠袋形变图1-4:例一回盲部及右半结肠形态正常例二,malin,女,40岁。ID号:Y4446269,住院号:09612A ,江苏无锡居民,2021-01-21 因间断性腹胀痛14年,加重2年余入院。患者2007年在南通虹桥医院行腹腔镜下双侧输卵管疏通术,后开始出现全腹胀痛,无规律,受凉及饮食不当多加重,夜间较白天明显,每日均有排便,排气后有缓解。2010年在无锡妇幼保健院行剖腹产手术,痊愈出院;患者多次就诊无锡市中医院、北京中医院长期服用中药汤剂进行调理,效果欠佳。近2年来患者自感腹部胀痛较前加重且频繁,食欲差,需使用开塞露辅助排便。胃镜、结肠镜检及钡灌肠未见明显异常改变。查体腹平坦,下腹部横向切口瘢痕10cm,愈合好。图2-1:例二腹壁形态图2-2:例二乙状结肠去结肠袋形变图2-3:例二降结肠去结肠袋形变图2-4:正常左半结肠形态对照
蔡晓军 副主任医师 北京华信医院 普外科1510人已读
在线服务患者 2,999位




