科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 饮食与胆囊结石的关系
早上起晚了,不吃早饭! 上班要迟到,不吃早饭! 周末多睡会,不吃早饭! 懒得动手做,不吃早饭! 如果跟你说,不吃早餐会得癌, 你还会有这么多借口吗? 早饭很容易被人忽视, 一天两天,可能觉得不要紧, 最怕的就是形成了习惯。 一旦养成不吃早饭的习惯, 那危险就离你不远了…… 从不吃早饭到胆囊癌的四步 不吃早饭 ↓ 胆结石 ↓ 胆囊炎 ↓ 胆囊癌 第一步:不吃早饭 胆汁帮助消化,它来源于肝脏,却盛放在胆囊里。打个比喻,肝脏是自来水总公司,胆囊就是蓄水池。 肝脏每天为我们制造胆汁,不吃饭的时候,胆汁储存在胆囊里,胆囊把稀薄的胆汁浓缩90%;吃饭的时候,胆囊把浓缩后的胆汁排进小肠,帮助我们消化食物中的脂肪(油脂)营养。不吃早饭,那胆囊里的浓缩胆汁就排不出去了。 第二步:胆结石 人在早晨空腹时,胆囊内胆汁经过一夜大约12小时的贮存,使胆汁中的胆固醇的饱和度较高。 医生提醒,如果不吃早餐,由于空腹时间过长,胆囊内胆汁贮存时间过久,导致胆汁中的胆固醇过饱和,进而引起胆固醇沉积,逐渐形成结石。 第三步:胆囊炎 胆囊里有了结石,动来动去就会刺激到胆囊内壁。一旦结石阻塞胆囊管后,还会引起胆汁淤积、胆囊肿大,胆囊血管受压,引起胆囊缺血、抵抗力下降,如果细菌再乘机“兴风作浪”,发生细菌感染,那就会导致胆囊炎了。 第四步:胆囊癌 胆囊癌与胆结石、胆囊炎关系密切,并有日渐递增的趋势。有数据显示,90%以上的胆囊癌患者伴有胆囊结石,而且更让人担心的是,近年来我国胆结石、胆囊癌发病率均持续上升。 胆囊癌并不是好对付的疾病,它具有恶性程度高、转移早、进展快等特点,由于它与肝脏的紧密毗邻关系,很容易发生扩散。 防胆结石,按时吃早饭! 胆结石不是特定年龄的人群才会患有的疾病,任何影响胆固醇与胆汁酸浓度比例改变和造成胆汁淤滞的因素都能导致结石形成,其中跟饮食有很大关系。 胆结石大体分为胆囊结石和胆管结石,大多是“吃”出来的,跟饮食结构和饮食习惯有很大关系,不仅不吃早餐容易得胆结石,大鱼大肉或只吃素不吃肉等习惯,都容易得胆结石。 胆囊是储存胆汁的,肝脏分泌胆汁,排到胆囊里存着。等到我们吃东西尤其是吃油腻的东西时,胆囊排出胆汁,帮助消化。 在一般的状态中,这些胆汁里的成分都是可溶的,但如果浓度过高,无法溶解,就会析出晶体,慢慢沉积,形成胆囊结石。 如果我们不吃早餐,胆汁经过一夜的贮存也无法排出,胆汁长期在胆囊淤积,浓度过高,容易引发胆结石。不仅仅是早餐,一天三餐胆囊都会排出胆汁,因此,饮食不规律易引发胆结石。 不要命的10种饮食习惯,改! 1不吃早餐 危害:严重伤胃,使你无法精力充沛地工作,而且还容易“显老”。德国研究发现,习惯不吃早餐的人占40%,而他们的寿命比其余60%的人平均缩短了2.5岁。 改善:早餐食物尽量做到可口、开胃;有足够的数量和较好的质量;体积小,热能高;制备省时省力;在食物的选择上要注意干稀搭配,荤素兼备。 2晚餐太丰盛 危害:傍晚时血液中胰岛素的含量为一天中的高峰,胰岛素可使血糖转化成脂肪凝结在血管壁上和腹壁上,晚餐吃得太丰盛,久而久之,人便肥胖起来。 改善:第一,晚餐要早吃,可大大降低尿路结石病的发病率。第二,晚餐要素吃。第三,晚餐要少吃。 3嗜饮咖啡 危害:1.降低受孕率。2.容易患心脏病。3.降低工作效率。 改善:少喝。 4食用酒精过量摄入 危害:大量或经常饮酒,会使肝脏发生酒精中毒而致发炎、肿大,影响生殖、泌尿系统。 改善:要喝就得先学会怎么喝。从健康角度看,以饮红葡萄酒为优。 5餐后吸烟 危害:饭后吸一支烟,中毒量大于平时吸十支烟的总和。因为人在吃饭以后,胃肠蠕动加强,血液循环加快,这时人体吸收烟雾的能力进入“最佳状态”,烟中的有毒物质比平时更容易进入人体。 改善:尽快戒烟,全面禁烟。 6保温杯泡茶 危害:茶叶用80℃左右的水冲泡比较适宜,如果用保温杯长时间把茶叶浸泡在高温的水中,就如同用微水煎煮一样,会破坏茶叶中的维生素,使茶香油大量挥发,鞣酸、茶碱大量渗出。 改善:换杯子。 7宴席不离生食 危害:导致各种寄生虫病。 改善:1.每天饮用新鲜蔬菜汁和果汁。2.将新鲜蔬菜凉拌,可酌量加醋,少放盐。3.先吃水果等生食,然后再吃熟食,不会出现白血球增高的现象。 8水果当主食 危害:造成人体缺乏蛋白质等物质,营养失衡,甚至引发疾病。 改善:注意膳食均衡。 9进食速度过快 危害:加重肠胃负担,导致肥胖。进食速度过快,食物未得到充分咀嚼,不利于口中食物和唾液淀粉酶的初步消化,加重肠胃负担。 改善:尽可能让牙齿和舌头动得慢一点。 10饮水不足 危害:导致脑老化;诱发脑血管及心血管疾病;影响肾脏代谢功能。 改善:多喝水,勤上洗手间。 胆囊结石的典型症状为胆绞痛,经常发生在饭后,右上腹出现剧痛,也可以放射到右肩部,胸部等。但有些患者是右上腹隐痛,或者有饱胀不适、嗳气、呃逆等,易被误以为“胃病”,需及时就诊! 一日三餐要吃好~
赵洪强 主治医师 北京清华长庚医院 肝胆胰外科1655人已读 - 精选 胆囊息肉和胆囊结石是咋回事?
由于目前物质水平的提高及城市生活压力的增加,很多城市一族经常面临着饮食习惯不科学(如不吃早餐、胆固醇摄入过多),生活习惯不健康(熬夜、吸烟、酗酒等)等问题,因此胆囊息肉和胆囊结石的发病率也大大的增加了。很多人在平时体检做超声时会偶然发现息肉或结石,也有人是在饮酒或油腻饮食后出现右侧腹痛才觉察出来的。 这时就出现了一系列的问题 · 胆囊息肉是一回事吗? · 胆囊息肉或结石严重么? · 会不会变成癌? · 这种情况到底需不需要手术? · 如果手术的话能不能保留胆囊? · 如果切除了胆囊会有什么影响么? 以上的问题往往是平时顾客咨询最多的焦点,今天就和大家一起探讨探讨这些问题: 1胆囊息肉、胆囊结石是一回事吗? 胆囊息肉跟胆结石的临床症状都是差不多的,注意以上腹痛为主:疼痛多不规律,一般为弥漫性上腹部灼痛、隐痛、胀痛等,极少数患者表现为绞痛并向背部放射,易误诊为心绞痛。 胆囊息肉是指向胆囊腔内突出或隆起的病变,胆囊结石是指胆囊腔内的结石性病变。 两者的区别主要在于超声的检查,胆囊息肉表现为突向胆囊腔与壁相连的中强回声,后方不伴声影,不随体位改变而移动。 胆囊结石表现为胆囊腔内的强回声后方伴声影,可随体位改变而移动。 对于超过0.5cm的息肉,建议直接摘除息肉,不要拖延。 对于胆囊结石,不管尺寸大小是多少,都应该及时把结石取出来。 从定义上来看,胆囊息肉其实是一种影像描述,泛指胆囊内生长出来的息肉样的病变。 其中大多数胆囊息肉是良性的疾病,但是1.0cm以上的息肉则具有癌变的风险。 换句话说,无论是单发还是多发,如果超声报告提示胆囊息肉小于1.0cm的话,其恶变的几率非常非常之低,基本上可以放宽心情,不必焦虑担忧。 而对于大于1.0cm的病灶,则需要提高警惕,尽快决定下一步的治疗,以避免贻误病情。 胆囊结石是胆道系统最常见的一类疾病,总体来说,结石本身并没有特别致命的危险,但是通常结石可能会引起胆囊炎、胆管炎、甚至相当危险的胰腺炎。 而长期反复的慢性炎症正是孕育肿瘤的温床,因此对于结石我们也需要足够重视,定期的复查,并根据具体情况决定是否要给予治疗。 2胆囊息肉和结石会不会变成癌? 胆囊息肉的概念其实本身也包括了一些早期癌变的病灶。 其中肿瘤性息肉(主要为腺瘤)是胆囊癌的重要危险因素,当胆囊息肉直径大于1.0cm时,癌变发生率明显增加,而大于2.0cm时,几乎可以直接认为就是恶性肿瘤。 在非肿瘤性息肉中,胆囊腺肌症被视为癌前病变,其癌变率为3%-10%。 50-70%的胆囊癌会合并胆囊结石,但是在胆石症患者中仅有1.5%-6.3%会出现胆囊癌,有研究显示胆结石患者的胆囊癌发病率为无结石患者高7倍。 另外结石越大,发生胆囊癌的风险也越大,结石的直径大于3.0cm者发生胆囊癌的危险性要比1.0cm以下者高出10倍。 3什么时候需要手术治疗? 目前在国内外有很多共识和指南探讨了关于胆囊息肉或胆囊结石何时需要手术治疗,比较得到公认的观点是 对于胆囊结石: ●无症状或症状轻微的患者,尤其是年轻的患者,不需要常规行手术治疗,可以进行3-6个月的定期观察即可; ●对于老年患者,考虑到年纪进一步增加会增加手术的风险,因此可以考虑进行预防性的手术切除; ●针对具有胆囊壁增厚、胆囊结石直径大于2cm等胆囊癌高危因素的患者,无论是否存在症状均可行手术治疗; ●胆囊结石引起临床症状,影响工作、生活,或者既往出现过急性胆囊炎,急性胰腺炎等发作的患者,建议行手术切除。 ●胆囊丧失功能,瓷化胆囊的患者,应行手术治疗。 对于胆囊息肉: ●对于多发、小于0.6cm、有蒂的息肉,如果没有明显临床症状,可以考虑6-12个月定期复查即可。 ●对于单发,小于0.6cm息肉,也可3-6个月定期复查,若息肉有增大趋势,或引起临床症状,也可以考虑手术。 ●息肉大于1.0cm,或者引起明显症状影响工作生活,可选择进行手术治疗。 ●伴有宽基底、年龄大于50岁、合并胆囊结石、病变快速增大等胆囊癌特征因素的患者,应根据情况决定是否行收汁料。(注:摘自腹部频道公众号)
赵洪强 主治医师 北京清华长庚医院 肝胆胰外科1327人已读 - 精选 患者教育-肝内胆管结石
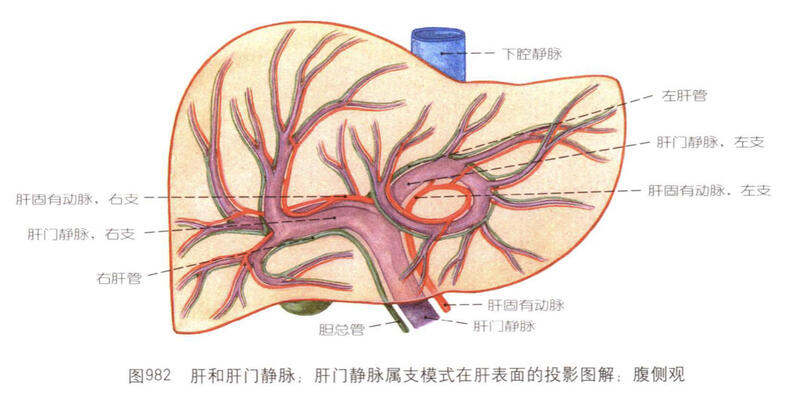
肝内胆管结石是胆管结石的一种类型,是指左右肝管汇合部以上各分枝胆管内的结石。它可以单独存在,也可以与肝外胆管结石并存。一般为胆红素结石。肝内胆管结石常合并肝外胆管结石;并发胆管梗阻;诱发局部感染及继发胆管狭窄,使结石难以自行排出,病情迁延不愈。本病可引起严重并发症,是良性胆道疾病死亡的重要原因。 病因 肝内胆管结石的发病原因与胆道的细菌感染、寄生虫感染及胆汁滞留有关。此外,胆汁中的黏蛋白、酸性黏多糖、免疫球蛋白等大分子物质,炎性渗出物,脱落的上皮细胞、细菌、寄生虫、胆汁中的金属离子等,均参与结石的形成。 临床表现 肝内胆管结石病根据病程及病理的不同,其临床表现可以是多方面的,从早期的无明显临床症状的局限于肝内胆管某段肝管内的结石,至后期遍及肝内外胆管系统甚至并发胆汁性肝硬化、肝萎缩、肝脓肿等的晚期病例,故临床表现十分复杂: 1.上腹部疼痛,可能为典型胆绞痛或持续性胀痛,有的患者疼痛不明显,而寒战发热非常明显,周期发作; 2.可有长期的胆道病史、或伴有寒战发热、黄疸的急性胆管炎史; 3.患侧肝区及下胸部有经常性疼痛不适,常放射至背、肩部;一侧肝管梗阻时,可无黄疸或黄疸甚轻; 4.急性期,可出现急性化脓性胆管炎的症状,或不同程度的Charcot三联征(疼痛、寒战发热、黄疸),多数可能是合并的肝外胆管结石所致。 5.肝区压痛和叩击痛明显,肝脏呈不对称性肿大并有压痛。 检查 1.影像学检查 (1)B超检查为无创性检查,方便易行,是肝内胆管结石诊断的首选方法。一般在结石远端的胆管有扩张才能作出肝内胆管结石的诊断,因肝内管道系统的钙化也具有结石样的影像表现。 (2)CT\MRCP检查因肝内胆管结石主要是含胆红素钙的色素性结石,钙的含量较高,故在CT照片能清楚地显示出来。CT还能显示出肝门的位置、胆管扩张及肝脏肥大、萎缩的变化,系统地观察各个层面,可以了解结石在肝内胆管分布的情况。胆管系统内的胆汁属于相对静止的液体,MRCP可清晰显示胆管系统的形态结构。 (3)X线胆道造影是用于肝内胆管结石诊断的经典方法,一般均能作出正确的诊断。X线胆道造影应满足诊断和手术的需要,一个良好的胆道造影片应能够全面了解肝内胆管系统的解剖学变异和结石的分布范围。 (4)逆行胰胆管造影(ERCP)、胆道子母镜、胆道镜检查对肝内胆管结石有明确的诊断及治疗价值。 2.其他辅助检查 (1)胆道测压通过胆道测压可以了解胆汁通过胆道排泄是否正常。对于某一分支肝内胆管结石,胆道测压的临床意义不大。但对左右肝管接近肝门部位的结石伴胆管狭窄,可发现胆汁排泄不良,在病变上方引起胆管扩张、胆汁潴留,胆道压力增高。现在已有电子胆道测压仪精确的测量胆管内的压力,应根据病情选择使用。 (2)核素扫描常用核素[99]Te,静脉注入后经网状内皮系统摄取后,排泄入胆道。扫描时可分层、定点,获得三维图像,显示与邻近结构的关系,对诊断提供较好的依据。但对肝内胆管结石的诊断不理想。 (3)选择性腹腔动脉造影观察动脉血管是否存在移位、受压、中断及异常血管影。对于鉴别诊断肝胆管癌、胆囊癌效果好,但对肝内胆管结石的诊断不理想。而且动脉造影要求一定的设备,操作繁琐,技术条件要求高,不作为肝内胆管结石的首选方法。 诊断 肝内胆管结石的诊断,除了在临床上提高对本病的认识外,确诊主要依靠影像学检查。应用的诊断方法有B超、胆道X线检查、CT、PTCD、ERCP、胆道子母镜、MRCP、胆道镜等。 并发症 并发症分为急性期并发症和慢性期并发症。 1.急性期并发症 主要是胆道感染,包括重症肝胆管炎、胆源性肝脓肿及伴随的感染性并发症。感染的诱因与结石的梗阻和胆道的炎性狭窄有关。急性期并发症不仅死亡率高,而且严重影响手术效果。 2.慢性期并发症 全身营养不良、贫血、低蛋白血症,慢性胆管炎和胆源性肝脓肿,多发性肝胆管狭窄,肝叶纤维化萎缩,胆汁性肝硬化、门脉高压症,肝功能失代偿,以及与长期胆道感染和胆汁滞留有关的迟发性肝胆管癌。肝内胆管结石病的慢性期并发症既增加了手术的困难,也影响手术效果。 治疗 1.微创保肝取石术 微创保肝取石是在ERCP内镜基础上,采用十二指肠大乳头球囊扩张胆管出口,将ERCP内镜送入胆总管内,通过胆总管直达肝内胆管,通过肝内胆管球囊扩张肝内胆管,扩开肝内胆管内径,通畅取石通道,可以一次性彻底清除肝内胆管结石,手术全程在视频可视下内镜操作,无痛、无创伤、无出血,一次彻底治愈肝内胆管结石,保住正常的肝脏组织。 2.手术治疗 手术的方法主要有:①高位胆管切开取石;②胆肠内引流;③消除肝内感染性病灶。 3.残石的处理 一旦患者在术后经T管造影被发现有胆道残留结石时,可在窦道形成后拔除T管,经窦道插入胆道镜,在直视下用取石钳、网篮等取石。如结石过大可采用激光碎石、微爆破碎石或其他方法将残石碎裂成小块后再取出。
 1021人已读
1021人已读
问诊记录 查看全部
- 患者:男 64岁最后交流时间 2012.12.03胰腺癌肝转移 胰腺癌术后肝转移该怎么办?总交流次数8
- 患者:女 57岁 肝硬化脾大,门静脉高压形成乳糜胸 最后交流时间 2011.04.09肝硬化脾大,门静脉高压形成乳糜胸 能否做TIPS,能治愈吗?总交流次数4
- 患者:男 31岁 肝肿瘤(血管瘤) 最后交流时间 2011.04.05肝肿瘤(血管瘤) 肝肿瘤(血管瘤)总交流次数7
- 患者:男 26 胆囊切除术中发现升结肠和侧腹壁有一点粘连 最后交流时间 2010.06.21胆囊切除术中发现升结肠和侧腹壁有一点粘连 胆囊切除术中发现升结肠和侧腹壁有一点粘连总交流次数10
- 患者:女 43 胆囊结石并胆囊炎 最后交流时间 2010.04.04胆囊结石并胆囊炎 胆囊结石并胆囊炎不想手术,中医治怎样疗总交流次数6
总访问量 3,585,573次
在线服务患者 2,858位
科普文章 26篇




