精选内容
-
世界肾脏日|IgA肾炎的警示信号
PART02IgA肾炎的发病率是怎样的?IgA肾炎是中国最为常见的肾炎类型,1968年由法国Berger学者发现,肾活检病理以系膜区IgA免疫复合物沉着为基本特征而得名。我国IgA肾病多见于青年男性,占原发性肾炎的40%-50%,一般根据肾穿刺活检数据推测IgA人群发病率25-50人/10万人口。PART02具体有哪些危害?IgA肾炎临床表现多样,主要表现为肉眼或显微镜下血尿,可有不同程度的蛋白尿,长期病程会合并肾功能损害以及血压升高,是导致肾功能衰竭的常见病因。依据临床表现分为以下类型:(1)肉眼血尿多发生于上呼吸道感染,少数发生于泌尿道及肠道感染后数小时或1-2天,出现反复发作性肉眼血尿。发作时可以有腰痛、低热及部分患者出现尿路刺激症状。(2)无症状性血尿与/或蛋白尿大约30-40%患者无明显症状,仅表现为尿检异常。尿常规提示镜下血尿,伴或不伴蛋白尿。(3)高血压病成年IgA肾病患者中的高血压发生率可高达20%,部分患者可出现恶性高血压,表现为头痛、恶心以及视力模糊等临床症状。(4)慢性肾功能衰竭部分患者会逐渐出现肾功能不全,少数患者首次就诊已经被发现为肾功能衰竭。(5)急性肾衰竭少数患者出现急性肾衰竭,常见于急性肾炎综合症,或急进性肾炎,或大量肉眼血尿阻塞肾小管造成肾衰发生。(6)家族性IgA肾病是指同一家系中至少有两个血缘关系的家庭成员经肾活检证实为IgA肾病。其临床表现和病理改变与散发性IgA肾病相似,但肾功能损害和终末期肾脏病的发生明显高于散发性患者。PART03有哪些症状提示此病的发生?由于IgA肾病的临床疾病表现多样,在出现以下情况需要进一步排查此病。上呼吸道感染、泌尿道或肠道感染后数小时至数天出现肉眼血尿;常规尿检提示镜下血尿或蛋白尿;或体检发现血肌酐升高;或新发生的血压升高;或出现泡沫尿;或出现下肢浮肿。PART04IgA肾炎如何治疗?目前有什么特别有效的治疗方法吗?IgA肾炎目前尚无特效治疗,依据不同临床表现及疾病严重程度制定治疗方案。(1)一般治疗感染与IgA血尿发生密切相关,积极预防及治疗感染有助于减少血尿。与此同时,反复扁桃体感染患者行扁桃体切除能减轻血尿、蛋白尿急性发作。ARB/ACEI药物及SGLT-2抑制剂及血压控制循证医学证据表明ARB/ACEI药物及SGLT-2I可以明显减少IgA肾病患者蛋白尿,改善和延缓肾功能进展。有效控制血压能延缓IgA肾炎疾病进展,以ARB/ACEI药物作为基础治疗制定降压方案,当蛋白尿<1g/d时,IgA肾病降压治疗靶目标为≤130/80mmHg;当蛋白尿>1g/d时,降压治疗靶目标为≤125/75mmHg。(2)激素及免疫抑制治疗原则经3-6个月有效的支持治疗(包括ACEI或ARB、控制血压),蛋白尿仍持续≥1g/且GFR>50ml/min/1.73m2时,建议给予糖皮质激素0.5-1mg/kg/d治疗,总疗程六个月;建议在某些高危IgA肾病患者GFR<50ml/min/1.73m2,肾功能恶化,大量蛋白尿,肾活检显示有活动性病变,无晚期组织瘢痕化),在优化降蛋白尿和降压治疗同时,可考虑采用糖皮质激素联合免疫抑制剂。此外,近年来生物制剂也是潜在的新型治疗方向。对于GFR<30ml/min/1.73m2的患者,除非是新月体型IgA肾病伴快速GFR恶化,一般不建议用免疫抑制治疗。另外,祖国传统中医中药具有多方面调理作用,可考虑在IgA肾病患者中联合使用。PART05IgA肾炎有何有效的预防措施?注意保暖,预防上呼吸道感染,并积极治疗和去除口咽部以及上颌窦感染灶,将有助于减少肉眼血尿发生。注意避免过度劳累,避免使用肾毒性药物。定期体检,随访尿常规及肾功能检查,监测血压,若有异常早检查及治疗。PART06健康小结IgA肾病是一种进展性慢性疾病,需要积极预防以及密切随访。根据临床及病理诊断分级制定IgA治疗方案,定时随访调整治疗,让我们共同维护肾脏健康。
 程东生医生的科普号
程东生医生的科普号 2024年01月10日
2024年01月10日 143
143
 0
0
 1
1
-
IgA肾病免疫治疗利大还是弊大?肾病学界争论的难题能解开了吗?
免疫抑制治疗包括激素及其他免疫抑制剂。对IgA肾病使用激素能否有获益,以往仅有证据证明,对蛋白尿>1.0g/天(巳3一6月最大耐受量普利/沙坦)的病人蛋白尿进一步下降有好处。但能否有长远肾功能的保护作用还一直未有很强证据证明。近年有两大IgA肾病免疫治疗的研究:STOP-IGA研究:该研究是国际多中心前膽随机对照(RCT)。病人随机分入免疫治疗组和对照组,(对照组仅用降压、普利/沙坦),经三年观察期,(eGFR指标),未发现免疫治疗有保护肾功能作用。免疫治疗组是在用降压、普利/沙坦基础上分别加用激素(在正常或轻度肾功能损害)及激素联合使用环磷酰胺(CTX)继而硫唑嘌呤维持,(在中、重度肾功能损害)。免疫治疗组的蛋白尿下降优于对照组(这仅发生在单用激素组。在激素联合免疫抑制剂组未见此作用);免疫治疗组的副作用尤其是感染发生率明显超过对照组。该研究结论:免疫治疗对IgA肾病(包括轻度至中、重度肾功能损害)无肾功能保护作用。对蛋白尿下降有利(在轻度肾功能损害组)。但须注意其感染等副作用。TESTlNG研究:这是由中国北医大肾科牵头的国际多中心研究。第一阶段研究(标准剂量激素对IgA肾病肾脏保护作用)因激素组副作用明显超过对照组(安慰剂组)而提前终止。在该研究中,IgA肾病病人经3月最大耐受量普利/沙坦治疗,蛋白尿仍大于1.0g/天,肾功能正常至重度损害(eGFR>2Oml/分钟)。随机分二组。一组用激素(0.8mg/kg/天,8周后逐渐减量,疗程6月)。另一组用安慰剂。该研究提前终止后,巳有的资料经课题组整理,发表在美国JAMA杂志。该研究结论:激素治疗比对照组在蛋白尿下降上更优;激素组比对照组可使eGFR下降或出现终末期肾衰(ESRD)的风险下降40%。第二阶段研究(低剂量激素TESTlNGLowDose),激素0.4mg/kg/天,加用磺胺药抗感染预防,其余方案与第一阶段研究基本不变。2022年5月该研究在JAMA杂志发表。研究结果:激素(标准剂量及小剂量)除更能降低蛋白尿,对肾功能也显示出有保护作用;使用激素其副作用发生明显更高;标准剂量副作用比小剂量发生更高;激素其降蛋白尿作用在36个月后消失;其保护肾功能作用在这之后也在减少。(详见本人巳发另一短文)。综合这二大研究及其他相关研究,本人认为:1,免疫治疗(主要是激素)对降低蛋白尿有效。这在STOP-IGA及TESTlNG研究中均巳证实。2,免疫治疗能否起到保护肾功能下降作用?在STOP-IGA研究中未显示出这种作用(无论是轻度肾损单用激素还是中重度肾损联合激素免疫抑制剂)。但在TESTING研究中,激素显示可降低肾功能下降的风险。这二大研究的结论为什么会有不同?是由于这二大研究入选的人种差异(前者主要白人,后者主要亚洲人)?还是由于这二大研究人群的系统性差异?因为,尽管有观察性资料提示,IgA肾病发生率与进展后果,在高加索人与亚洲人群是不一样。但迄今为止,无足够的证据提示,不同种族的IgA肾病治疗应不一样。故本人倾向于后者即不同研究人群的系统性差异。3,免疫治疗的风险尤其是感染的副作用不容忽视,在低eGFR的病人中更要警惕。标准剂量激素比小剂量激素(后者同时合用磺胺药预防感染)的副作用(尤其感染)要更明显。鉴于该研究证实,小剂量激素与标准剂量激素的肾保护作用无显著差别(亚组分析),所以,如果要选择使用激素时,可能更应倾向小剂量而非标准剂量。同时,对高感染风险的病人,预防性使用抗感染药物,应引起临床医生的重视!综上所述,本人有理由相信:关于免疫治疗对IgA肾病利大还是弊大这一肾病学界最大的学术争论之一难题,可能还需要更多高质量的研究才能回答。
 陆福明医生的科普号
陆福明医生的科普号 2023年09月30日
2023年09月30日 322
322
 0
0
 1
1
-
必须重视的IgA肾病
(一)发病率:IgA肾病的发病有明显的地域差别,在欧洲和亚洲占原发性肾小球疾病的15%~40%。好发人群:以有呼吸道感染病史的患者好发。(二)IgA肾病是跟粘膜免疫密切相关的一种疾病。IgA肾病患者肠道Peyer’s淋巴结的B淋巴细胞可产生半乳糖缺乏的IgA1(Gd-IgA1),它们在循环系统中,形成大量的免疫复合物,沉积在肾脏,使得肾小球系膜细胞增生,释放炎症介质,从而导致蛋白尿,肾小球硬化,肾小管间质纤维化,最终使得肾脏失去功能。如果不能有效干预,30%-50%的IgA肾病患者在发病20-30年内进展为尿毒症。(三)目前针对IgA肾病的治疗方案以RAS抑制剂的支持性治疗和全身免疫抑制剂,单抗,活血化瘀及中药等,缺少从疾病源头改变疾病进展的针对性治疗方法。(四)全球首个对因治疗IgA肾病,延缓肾功能衰退的首创药物,靶向肠道黏膜免疫调节剂---Nefecon(布地奈德迟释胶囊),应用于临床使用,Nefecon是一款靶向肠道的黏膜免疫调节剂,是目前唯一IgA肾病对因治疗药物。
李怀平医生的科普号 2023年04月26日
2023年04月26日 1188
1188
 0
0
 10
10
-
ige高,噬酸粒细胞高就是特皮吗

 高翔医生的科普号
高翔医生的科普号 2023年04月16日
2023年04月16日 29
29
 0
0
 0
0
-
医生怀疑IGA 那个红细胞分析是非均一性的,这个就可以确定是IGA了是吗?哪个指标异常需要开始治疗

 殷蕾医生的科普号
殷蕾医生的科普号 2023年03月09日
2023年03月09日 42
42
 0
0
 0
0
-
谷医生,我去年检测肌酐160,没在意,什么也没管,今年肌酐460,检查属于IGA肾病,还能恢复吗

 谷立杰医生的科普号
谷立杰医生的科普号 2022年11月22日
2022年11月22日 111
111
 0
0
 0
0
-
IgA肾炎用激素能保护肾功能吗?--最新一项国际临床研究解读
本人在好大夫网科普号2019年10月20日短文“IgA肾病免疫治疗利大还是弊大?KDlGO治疗指南最新更新版解读“中写道:“对使用激素,目前仅有证据证明,对蛋白尿>1.0g/天(巳3一6月最大耐受量普利/沙坦)的病人蛋白尿进一步下降有好处。但能否有长远肾功能的保护作用还未有很强证据证明。TESTlNG研究:这是由中国北医大肾科牵头的国际多中心研究。前阶段研究(标准剂量激素对IgA肾病肾脏保护作用)因激素组副作用明显超过对照组(安慰剂组)而提前终止。在该研究中,IgA肾病病人经3月最大耐受量普利/沙坦治疗,蛋白尿仍大于1.0g/天,肾功能正常至重度损害(eGFR>2Oml/分钟)。随机分二组。一组用激素(0.6-0.8mg/kg/天,8周后逐渐减量,疗程6-9月)。另一组用安慰剂。该研究提前终止后,巳有的资料经课题组整理,发表在美国JAMA杂志。该研究结论:激素治疗比对照组在蛋白尿下降上更优;激素组比对照组可使eGFR下降或出现终末期肾衰(ESRD)的风险下降40%。(尽管原预设的肾脏终点因研究提前终止而未能显示出显著差异)。激素组副作用明显超过对照组。现课题组推出改良研究方案:TESTlNGLowDose(小剂量激素,0.4mg/kg/天,加用磺胺药抗感染预防,其余基本不变)。小剂量激素能否有降蛋白尿及保护肾功能作用?其感染等副作用能否由此(同时预防性用磺胺药)而明显降低?这有待TESTINGLowDose研究完成而证实。“今年(2022)5月该研究在JAMA杂志发表并配发编缉述评。鉴于本短文属面向普通肾病患者的科普文章,不宜过度学术化,故以下本人直接就IgA肾病用激素能否保护肾功能,对该研究作以下解读,其中包括本人个人看法。1,该研究列入的病人属高度进展风险的(平均起始eGFR61.5毫升/分钟,经3月以上最大耐受剂量普利/沙坦治疗,尿蛋白仍大于1g/天,平均2.46g/天)。2,激素(标准剂量及小剂量)除更能降低蛋白尿,对肾功能也更有保护作用。3,使用激素其副作用发生明显更高;标准剂量比小剂量发生更高。4,激素其降蛋白尿作用在36个月后消失;其保护肾功能作用在这之后也在减少。5,肾穿刺各病理参数未作为是否入选该研究的条件。后续将继续把该研究中各病理参数与激素作用之间有何相关性,作进一步分析。6,综上,本人认为:1):对高度进展风险的IgA肾病患者,如经3月或以上严格保守治疗(降压达标,最大耐受量的普利/沙坦),蛋白尿仍大于1g/天以上,肾功能正常或巳下降,6-9月的激素治疗是合适的。其剂量可分标准剂量及小剂量。2):对非高度进展风险的IgA肾病患者可能使用激素的获益不大,而应坚持长期规范的非免疫(保守)治疗。3),仅有肾穿刺病理参数较重,而无其它高度进展风险(超过1g/天以上的蛋白尿、eGFR下降),是否可作为使用激素(单用或合用其它免疫抑制剂)的依据?迄今为止,无论该研究还是最新权威国际治疗指南都未明确支持。本人倾向于不单以病理参数轻重作为使用激素的依据。除非,今后有高质量的临床研究,以某个或某组病理参数为依据,随机对照证明,激素能更好地保护肾功能。4),鉴于激素6-9月,仅对短中期(36月)尿蛋白有更好下降作用,其肾功能保护作用在此后明显减少,而高进展风险的IgA肾病患者,其肾功能下降的趋势是长期的。那是否更长时间或此后再次使用激素?其肾功能会有或无更长时间保护作用?其副作用是否会明显超过其获益?这些问题迄今为止尚未得到循证医学明确解答。本人意见倾向于对此持谨慎态度。相反,本人更主张全程严格保守治疗(除降压达标、最大耐受量的普利/沙坦、避免肾毒药物的使用)外,列净类的药物对IgA肾病引起的慢性肾病(CKD)2-4期,应列入治疗选择。同时,期待现正在研究中的一些药物(针对IgA肾病免疫发病机制中某些靶点)被最终证明其有效性和安全性。5):对刚确诊的IgA肾病患者,如蛋白尿明显大于1g/天,又具有其他高进展风险(eGFR巳有明显下降、较严重高血压、肾穿刺病理含较多提示进展的参数),是否可以直接使用激素6-9月?而非先严格保守治疗3月或以上,蛋白尿仍然大于1g/天才开始使用?这是该研究及迄今为止国际权威治疗指南未明确的。我个人认为,这可根据具体病人病情,结合病人详细沟通后意愿而定。6):该研究入选的IgA肾病患者eGFR20-120。权威国际治疗指南阐述道:肾小球滤过率(GFR)小于30者,推荐强化支持冶疗,不推荐激素。GFR大于30者,评估使用激素风险(是否高龄、GFR小于50、代谢综合征、病态肥胖、近期感染(结核、爱滋病毒)。用激素前须向病人详细讨论风险收益,尤其GFR小于50者。本人认为,如果病人eGFR小于30,除非符合急进性肾炎(病理含50%以上新月体并伴肾功能进行性下降),否则,考虑到激素对此类病人的副作用会明显升高,而获益会相对有限,故一般不宜使用;而以往研究对eGFR小于50的IgA肾病患者是否可以使用激素?能否获益?各种研究存在不确定。结合该研究,本人倾向于同意,即使eGFR小于50(但大于30),只要病人符合上述高进展风险,在与病人详细讨论风险与收益的前提下,仍然是可以使用激素的。7):该研究再次证实,使用激素会使副作用明显上升,尤其是感染包括严重甚至致命感染的发生明显上升。而标准剂量激素比小剂量激素(后者同时合用磺胺药预防感染)的副作用(尤其感染)要更明显。鉴于该研究证实,小剂量激素与标准剂量激素的肾保护作用无显著差别(亚组分析),故在使用激素时,可能更应倾向小剂量而非标准剂量。同时,对高感染风险的病人,预防性使用抗感染药物,应引起临床医生的重视!8):其他目前常用一些免疫抑制剂是否对高进展风险的IgA肾病有肾功能保护作用?结合迄今为止的相关临床研究,本人倾向于同意权威国际治疗指南意见:不支持!
上海市华山医院肾病科科普号 2022年10月20日
2022年10月20日 938
938
 0
0
 3
3
-
正规方案往往是最好的方案
今天看了一位重症Iga肾病年轻男性患者。在今年年初的时候,10个月前,病情比较重,建议使用激素冲击联合免疫抑制治疗。但是患者以及家属最终选择了非正规的方案,而且没有随诊。目前已经发展到尿毒症,非常遗憾。随着现在信息交流越来越广泛,医疗知识可及性越来越高,就诊的便利性提高,多数患者都能够得到相对正确的治疗建议或者方案。不会像原来一样,被迫采用一些有效概率比较低的权宜之计的方案。希望患者朋友能够正确认识到,标准的方案是经过大量的临床观察,临床研究得到的最合理的方案,获益风险比最高的方案。而有时患者想象中的某些方案,并不合理。碰到类似情况,自己难以确定治疗方案时,可以多与几位专业医生进行交流。最终选择合理的方案,以免延误病情。
北大医院肾病内科科普号 2022年10月18日
2022年10月18日 6829
6829
 4
4
 80
80
-
IgA激素或免疫抑制剂维持多长时间?
对于蛋白大于1克的IgA肾病,经过了3~6个月,支持治疗无效的患者,需要接受激素或者免疫抑制剂的治疗,这一点已经是业界的共识。而且有把观察6个月缩短成三个月的趋势,新版的指南,已经建议180天就够了,如果蛋白尿持续的大于一克,不能回归到0.5克以内,那么就应该接受激素或免疫抑制剂的治疗。由于缺乏大型的研究,也就是可靠的证据支持,长期以来对于激素如何使用一直是有争议的。有人用足量激素每天服用,也有人用冲击激素500-1000mg,接着半量激素隔天使用。每两个月一周期交替三个周期。结果发现IgA肾病对激素的反应是相当的好,因此应该在早期,而不是等到它全面硬化了之后再治疗。TESTING研究做了10年,前后经历了两个阶段,这是中国的北京大学第一医院做的相关研究。这个结论证实激素是可以减少尿蛋白,延缓肾衰,保护肾功能。而且这个结论是至今为止,研究结论最为肯定,证据最可靠的,因此为激素治疗IgA肾病打下了坚定的基础。现在已经没有人怀疑激素,可以治疗IgA肾病了。接下来是讨论哪种激素何种方式?是大剂量持续给?还是小剂量?还是小剂量隔天给药?还是小剂量加上免疫调节剂或者小剂量激素加其他的免疫制剂的时候了。对于的激素使用的期限问题,过去通常是6个月为止就要减掉激素,认为长期使用激素是有风险的,是有副作用的。下面是一个在美国做肾科医生的中国人。对技术的看法,我完全同意他的观点,在临床上我有相似的体会。”testingtrial的eGFRandUPCRcurves都显示在steroids治疗期间有renalbenefits,但是撤除immunosuppression之后,两条curves就趋向相似了。说明长期的immunosuppression是需要的,但是steroids副作用太多,不够特异。”所以我在临床中,即使是超过了6个月激素,我会减量,会用很小的剂量做相当长时间的维持,甚至可以小剂量,隔天长时间维持。同时为了减轻副作用,会的使用。钙剂以及维生素D制剂,包括骨化醇,骨化三醇,或者直接使用维生素D胶丸。特别是基础治疗ACEI或ARB类的药物,尽管他们是降压药,无论有没有高血压,只要服用后不出现低血压都需要长期使用,通过上面这些措施,我的患者中很多可以长期地保持肾功能稳定,蛋白尿阴性,甚至呢,有人还生了二胎三胎。只不过是我对激素的种类,我更喜欢使用泼尼松,而不是甲基泼尼松龙。这一点跟TESTING不同。近些年还有很多单位做了有关硫酸羟氯喹,霉酚酸酯治疗IgA肾病的研究,也都证明是有效的,只不过在国际指南中特别备注了,可能只对亚洲人有效。这一点如同切不切扁桃体,因为在亚洲人中切除扁桃体对于治疗IgA肾病是有效的,但是在高加索人没有看到这种效果。
张益民医生的科普号 2022年09月21日
2022年09月21日 928
928
 0
0
 0
0
-
【益气解毒、凉血清热法治疗IgA肾病血尿案】
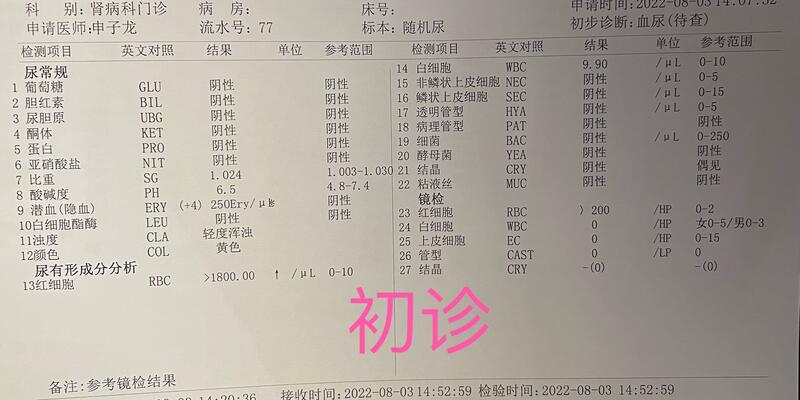
李某,男,27岁,主因“血尿1月”2022年8月3日就诊,2022年7月2日游泳后出现肉眼血尿,就诊我院急诊查尿常规:尿潜血4➕,红细胞>200/HP,肾功能正常,泌尿系超声:肾输尿管膀胱前列腺未见明显异常,予补液治疗后,肉眼血尿消失。7月9日劳累后再次出现肉眼血尿,休息后减轻,刻下症:腰酸背痛,乏力倦怠,入睡困难,眠浅,口干口苦,焦虑抑郁,饮食正常,大便一天2-3次,怕热。既往体健。舌质红,苔薄黄,脉沉细数。辅助检查:ANCA、抗GBM抗体阴性,白身抗体谱阴性,尿常规:尿潜血4➕,红细胞>1800/ul,红细胞>200/HP,尿相位差:红细胞满视野,变形率94%,草莓状,尿肾功正常。免疫1+4:IgA4.67g/L⬆️,西医诊断:IgA肾病(临床推测),中医诊断:肾风病,气阴两虚,湿热内蕴,方以清心莲子饮加减,药物如下:黄芪30g,地骨皮30g,元参15g,北柴胡9g,麦冬10g,黄芩9g,茯神15g,合欢花15g,白茅根30g,莲子心3g,炙甘草6g,小蓟30g,生地黄15g,丹皮15g,女贞子15g,旱莲草15g。7付。8月10日二诊,睡眠改善,口干口苦明显减轻,情绪明显改善,腰酸背痛明显减轻,尚有咽喉部紧缩感,气短,纳眠可,无泡沫尿,大便2-3次/日。尿常规同前。上方去地骨皮、炙甘草,加板蓝根30g,金银花15g,白茅根加量至60g,7付。8月17号三诊,病情稳定,咽喉部紧缩感明显减轻,尿常规:潜血3➕,白细胞酯酶2➕,红细胞249/ul,红细胞25-45/HP,WBC6-8/HP。上方去合欢花,加白花蛇舌草30g。继服7付。8月24号四诊,病情稳定,未明显不适,复查尿常规:潜血隐性,红细胞12/ul,红细胞2-5/HP,白细胞2-5/HP。效不更方。按:肾脏病的治疗一定要病证结合,不能仅仅满足于症状改善,指标改善才是关键,本例患者二诊时症状已经明显改善,此时要乘胜追击,加强清热解毒凉血之力,故取得了很好的疗效。如若仅仅满足症状改善,而不去监测尿常规,耽误病情,发展到肾功能衰竭,治疗起来就很棘手了。
 申子龙医生的科普号
申子龙医生的科普号 2022年09月18日
2022年09月18日 292
292
 0
0
 0
0
IGA肾病相关科普号

梅长林医生的科普号
梅长林 主任医师
海军军医大学第二附属医院
肾脏病科
1484粉丝3.2万阅读

吴镝医生的科普号
吴镝 主任医师
北京电力医院
肾内科
4546粉丝54万阅读

魏日胞医生的科普号
魏日胞 主任医师
中国人民解放军总医院第一医学中心
肾脏病科
5029粉丝5.3万阅读
-

 推荐热度5.0刘立军 主任医师北京大学第一医院 肾病内科
推荐热度5.0刘立军 主任医师北京大学第一医院 肾病内科肾病 58票
IGA肾病 58票
肾病综合征 55票
擅长:IgA肾病,肾病综合征,膜性肾病,微小病变,局灶节段硬化性肾小球,急、慢性肾功能不全,慢性肾炎,血液透析通路,等急慢性肾脏疾病的诊断治疗。 -

 推荐热度4.7周绪杰 副主任医师北京大学第一医院 肾病内科
推荐热度4.7周绪杰 副主任医师北京大学第一医院 肾病内科肾病 29票
IGA肾病 26票
多囊肾 20票
擅长:IgA肾病 遗传性肾脏病 膜性肾病 狼疮性肾炎 肾小球肾炎 急性肾损伤 慢性肾脏病 -

 推荐热度4.4唐政 主任医师东部战区总医院 肾脏病科
推荐热度4.4唐政 主任医师东部战区总医院 肾脏病科肾炎 30票
IGA肾病 22票
肾病综合征 13票
擅长:急慢性肾炎、急进性肾炎、狼疮性肾炎、IgA肾炎、糖尿病肾病、急慢性肾衰等诊治




