精选内容
-
食管黏膜下隆起
食管黏膜下隆起0.4cm可考虑行超声胃镜检查,再根据隆起的位置选择治疗方案。食管黏膜下隆起可能是平滑肌瘤、脂肪瘤,或者是间质瘤,还可能是因为囊肿或者是食管外肿瘤压迫食管引起的。病变可能发生在食管的黏膜下层、肌层等。超声胃镜下检查可以看到食管黏膜下起源的层次,可能是固有肌层,也可能是黏膜肌层。如果发生在黏膜下层或者固有肌层,可以采取内镜黏膜下剥离术。如果起源于黏膜肌层,多数需要采取胸腔镜下手术治疗。对于食管黏膜下隆起,如果小于2cm以下,也可以临床观察,一般一年左右复查一次胃镜。因此,对于食管黏膜下隆起0.4cm,建议就诊由医生确定下一步处理措施。
刘宏平医生的科普号 2024年03月07日
2024年03月07日 30
30
 1
1
 0
0
-
食管下段壁稍增厚,是怎么回事?

 叶建明医生的科普号
叶建明医生的科普号 2023年01月30日
2023年01月30日 131
131
 1
1
 1
1
-
食管贲门黏膜撕引起的呕血
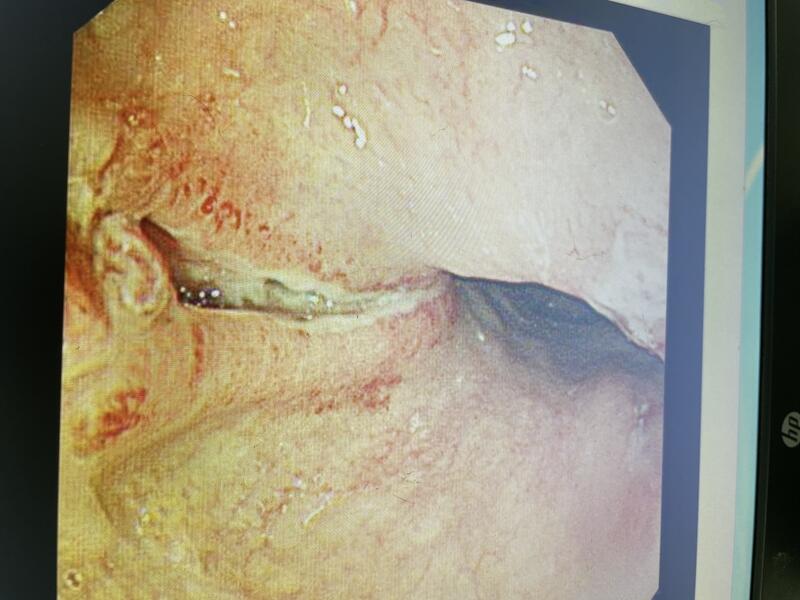
食管贲门黏膜撕裂综合征,最早于1929年由Mallory和Weiss报道,系指因剧烈干呕或呕吐等原因,腹内压力或胃内压力突然增大,导致食管与胃贲门连接处的黏膜和黏膜下层纵行撕裂,从而引起上消化道出血。男性多发,好发年龄40~60岁,病变多位于贲门部,以右侧壁多发,单处伤多见。大量饮酒后,发生剧烈呕吐是发生贲门撕裂的主要病因。大部分患者出血量较少且为自限性,因此一般先采取内科药物治疗如禁食、补液或输血、应用质子泵抑制剂,患者多可康复。少部分患者有活动性出血,呕血量大,可能会危及生命,此时应及时行急诊内镜,进行内镜下微创止血。
 吕富靖医生内镜工作室
吕富靖医生内镜工作室 2022年08月30日
2022年08月30日 232
232
 0
0
 6
6
-
食管穿孔的治疗及预后
食管穿孔是一种高度危险疾病,目前有多种治疗方法,包括手术、胃镜和药物治疗。治疗的方法和结果通常是由穿孔的原因和位置,是否伴有食管其他疾病,穿孔开始至治疗之间的间隔决定的。尽管在护理方面取得了进步,但死亡率仍然很高。当代的一系列报告指出,死亡率从7%-39%不等,延误就诊往往导致死亡率翻倍。食管穿孔的处理仍存在争议,这取决于患者的病情、穿孔的性质以及外科医生的经验和判断的异质性。为了进一步完善这一复杂人群的治疗策略,我们报告了一项超过25年的大型机构食管穿孔的治疗经验。我们描述了胸腔内或胃食管结合部(GEJ)穿孔并接受手术或胃镜修复的患者的表现、管理和结果。此外,我们确定并发症率和死亡率的危险因素。 目的食管穿孔在治疗上充满了挑战。我们报告了一个大型机构的食管穿孔的治疗经验,并确定了并发症率和死亡率的风险因素。方法对1995年至2020年期间出现胸腔内或胃食管结合部食管穿孔的142例患者进行了回顾性分析。根据穿孔的病因和管理方法分析了基线特征、手术或介入治疗和结果。构建多变量Cox回归模型,以确定死亡率和并发症率的预测因素。结果总的来说,109例(77%)患者接受了手术治疗,包括80例I期手术修补和21例食管切除术,33例(23%)患者接受了食管支架置入。支架术在先天性(27%)和恶性(64%)穿孔中更多见。出现呕吐后或先天性穿孔的患者的90天死亡率(16%VS16%)和综合并发症率(51%VS45%)相似,而出现恶性肿瘤穿孔的患者的90天死亡率和综合并发症率为45%。死亡率的危险因素包括年龄>65岁(危险比[HR]1.89[1.02-3.26],P=0.044)和恶性肿瘤穿孔(HR4.80[1.31-17.48],P=0.017)。复合并发症率的风险因素包括胸腔感染(几率[OR]2.06[1.39-4.43],P=0.046)和脓毒症(OR3.26[1.44-7.36],P=0.005)。在33例接受支架置入的患者中,67%的患者仅通过支架置入就得到治愈,30%的患者需要重新放置支架。结论食管穿孔后并发症和死亡的危险因素包括高龄、胸腔感染、败血症和恶性肿瘤穿孔。对于良性病因导致的食管穿孔患者来说,I期手术修补仍然是一种合理的策略。 讨论这项研究分析了25年来在一个机构中使用手术和胃镜治疗对食管穿孔的结果,并证实了这种疾病治疗的复杂性。在接受手术修复的患者中,在合适的情况下优先采用I期手术修补,尽管并发症率相当高,但死亡率相对较低。术后并发症率和死亡率的重要风险因素包括高龄、非封闭性穿孔、发病时脓毒症和恶性肿瘤穿孔。虽然用支架治疗的病人的结果似乎比手术治疗的病人要差,但应该注意的是,支架治疗特别是在本研究的早期,是应用于有多种并发症的高危患者,包括那些有恶性肿瘤穿孔和预期寿命有限的患者。基于这一经验,我们提出了食管穿孔患者的管理方法(图2)。我们的研究与其他研究的不同之处主要在于与胃镜下支架置入术的使用和结果有关。以前的系列报道称,通过胃镜处理的食管穿孔患者的并发症率和死亡率极低。例如,Freeman等报告了对急性食管穿孔后接受食管支架治疗与手术修复的患者进行了倾向性匹配比较。在这个系列中,食管支架组的并发症率降低(4%VS43%,P=0.02),住院时间缩短(6天VS11天,P=0.001),尽管术后瘘发生率(17%VS20%,P=1.0)和30天死亡率(3%VS7%,P=1.0)相当。然而,这项研究只包括急性先天性穿孔的患者,这通常是早期发现的,并排除了恶性肿瘤穿孔的患者。另一项研究纳入了19例在自发的呕吐后食管穿孔,应用食管支架治疗患者。89%的患者发生了成功的瘘的闭塞,总并发症率为21%,死亡率为0%。在我们的研究中,与支架置入相关的并发症率和死亡率高得多,这应该从患者的选择角度来解释。在我们的实践中,食管支架的使用开始于高风险患者,这些患者由于多种合并症或晚期恶性肿瘤,往往不适合经胸手术修复。根据我们的经验,支架失败最相关的因素包括跨越GEJ的穿孔位置。这与其他报告一致,这些报告还提到,从食管近端瘘和食管损伤长于6cm是支架治疗失败的额外风险因素。目前,我们倾向于对那些在GEJ上方有较大瘘口的患者进行支架治疗。尽管食管穿孔的并发率相当高,但我们的研究表明,胸腔或GEJ食管穿孔进行I期手术修复的患者总体死亡率较低,达到了令人鼓舞的8%。这与目前手术数据相一致,并与最近对75项研究(纳入2,900多例食管穿孔患者)进行的荟萃分析相比较好。这些患者的I期手术修复与9.5%的综合死亡率有关。还有多种不同的手术管理方法;然而,我们的机构倾向于在可能的情况下对食管进行I期手术修复和保留,而不考虑穿孔的时间,并且无食管恶性肿瘤或不可治愈的远端狭窄。在我们的研究中,所有接受手术干预的患者中,73%的患者进行了I期强化手术修补。其中,90%的患者实现了保留食管的I期愈合。总的来说,20%的患者在术后出现了瘘,其中77%得到控制。对于非遏制性瘘,大多数都成功地用支架进行了处理,只有一个人需要进行食管切除。发病时胸腔感染是术后瘘的最大风险因素,在多变量分析中与瘘发生率增加2.3倍有关。延迟治疗超过24小时也与瘘发生率的增加和总体结果的恶化有关;但是,在多变量分析中未能达到统计学意义(OR1.37,P=0.423)。以前的一些分析根据PSS对患者进行分层,PSS是基于患者的表现特征和预先存在的食管病理学的临床评分。该评分从0到18分不等,试图确定并发症率或死亡率的高风险患者,并指导潜在的管理策略。尽管该评分预测食管穿孔后结果的能力已被一些研究证实,也被另一些人质疑,但仔细审视原稿,发现一系列临床变量有点随意,给出的分数系统从1-3不等,但并不是使用现有的统计方法生成风险评分而得到的数据。在我们的系列中,我们为每位患者计算了PSS,并没有发现它对整体并发症率或死亡率有预测作用。我们主张在严格分析现有数据并在临床队列中验证的基础上开发一个新的准临床风险评分。这一分析应在重要的局限性的背景下加以解释。首先,作为单中心研究,我们的结果的外部效度是不确定的,并受制度偏好和偏差的影响。其次,考虑到研究的回顾性,管理方法不规范,结果高度反映了选择和指征偏倚。虽然我们提出比较结果的目的是为了完整,但这些并不意味着匹配的比较,应该在患者选择的背景下仔细解释。第三,研究样本包括25年的患者,在此期间外科、放疗、胃镜和重症监护治疗发生了巨大的变化。最后,尽管该系列是食管穿孔最大的单一机构分析之一,但鉴于该疾病的低发病率,我们没有足够的数据在治疗组之间进行有意义的倾向匹配比较,或开发和验证一个临床风险评分来预测术后瘘、并发症率或死亡率。
张临友医生的科普号 2022年08月26日
2022年08月26日 120
120
 0
0
 2
2
-
食道鳞状上皮不典型增生是什么意思

 IBD科普健康号
IBD科普健康号 2022年08月20日
2022年08月20日 219
219
 0
0
 0
0
-
锯齿状腺瘤伴低级别瘤变,半年复查没是,又隔了快到二年没复查了要紧吗

 胃病大讲堂
胃病大讲堂 2022年08月11日
2022年08月11日 150
150
 0
0
 0
0
-
食管胃粘膜异位症----易被忽视的另一个癌前期病变
相信关注魏教授科普圈的人应该还记得前期跟大家已经解读过的Barrett食管,今天我们再介绍一个新的疾病-------食管胃粘膜异位症,从名称我们就能大概猜到,它与Barrett食管之间一定存在着很多相似之处,也因此常常容易被混淆。那么关于食管胃粘膜异位症大家又了解多少呢?它是否也同样有癌变的风险?我们又该如何针对性治疗?下面就让我带大家仔细解读一下吧。首先什么是食管胃粘膜异位症?食管胃粘膜异位症是指胃粘膜出现于食管,且可能引起临床症状的疾病,就好比一片冬瓜地里长出了哈密瓜!为临床少见病,可发生于食管的任何部位,以食管上段为最多见。临床需要通过内镜检查才能发现。食管胃粘膜异位症与Barrett食管之间有哪些区别?食管胃粘膜异位症(HGME)与Barrett食管一样,都是食管的鳞状上皮被柱状上皮所取代。两者有一定相似之处,以致某些内镜医师误将二者混为一谈。但是二者首先在解剖位置上就有不同,Barrett食管是指食管“下段”的鳞状上皮被化生的柱状上皮替代,而食管胃黏膜异位症(HGME)则可发生在食管任何部位,常发生于食管上段。在组织学上,异位胃黏膜按照组织学类型分为贲门型、胃窦型及胃底型。而Barrett食管组织学上可含有杯状细胞和绒毛结构的不完全型肠上皮化生腺体。食管胃粘膜异位症一般有哪些临床表现呢?绝大多数患者临床无症状或症状轻微,少部分患者可出现胸骨后烧灼感或疼痛、吞咽困难或吞咽痛、咽部异物感,极少部分患者可有食管外症状,如声音嘶哑和咳嗽等,类似胃食管反流病的症状。临床往往误诊为功能性食管疾病或者周围神经功能紊乱,长期困扰患者。症状的发生与异位的胃黏膜内的壁细胞分泌胃酸,引起食管上段张力增高和环咽肌痉挛有关。食管胃粘膜异位症可能出现的并发症有哪些?面积大的HGME更易引起症状,可能与面积大的HGME所含壁细胞较多,泌酸更多所致。严重者可并发溃疡、穿孔、出血、狭窄、气管食管瘘等。甚至可能转化为食管腺癌。食管胃粘膜异位的治疗措施有哪些?如果无明显症状,西医一般不予治疗,若合并明显的咽中不适,恶心,胸骨后疼痛,食道灼热感等症状时,主要使用PPI剂等药物进行抑酸治疗,有严重并发症时可进行内镜下治疗。甚至手术。中医在治疗食管胃粘膜异位症上的特色优势在哪些方面?中医通过准确的辨证论治,结合患者整体情况进行综合调理,组方调方,达到理气和胃,化痰消瘀之功效,从本质上改善患者病理体质和食管粘膜病理环境,达到减轻炎症,促进正常的食管粘膜的再生修复,有效缓解咽部不适,反酸,食道灼热疼痛等胃食管反流症状,最终实现胃食管粘膜异位症的病理逆转。最后分享一个经过魏睦新教授中药治疗后成功逆转的案例:以上就是关于食管胃粘膜异位症的简要科普啦,相信介绍到这里,大家对于该病已经有了一定的了解,其实不管是食管胃粘膜异位症,还是我们之前介绍的Barrett食管,它们都有很多相似的地方,首先它们都有癌变的可能,其次,它们的临床症状都不太典型,有时甚至都无明显症状,临床容易被忽视和遗漏。所以,如果您或者您身边的家人朋友确诊患有食管胃黏膜异位症的话,无需过度恐慌,只要我们及时发现,选择最合理的治疗手段,同时注意合理饮食,戒烟戒酒,规划好作息,调整好情绪,相信我们一定可以将其成功逆转,远离癌症困扰。
 魏睦新医生的科普号
魏睦新医生的科普号 2022年08月09日
2022年08月09日 1091
1091
 0
0
 1
1
-
被忽视的癌前期病变——Barrett食管
提到消化系统癌前期病变,大家都会很紧张,随着魏教授团队多年来的反复宣教,相信很多人已经逐步重视到萎缩性胃炎、肠上皮化生、不典型增生这些消化系统癌前期病变的特殊名词,那您知道Barrett食管吗?如果不清楚,请您耐心观看下面科普短视频及文字内容:首先我们要知道什么是Barrett食管?它是指由于食管在长期慢性酸暴露环境下,其鳞状上皮被胃柱状上皮所取代,伴或不伴有肠上皮化生所导致的一种难治性病变,它是被证实的食管腺癌的唯一的前体病变,相比于一般人群,Barrett食管患者转变为食管腺癌的风险增加了10-55倍,80%的食管腺癌发生在Barrett食管基础上。哪些因素可能引起Barrett食管的发生?Barrett食管的发生主要与胃食管反流病、肥胖、吸烟、遗传因素、年龄>50岁、男性、饮食因素、幽门螺杆菌感染、食管微生态环境等有关。当出现哪些症状要警惕是否存在Barrett食管呢?①反流表现:如反酸、嗳气、恶心呕吐等;②食管刺激表现:如食道灼热感、胸骨后疼痛、咽喉异物感等;③呼吸道等其他部位表现:咽痛、咳嗽、鼻炎、中耳炎、哮喘、牙蚀症甚至呼吸睡眠暂停综合征等。正是因为Barrett食管的临床症状复杂多样且不典型,所以很容易与其他疾病混淆,这也是Barrett食管不易被及时察觉的原因,为此我们更要提高重视,及时进行相关检查,及早发现,及早治疗。Barrett食管的诊断方法主要有哪些呢?——内镜检查+病理活检在普通内镜下,正常食管粘膜呈均匀的粉红偏灰白色,而Barrett食管粘膜则远端食管中出现类似胃粘膜的橘红色柱状上皮,一般情况下粘膜光滑,与食管正常粘膜分界清晰,病变严重者可有粘膜充血水肿糜烂,甚至溃疡。如果查出患有Barrett食管该怎么治疗呢?Barrett食管的治疗应根据病情采用综合性和个体性治疗原则,治疗目标主要是控制胃食管反流的不适症状,改善生活质量,防止癌变。主要包括:一般治疗、药物治疗、内镜治疗、手术治疗。一般治疗:也就是生活方式和心理因素,宜低脂肪食物,少食辛辣、麻辣及粗糙、坚硬食物,禁止吸烟、饮酒,禁止饮用浓茶、咖啡,保持大便通畅,以及强调保持心情舒畅。药物治疗:常用的就是PPI剂(也就是大家知道的各种拉唑类药物),主要作用就是抗酸治疗,缓解症状。对于伴有重度异型增生等较为严重的Barrett食管可以选择内镜治疗、手术治疗等。此处就不得不提出我们传统中医的优势之处啦!现代医学对BE的治疗原则主要是抑酸、抗反流、内镜下治疗以及手术等,对于解决近期症状疗效尚可,但远期疗效仍未足够证实,而我们的中医药治疗,通过准确的辨证论治以及整体思维,进行组方调方,达到理气和胃、化痰消瘀散结之效,从本质上改善患者病理体质和食管病理环境,达到减轻炎症、促进粘膜修复,有效缓解嘈杂、反酸、嗳气等胃食管反流症状,最终实现Barrett食管的逆转,作用效果优于单纯使用西药常规治疗。最后分享一例经魏教授治疗后成功逆转的Barrett食管患者治疗前:内镜病理治疗后:内镜病理以上就是关于Barrett食管的主要科普内容啦,看到这里相信大家对Barrett食管已经有了直观的了解和认识了,那么如果你或者你身边有人患有Barrett食管,不要忽视,也不要恐慌,只要我们齐心协力,积极治疗,一定可以杜绝癌症侵扰,拥有健康快乐的品质生活!

 魏睦新医生的科普号
魏睦新医生的科普号 2022年05月20日
2022年05月20日 1962
1962
 1
1
 8
8
-
非“恶性”的食管肿瘤
如果检查出来食管上有个肿物,多数人一定想到食管癌。食管癌是威胁我国居民健康的主要恶性肿瘤之一,我国食管癌的发病率在全部恶性肿瘤中排第6位,死亡率约为第4位。食管癌的病因较为复杂,一般认为与食用亚硝胺类化合物、长期吸烟饮高度酒、不良的饮食习惯(如过烫的食物或水、粗糙或霉变的食物)相关、并且食管癌的发病有一定的遗传易感性。但是,并不是所有的食管肿物都是恶性的,也有约1%左右的食管肿瘤是良性的肿瘤。 肿瘤是指人体内细胞没有目的的不正常生长。良性肿瘤并不是恶性肿瘤,不是肉瘤也不是癌症。良性肿瘤不会像恶性肿瘤一样,不会侵袭到周围组织,不会转移到身体的其他部位。大多数良性肿瘤病人的预后是非常好的,但是如果良性肿瘤压迫周围重要组织,比如血管或神经,也会产生严重的后果。因此,一部分良性肿瘤也是需要治疗的,甚至是手术切除。良性肿瘤的形成原因不清楚,但是良性肿瘤的生长与环境毒素、基因、饮食、压力、局部损伤、炎症及感染相关。在组织病理学诊断的10种食管良性肿瘤中食管平滑肌瘤最常见为84.50%,其次为乳头状瘤6.90%,腺瘤最少为0.38%。平滑肌瘤、间质瘤、神经纤维瘤以男性为主;脂肪瘤、颗粒细胞瘤、神经鞘瘤和血管瘤以女性为主。我们通常把食管分成颈部食管、胸部食管及腹部食管。而胸部食管又分成上段、中段和下段食管。平滑肌瘤、乳头状瘤、间质瘤和神经鞘瘤好发部位以中段为主,脂肪瘤以下段为主。食管良性肿瘤通常都较小,不会引起不舒服及任何症状。一些良性食管肿瘤生长缓慢,不需要担心。然而,有些会逐渐增大引起阻塞症状,如吞咽食物的异物感,甚至是吞咽馒头等大块固体食物困难,反酸,消化道溃疡等;有些会逐渐增大压迫周围组织,比如压迫气管引起刺激性咳嗽,压迫周围神经引起胸部钝痛等。当然,也有一小部分良性肿瘤会演变成恶性癌症,因此需要定期门诊检查。 有些病人没有任何症状,只是在做其他检查时,无意中发现食管良性肿瘤。比如目前,体检中常应用的胸部CT检查,甚至胸片等。由于食道位于人的脊柱前方,有些病人做胸椎磁共振时也会发现食管肿瘤。有些人,行胃镜检查时,也会无意中发现食管良性肿瘤。发现了食管良性肿瘤后,会进一步完善上消化道钡餐检查、上消化道内镜、胸部增强CT或胸部磁共振。部分没有症状的食管肿瘤是不需要治疗的。一部分小的食管良性肿瘤,位于粘膜或粘膜下的良性肿瘤是可以在胃镜下切开食管粘膜,切除良性肿瘤。大部分食管良性肿瘤,特别是食管平滑肌瘤可以根据肿瘤位置通过胸腔镜或腹腔镜下切开食管外膜及食管平滑肌,然后切除肿瘤后,再缝合切口,即食管肿瘤剜除术。但是,有些良性肿瘤侵犯食管粘膜,平滑肌层缺损较多,就必须采取食管胃部分切除和食管重建术。
 施梦医生的科普号
施梦医生的科普号 2022年03月16日
2022年03月16日 975
975
 1
1
 10
10
-
一文教你看懂食管病理报告中的几种主要结果
一、关于食管的基本知识 食管为一肌性管道,长约25cm,以胸骨颈静脉切迹平面和膈的食管裂孔为发为颈、胸、腹三部。 颈部:长约5cm,其前壁借疏松的结缔组织与气管贴近,后方与脊柱相邻,两侧有颈部的大血管
张临友医生的科普号 2021年11月12日
2021年11月12日 2087
2087
 0
0
 1
1
食管疾病相关科普号

宋志强医生的科普号
宋志强 主任医师
北京大学第三医院
消化科
2.6万粉丝147.3万阅读

李吉医生的科普号
李吉 副主任医师
上海市同仁医院
内窥镜室
39粉丝2.2万阅读

吕富靖医生内镜工作室
吕富靖 主任医师
首都医科大学附属北京友谊医院
消化内科
9019粉丝6.3万阅读
-
 推荐热度5.0王贵齐 主任医师医科院肿瘤医院 内镜科
推荐热度5.0王贵齐 主任医师医科院肿瘤医院 内镜科食道癌 177票
食管疾病 101票
胃癌 95票
擅长:早期食管癌,早期胃癌,早期结直肠癌,早期下咽癌的肿瘤微创治疗; -
 推荐热度3.7徐美东 主任医师上海市东方医院 消化内镜科
推荐热度3.7徐美东 主任医师上海市东方医院 消化内镜科肠息肉 9票
食管疾病 6票
胃炎 6票
擅长:精通各种消化道疾病的内镜诊断与治疗,包括消化道息肉及早期癌的内镜下诊断与ESD治疗、POEM治疗贲门失弛缓症、STER治疗消化道黏膜下肿瘤等新内镜技术,还擅长ERCP治疗各种胆胰系统疾病,硬化剂及套扎治疗食管胃底静脉曲张,超声内镜诊断与介入治疗各种消化道疑难疾病,尤其是对内镜下扩张及支架治疗各种难治性消化道良恶性狭窄梗阻有独到造诣。 -

 推荐热度3.7邢象斌 主任医师中山一院 消化内科
推荐热度3.7邢象斌 主任医师中山一院 消化内科贲门失弛缓症 51票
胃肠道间质瘤 30票
肠息肉 22票
擅长:消化道早癌的ESD治疗、胆结石及胰腺疾病的ERCP/EUS、胃肠道间质瘤及神经内分泌肿瘤的ESD治疗、贲门失弛缓症的POEM治疗、胃轻瘫的G-POEM治疗、难治性消化道狭窄的内镜治疗、反流性食管炎的抗反流手术治疗、食管胃静脉曲张的内镜治疗、内痔的内镜治疗,胃造瘘等




