精选内容
-
如何诊断“胎儿生长受限” ?
胎儿生长受限(FGR) 是指受母体、胎儿、胎盘等病理因素影响,胎儿生长未达到其应有的遗传潜能,多表现为胎儿超声估测体重或腹围低于相应胎龄第10百分位。 我国专家共识(2019)将临床实践中诊断FGR的
 付锦华医生的科普号
付锦华医生的科普号 2022年02月07日
2022年02月07日 1677
1677
 1
1
 3
3
-
胎儿生长受限如何补救?
了解胎儿生长受限 FGR亦称胎儿营养不良综合征:是指经超声评估的胎儿体重低于相应孕周应有胎儿体重的第10百分位数,低于第3百分位数属于严重FGR。FGR可导致死胎、早产、低出生体重、胎儿缺氧、新生儿窒息、胎粪吸入综合征、新生儿红细胞增多症等,远期将影响神经行为发育,并增加代谢综合征的发生风险。FGR的病因及危险因素1、母体因素孕妇偏食、妊娠剧吐以及摄入蛋白质、维生素及微量元素不足。胎儿出生体重与母体血糖水平呈正相关。2、并发症如妊娠期高血压疾病、多胎妊娠、前置胎盘、胎盘早剥、过期妊娠、妊娠期肝内胆汁淤积症等,合并症如心脏病、肾炎、贫血、抗磷脂抗体综合征等,均可使胎盘血流量减少,灌注下降。孕妇年龄、地区、体重、身高、经济状况、子宫发育畸形、吸烟、吸毒、酗酒、宫内感染、母体接触放射线或有毒物质等。3、胎儿因素研究证实,生长激素、胰岛素样生长因子、瘦素等调节胎儿生长的物质在脐血中降低,可能会影响胎儿内分泌和代谢。胎儿基因或染色体异常、先天发育异常时,也常伴有胎儿生长受限。4、脐带因素脐带过长、脐带过细(尤其近脐带根部过细)、脐带扭转、脐带打结等。5、胎盘因素①缺氧使得胎盘细胞凋亡异常增加,进而胎盘功能出现异常,影响了胎儿发育而致FGR。②异常的母体炎症反应可通过TNF-α 的增加促进胎盘细胞凋亡,抑制胎儿生长发育。③当机体遭遇不良刺激时,将诱发内质网应激反应,这种持久的应激反应,就会引起细胞的凋亡,从而引起FGR。各血流与FGR的关系(各血流多普勒超声的意义)大脑中动脉(MCA) 多普勒常用于评估胎儿贫血,以及判断FGR中大脑保护效应 (brainsparing),即MCA舒张期血流速度的增加,导致多普勒大脑-胎盘比例(脑动脉RI除以脐动脉RI)的降低。脐静脉(ductus venosus) 是连接腹腔内脐静脉和下腔静脉的一支小静脉,通常有三相的血流特征。该静脉频谱直接反映了右心房的压力。FGR胎儿脐静脉在心房收缩时静脉流速消失或逆向,围产结局差,一周内胎死宫内的风险显著增加。子宫动脉 多普勒反映了子宫-胎盘循环的阻力,随着孕周增加而降低。胎盘侧子宫动脉的阻力要低于对侧。但监测子宫动脉频谱并不能降低围产期死亡率和患病率。静脉导管血流(DV) 静脉导管血流(DV)直接反应胎儿右心房压力,静脉导管α波缺失或反向,提示胎儿酸血症和胎儿死亡可能。FGR的诊断、预防、处理指征、处理流程、处理时机诊断: FGR的诊断基于准确的孕周计算,核实孕周包括核实孕母月经史及妊娠早、中期的超声检查。超声检查: 超声检查评估胎儿体重小于第10百分位数和胎儿腹围小于第5百分位数,是目前较为认可的诊断FGR的指标。采用上述两个指标评估胎儿大小。若超声评估诊断为FGR,则须区分FGR是均称型还是非均称型。包括系统超声筛查(有无胎儿畸形)、胎盘形态、胎儿大小及脐动脉血流阻力、羊水量等,有助于明确潜在病因。FGR的预防1、阿司匹林:对于有胎盘血流灌注不足疾病史(如FGR、子痫前期、抗磷脂综合征)的孕妇,可以从妊娠12~16周开始服用小剂量阿司匹林至36周。存在1项高危因素的孕妇,也建议于妊娠早期开始服用小剂量阿司匹林进行预防,其中高危因素包括:肥胖、年龄>40岁、孕前高血压、孕前糖尿病(1型或2型)、辅助生殖技术受孕病史、胎盘早剥病史、胎盘梗死病史等。2、戒烟:妊娠期应停止吸烟。3、低分子肝素:抗凝治疗能改善胎盘功能障碍疾病(如子痫前期、FGR、死产史等)的预后,对于高危孕妇预防FGR应该具有一定疗效。4、吸氧:有研究发现吸氧可以增加胎儿体重,降低围产期病死率。5、增加饮食、补充孕激素或静脉补充营养无法治疗或预防FGR。6、对母体基础病变的对因对症处理。 FGR的处理指征 一旦确诊FGR,孕期监测就应该开始每周两次NST和羊水测定,或者生物物理评分测定。每周测定脐动脉血流,如果S/D增高,加测大脑中动脉血流和静脉导管多普勒。如果舒张末期血流消失或反向,应当住院观察。每两周超声评估胎儿生长情况。 如果舒张末期血流消失或反向,应当考虑住院观察,34周前给予皮质醇激素促进胎肺成熟。胎心监护应每8小时一次更频繁,生物物理评分应每天一次或更频繁。当下列情况出现一项或多项时应当终止妊娠:生物物理评分小于6-8,胎心监护异常,停止发育大于14天。 FGR的处理流程FGR的处理时机1、如果FGR在妊娠32周之前出现脐动脉舒张末期血流消失或反向且合并静脉导管多普勒异常,当胎儿可以存活并完成糖皮质激素治疗后,应建议终止妊娠,但必须慎重决定分娩方式。 2、如果FGR在妊娠32周之前出现生长缓慢或停滞,应当住院,行多普勒血流监测和其他产前监测。如果FGR出现生长发育停滞>2周或者产前监测出现明显异常(生物物理评分<6分、胎心监护频繁异常),可考虑终止妊娠。FGR终止妊娠时机FGR终止妊娠时机必须综合考虑FGR的病因、监测指标异常情况、孕周和当地新生儿重症监护的技术水平。妊娠32周前出现严重异常的脐动脉多普勒(定义为舒张末期血流缺如/反向)或估测胎儿体重低于第三百分位可作为诊断早发型FGR标准。需要在34周前分娩。但对于FGR来说,单次多普勒异常结果并不足以决策分娩。FGR的胎儿监测无明显异常,仅出现脐动脉舒张末期血流反向可期待至≥32周终止妊娠,仅出现脐动脉舒张末期血流消失可期待至≥34周终止妊娠,仅出现脐动脉最大峰值血流速度/舒张末期血流速度升高或MCA多普勒异常可期待至≥37周终止妊娠。期待治疗期间,需要加强胎心监护。FGR的分娩方式剖宫产:单纯的FGR并不是剖宫产的绝对指征。若FGR伴有脐动脉舒张末期血流消失或反向,须行剖宫产尽快终止妊娠。阴道分娩:FGR的孕妇自然临产后,应尽快入院,行持续胎儿电子监护。FGR若脐动脉多普勒正常,或搏动指数异常但舒张末期血流存在,仍可以考虑引产,但剖宫产率明显升高 。若FGR已足月,引产与否主要取决于分娩时的监测情况而定,而剖宫产与否也应主要根据产科指征而定。参考文献:1.第九版 妇产科学2.Obstetriciansgynecologists A C O. ACOG Practice bulletin no. 134: fetal growth restriction.[J]. Obstetrics & Gynecology, 2013, 121(5):1122.
付锦华医生的科普号 2021年02月22日
2021年02月22日 7267
7267
 0
0
 4
4
-
胎儿生长受限发病的胎盘病理基础
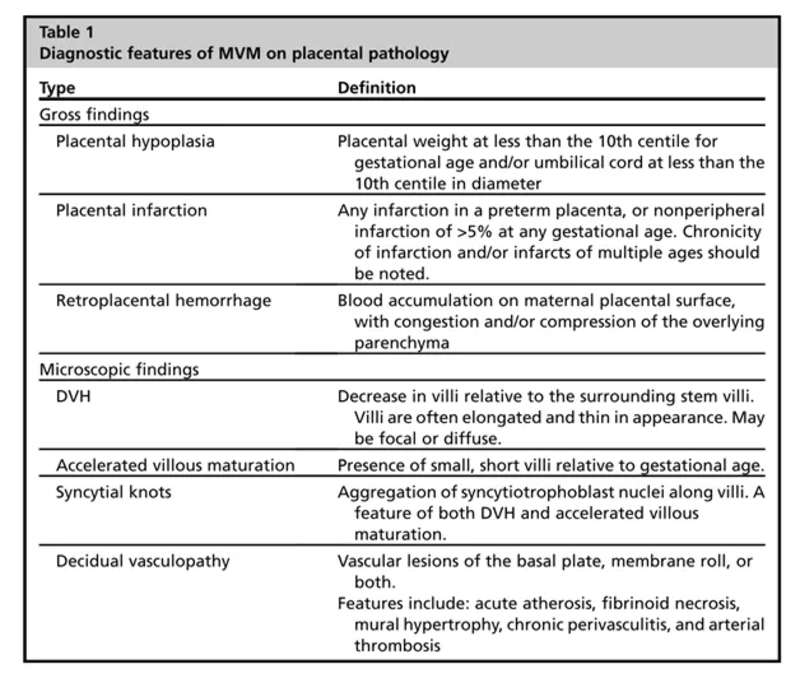
作者:罗晓芳、漆洪波 单位:重庆医科大学附属第一医院生殖医学中心、重庆医科大学附属第一医院产科 摘要: 1.胎盘灌注不足导致的慢性胎儿缺氧是FGR发病的只要原因。 2.母体血管灌注不足时可出现绒毛膜退化或子宫胎盘血管功能不全的超声表现。 3.循环中胎盘来源的血管生长因子可用于识别和管理胎盘介导的FGR; 4.产后FGR胎盘组织病理学检查对孕妇再次妊娠具有很好的指导意义。 一 胎儿生长受限的定义及其诊断标准 FGR是指胎儿大小异常,在宫内未达到其遗传的生长潜能。其普遍诊断标准为估计胎儿体重(Estimated fetal weight, EFW)小于正常同孕龄胎儿体重的第10百分位。 二 胎盘介导的FGR胎儿的病理生理改变 尸检结果显示:FGR胎儿产前死产的根本原因是窒息。长期慢性缺氧使胎儿生长速度减慢,下肢血流减少以保证脑部血氧供应,最终形成非匀称型FGR[2]。由于导致FGR的胎盘疾病类型、严重程度、疾病进展及胎儿的反应性各不相同,FGR的临床和超声表现具有显著的多样性。 三 FGR胎盘的相关病理改变 1、母体血管灌注不足(Maternal vascular malperfusion,MVM) MVM是FGR最常见的胎盘病变,其肉眼及镜下改变如表1所示[3]。母体子宫螺旋动脉纤维素样坏死、动脉管壁泡沫细胞浸润伴粥样改变、管壁肥厚、远端梗阻(图1),致使胎盘楔形梗死(图2)。 由于MVM,FGR胎盘组织可出现绒毛膜退化表现,肉眼表现为胎盘体积减小,但严重MVM时,绒毛膜退化所致锚定绒毛减少,可使绒毛间隙母血增加,胎盘增厚呈球形膨大(图3A-D)[4]。镜下表现为末梢绒毛发育不良,绒毛细长,分支减少(图3 E),合胞体结形成增多,沿绒毛干表面呈致密波浪状排列(图3 F)[5]。 MVM导致的高速血流可造成胎盘组织的缺血再灌注损伤、胎盘结构破坏以及绒毛干节灶性梗死(图2),最终导致子宫胎盘血管功能不全。同时,MVM所致的慢性绒毛膜缺氧可致胎盘绒毛结构改变,绒毛成熟过早,表现为细胞滋养细胞减少,不对称分裂增加,合胞体化下降,合胞体结形成增多(图4)[5,6]。 此外,MVM还可导致胎盘生长因子(Placental growth factor, PIGF)分泌减少,可溶性血管内皮生长因子受体-1(sFlt-1)分泌增加(图5)[7,8]。 2、大量绒毛周纤维素沉积(Massive perivillousfibrin deposition, MPVFD)、慢性组织细胞浸润型绒毛炎(Chronichistiocytic intervillositis, CHIV)、病因不明的马蹄绒毛组织炎(Villitisof unknown etiology, VUE) 研究表明:MPVFD,CHIV及VUE均与严重的FGR及不明原因死产有直接关系,且再次妊娠时复发率大于30%。MPVFD胎盘肉眼观呈僵硬的黄色(图6 A),镜下表现为绒毛间隙大量纤维素沉积(图6 B)[9]。 3、胎儿血管血栓栓塞 除MVM表现外,FGR胎盘同样存在胎儿血管病变,尤其是胎儿血管血栓形成与栓塞、远端绒毛组织缺血性梗死(图7)[10]。 四 FGR胎盘病变的产前诊断 子宫动脉多普勒可识别有子宫动脉波形改变的MVM,二维及三维超声对胎盘疾病早期检测的可靠性与准确性尚需进一步研究。磁共振在胎盘疾病产前诊断中的应用逐渐增加,通过对胎盘血流速度、供氧及耗氧情况、胎盘结构改变的综合分析可对胎盘病变做出初步诊断[11]。
 漆洪波医生的科普号
漆洪波医生的科普号 2020年12月16日
2020年12月16日 3674
3674
 0
0
 0
0
-
胎儿生长受限的原因
胎儿生长受限(FGR)的原因包括三方面:母体、胎儿、胎盘。一、母体:FGR相关的母体疾病,如妊娠期高血压疾病,妊娠合并糖尿病等。二、胎儿:1、先天结构异常:约10%的FGR伴有先天异常,20%-60%的畸形婴儿是小于胎龄儿。FGR相关的异常包括:脐膨出、腹裂、膈疝、骨骼发育不良和一些先天性心脏缺陷。 需要到有产前诊断资质的医院进行仔细的排查。2、胎儿遗传学检查:如果FGR发生在孕24周之前;估计体重<第5百分位数;对称的FGR ;有重大胎儿结构异常;没有结构异常,但存在非整倍体风险增加相关的超声软标志,如颈项皮肤皱褶增加/和手位置异常。染色体异常的风险提高,需做羊水穿刺或者脐血穿刺进行染色体核型和微阵列分析排查胎儿染色体异常。游离DNA检测(NIPT)结果阴性不能排除该检查没有涵盖,但与FGR相关的病理性染色体异常的可能。3、针对感染的诊断性检查:因母体病史、体格检查或胎儿超声表现而临床怀疑感染时,应检查母体血清是否为血清反应阳性(若为阳性,还应检查有无急性感染证据)。FGR相关的感染包括:巨细胞病毒感染、弓形虫病、风疹和水痘。当有临床指征时,也可进行羊水DNA检测来检查有无特定感染。胎儿感染的超声影像标志往往没有特异性,但包括:脑部和/或肝脏的强回声和钙化,以及积水。妊娠期疟疾也可引起FGR。4、抗磷脂综合征:是一种获得性易栓症,与FGR明确相关,需要进行排查。三、胎盘:子宫胎盘功能不全相关的FGR常为非匀称型。如果FGR病因是绒毛血管进行性闭塞相关的胎盘功能障碍,则FGR可能与母体血管(子宫动脉)和胎儿血管(脐动脉、大脑中动脉、静脉导管)多普勒波形异常有关。对于这些妊娠,评估多普勒血流并采取适当干预可以减少围生期死亡。1、脐动脉:如果30%的绒毛血管丧失功能,必然发生脐动脉阻力增加导致舒张末期血流减少,这是FGR不良结局的较弱预测指标。如果60%-70%的绒毛血管闭塞,脐动脉舒张期血流消失或逆流,胎儿预后不良。相比于舒张期血流消失,舒张期血液逆流所致新生儿结局更差。2、子宫动脉:妊娠26周后,正常妊娠子宫动脉的收缩期/舒张期(S/D)比值应该小于2.7。如果整个妊娠期间舒张末期血流没有增加,或者在收缩末期检出较小的子宫动脉切迹,则胎儿发生FGR的风险较高。胎盘功能障碍极其严重时,舒张期血流可能消失甚至逆流。这些表现非常不利,可能预示胎儿死亡,也可能提示胎儿神经系统结局异常的风险较高。3、胎儿降主动脉:胎儿降主动脉搏动指数升高可致FGR和不良结局,例如重度FGR、坏死性小肠结肠炎、异常的胎心率(fetal heart rate, FHR)模式,以及围生期死亡。4、胎儿大脑中动脉:发育正常胎儿的脑部血管阻力较低,且在整个心动周期中接受连续不断的供血。非匀称型FGR很可能由胎儿血流重新分布引起,相对不重要区域(例如皮下组织、肾脏和肝脏)供血量减少以保证脑部血供。由于既已偏低的大脑中动脉阻力甚至会进一步降低,从而增加脑血流量,所以FGR可能引起大脑中动脉舒张末期血流速度增加和S/D比值降低。5、脑胎盘比值:多普勒测定的脑胎盘血流比(cerebroplacental ratio, CPR)是大脑中动脉搏动指数(或阻力指数)除以脐动脉搏动指数(或阻力指数)。CPR较低提示胎儿血流重新分布(脑保护),预示新生儿结局不良。6、胎儿静脉多普勒检查:多普勒所示静脉异常是FGR不利的晚期循环系统表现。
郭翠梅医生的科普号 2020年05月01日
2020年05月01日 6460
6460
 0
0
 6
6
-
HCG值低是什么原因? HCG值偏高又是什么原因?
HCG的数值和怀孕有着千丝万缕的关系,那么,HCG值低就代表异常么?是什么原因造成的? HCG值偏高又是什么原因?今天就和大家聊聊HCG数值这些事。HCG值低是什么原因呢?1、计算错受孕日期:早孕时期,如果出现血HCG值偏低,可能是由于算错末次月经期。2、宫外孕:出现血HCG值偏低,隔天再次检查,如果上涨的数并非翻倍,需在45天时去医院做B超,以确定是否为宫外孕。3、胚胎发育迟缓:可能是胚胎发育迟缓引起的,需及时去医院进行保胎治疗。若胚胎本身发育没有问题,经过有效治疗后,HCG会呈现翻倍升高。HCG值偏高是什么原因呢?1、排卵推迟:错误估算了末次月经的时间,导致实际孕周和估算孕周不符。2、双胞胎或多胞胎:因为多胎妊娠的数值比单胎妊娠要高。3、葡萄胎:血HCG的数值通常高于相应孕周的正常妊娠值。如经确认为葡萄胎,则需要立即入院治疗。4、其他:在唐氏筛查的检查单上,β-HCG的中位倍数参考范围是0-2.5,如果高于该值,则对孕期母婴安全产生不利影响,比如孕妇较易患上妊高症等。有孕妇由于在孕早期注射过HCG保胎,因此有出现在做唐筛时HCG数值偏高的可能。总之,试管移植后的女性在拿到检查报告后,应咨询主治医生,不要自己胡思乱想,更不要和他人比较,一味执着的追求HCG翻倍,还是要放松心态,迎接好孕的到来。更多问题可在线咨询~
邢卫杰医生的科普号 2019年12月02日
2019年12月02日 6011
6011
 1
1
 2
2
-
为什么胎儿生长受限需要个性化治疗?

 吴龙医生的科普号
吴龙医生的科普号 2019年05月26日
2019年05月26日 1730
1730
 0
0
 37
37
-
胎儿生长受限都要剖宫产吗?

 吴龙医生的科普号
吴龙医生的科普号 2019年05月26日
2019年05月26日 1910
1910
 0
0
 38
38
-
胎儿生长受限到底什么时候让孩子出来?

 吴龙医生的科普号
吴龙医生的科普号 2019年05月26日
2019年05月26日 1591
1591
 1
1
 38
38
-
胎儿生长受限为什么每两周就得做一次超声?

 吴龙医生的科普号
吴龙医生的科普号 2019年05月26日
2019年05月26日 1439
1439
 1
1
 39
39
-
有过胎儿生长受限病史的妈妈再怀孕要不要吃药?

 吴龙医生的科普号
吴龙医生的科普号 2019年05月26日
2019年05月26日 1405
1405
 0
0
 41
41
相关科普号

付锦华医生的科普号
付锦华 主任医师
江油市第二人民医院
妇科
2.2万粉丝135.3万阅读

黄帅医生的科普号
黄帅 主治医师
重庆医科大学附属第一医院
产科
3.3万粉丝72.9万阅读

刘勇医生的科普号
刘勇 主治医师
上海市第一妇婴保健院
产前诊断中心&胎儿医学科
830粉丝1317阅读
-
 推荐热度5.0孙路明 主任医师上海市第一妇婴保健院 产前诊断中心&胎儿医学科
推荐热度5.0孙路明 主任医师上海市第一妇婴保健院 产前诊断中心&胎儿医学科产前检查 28票
异常妊娠 20票
引产 1票
擅长:1. 复杂性双胎(尤其是双胎输血综合征、选择性生长受限,双胎反向动脉灌注序列、双胎贫血多血质序列等)及三胎以上妊娠处理 及宫内治疗 2. 胎儿水肿(免疫性及非免疫性)的诊断及宫内治疗 3. 胎儿生长发育异常(生长受限和生长过度)的诊治 4. 胎儿先天性心脏病的诊断及宫内治疗(胎儿严重主动脉/肺动脉瓣狭窄及闭锁、室上性心动过速的宫内干预) 6. 胎儿神经系统及泌尿系统异常的诊断及处理 7. 胎盘血管瘤的诊治 8. 孕前产前遗传疾病的筛查及诊断 9. 患病胎儿的宫内监护和管理 -

 推荐热度4.7刘铭 主任医师上海市东方医院 妇产科
推荐热度4.7刘铭 主任医师上海市东方医院 妇产科宫颈机能不全 627票
产前检查 87票
早产 32票
擅长:早产(宫颈机能不全;高位宫颈环扎;宫颈短);双绒双胎;试管受孕;外倒转术;一胎剖二胎顺(VBAC);妊娠期高血压疾病 -
 推荐热度4.6方大俊 主任医师广州市妇女儿童医疗中心 产科
推荐热度4.6方大俊 主任医师广州市妇女儿童医疗中心 产科产前检查 35票
异常妊娠 9票
剖腹产 2票
擅长:1.多胎妊娠,特别是复杂性双胎妊娠(如双胎输血综合征TTTS、选择性胎儿生长受限sIUGR等)的诊治与孕期管理; 2.TTTS胎儿镜下胎盘吻合血管激光凝固术(国际接轨、国内领先、华南榜首),各种减胎术(射频消融减胎术、双极电凝血管凝固、激光脐带血管凝固等); 3.孕期保健,妊娠合并症及并发症(妊娠期高血压、妊娠期糖尿病、早产、胎儿生长受限、妊娠期肝内胆汁淤积综合征等)早期识别与处理; 4.无痛分娩,难产的评估准确及时,产程管理和胎儿宫内监护,异常胎心监护的识别精准; 5.腹部伤口美容缝合,各种高难度的剖宫产及产钳助产; 6.疤痕子宫阴道分娩的准确评估与管理; 7.传染性疾病(乙肝、梅毒、HIV)母婴垂直传播的阻断; 8.特殊血型(如RH阴性血型)的孕期管理。




