论文精选
发表者:孟国明 人已读
結論:本篇單盲隨機分派研究的結果建議,對於高度近視兒童,結合夜晚配戴矯正部分近視的OK片及在白天配戴矯正殘餘度數的眼鏡來達到減緩近視度數加深及控制近視的目的,是一種安全且可行的方法。因為在執行本篇研究的兩年期間,實驗組受試者眼軸的增長比對照組少了63%。
研究目的:研究結合矯正部分近視的OK及在白天配戴矯正殘餘度數的眼鏡,對於減緩高度數近視兒童的近視加深速度是否有效?
研究方法:招募8~11歲等價球面度數至少-5.75D及近視度數-5.00D以上的高度近視兒童參與試驗,並隨機將他們分配成戴OK矯正部分近視的實驗組及戴一般眼鏡的對照組。實驗組的受試者雙眼在睡前配戴欲降度數為4.00D的客製化四弧設計鏡片,並於白天配戴單光眼鏡矯正殘餘度數讓受試者在白天能看得清楚。在六個月回診時,檢查者在不知受試者被分配在哪一組的前提下,以IOLMater 6測量所有受試者每一眼的眼軸長度。本研究註冊在
www.clinicaltriial.gov,識別碼為NCT00977236
研究結果:本研究共招募52位受試者並隨機分配至實驗組及對照組,實驗組有12位、對照組有16位受試者完成本研究。配戴2年後回診時測量未點睫狀肌麻痺液的殘餘度數並和第一個月回診(OK效果穩定後)的殘餘度數比較,兩年後加深的近視度數之中位數為0.13D;於對照組在研究結束後其近視度數加深的中位數為-1.00D。實驗組的眼軸增長0.19 ± 0.21 mm;對照組的眼軸增長0.51 ± 0.32 mm。(95% confidence interval, -0.55 to -0.12; unpaired t test, p = 0.005).
結論:本項單盲隨機分派研究顯示:對於高度近視的兒童,夜晚配戴矯正部分度數的OK片,並於白天配戴矯正殘餘度數的眼鏡,也能有效減緩近視加深的速度。兩組眼軸增加的長度相差63%。
在亞洲國家,兒童近視的惡化是個很重要的議題。Fan2等人的研究顯示在香港等價球面≧-6.00D的盛行率是1.19%。低度近視(-0.50~-2.99D)及高度近視者每年加深的近視度數分別是-0.63D及-0.71D。在許多研究也顯示高近視度數者的近視加深得較快2-4。玻璃體退化、青光眼及近視性黃斑部病變皆是與高度近視相關的併發症。目前許多學者仍在研究減緩近視度數加深的方法。
研究方法:本研究是一種干預研究法,使用分層、隨機、平行組及單盲設計以調查近視兒童於睡前配戴OK並於白天配戴矯正殘餘度數單光眼鏡的實驗組與配戴單光眼鏡的對照組,於兩年後眼軸增加的長度。依年齡、性別分類受試者以最小化系統性誤差。以Excel的亂數產生器隨機分配受試者的組別,亂數分配的名單產生後,由一位非招募受試者或蒐集資料的獨立計畫成員確認分配到每一組的受試者人數是相同的。於檢查者確認受試者符合招募的條件後,這位成員才告知檢查者隨機分配的順序,然後檢查者依照隨機的分配給予受試者治療的處方。
本研究透過在當地的報紙刊登廣告及在香港理工大學的視光診所發傳單招募受試者,研究人員將口頭及書面告知符合條件的受試者及監護人研究的本質、好處及風險。本研究中關於醫學倫理的部分由香港理工大學視光學院研究委員會核准,研究的所有程序都依照2002年修訂的赫爾辛基宣言實施,並在實施研究前取得受試者及家長(法定代理人)簽署的告知同意書。
未回診、不符合試驗步驟、無法持續配戴OK片治療的受試者,皆被排除於本研究之外。本研究分別於2008年6月招募到第一位受試者及2010年1月招募到最後一位受試者,最後一次蒐集資料是在2012年的回診。本臨床試驗登錄在
www.clinicaltriial.gov,識別號為NCT00977236
受試者納入條件:表1列出本研究的受試者納入條件,只有8~11歲等價球面度數至少-5.75D及點睫狀肌麻痺液測出近視≧-5.00D的兒童才會被本研究招募。
表1:受試者納入條件
| 年齡 | 招募當天年紀在8~11歲的兒童 |
屈光不正 | 點睫狀肌麻痺液後任何一眼的等價球面度數-5.75D以上及近視度數-5.00D以上 |
視力 | 單眼最佳矯正視力0.8以上 |
眼睛健康狀況 | 無雙眼視覺問題 無可能會影響視覺或視覺發展的眼睛問題,例如:角膜受傷或眼瞼下垂 無配戴OK片的禁忌症 |
身體健康狀況 | 無可能會影響視覺或使度數惡化的全身性疾病,例如:需長期服藥的甲狀腺機能亢進或Steven Johnson。 |
其他限制 | 之前未接受過近視治療,例如:屈光手術 若被分派到實驗組,願意遵照醫囑配戴OK片,並於開始治療後每月到香港理工大學的視光診所回診直到24個月之後 願意依照規定回診 |
樣本數:為了估計本研究的樣本數,研究人員依據LORIC11的標準差將統計檢驗力定為80%以及兩組眼軸長0.3 mm(0.75D)用來發覺兩組的差異,以雙尾檢定0.05為顯著水準,計算出每組樣本數至少應有14位受試者,而考量到可能會有受試者中途退出研究,總共至少需招募40位的受試者。
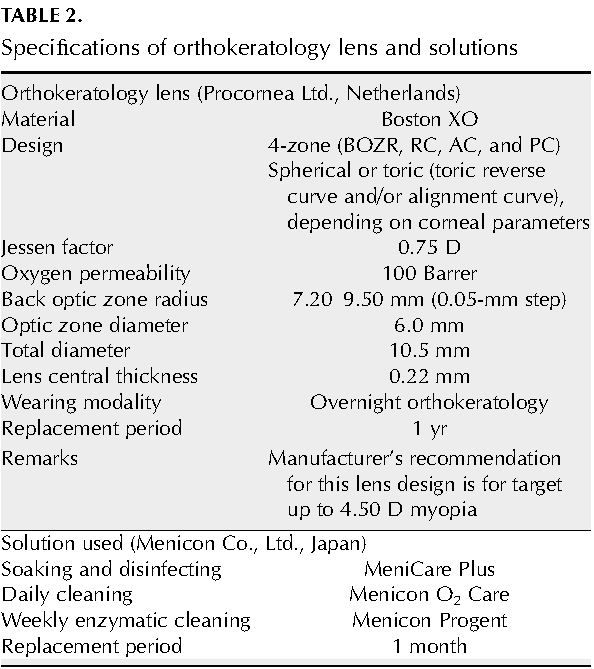
研究使用的鏡片及藥水:在實驗組每隻眼睛的鏡片參數是以製造廠的軟體決定(EyeLite, Procornea Ltd, The Netherlands),所有鏡片最初的欲降度數皆為4.00D,以降低配戴者-4.00D的近視。當OK治療的效果穩定後,即兩次連續間隔一周的回診,在近視度數及角膜曲率的改變不超過0.50D,若近視減少的度數低於3.25D,研究人員就會為受試者訂製降更高度數的鏡片,直到無更進一步的改善為止。然後受試者就配戴之前的鏡片,即讓受試者配戴最少欲降度數達到降最多度數的鏡片。
鏡片規格及使用的藥水如表2所示,本研究採用的藥水皆為日本目立康的產品:浸泡及消毒使用的是目立康五合一多功能護理液(Menicare Plus)、每日清潔鏡片使用的是Menicon O2 Care、每周去蛋白使用的是目立康去蛋白酵素液(Menicon Progent),所有的藥水在開封後一個月後更新。在每位受試者達成欲降的度數之後,研究人員會再訂一副相同參數的鏡片做為備片或在需要時當成每年定期更換的鏡片。所有的受試者皆需學會如何以手指且不依靠吸棒及父母的協助戴上及取下鏡片。在OK鏡片的矯正效果穩定後,研究人員會給所有的受試者一副在白天用來矯正殘餘度數的眼鏡。
眼鏡:在對照組,研究人員給予受試者最大正度數能達到最佳視力的單光眼鏡,而受試者被要求在醒著的時候戴著這副眼鏡;在實驗組,於白天配戴一副單光眼鏡矯正殘餘度數。
研究開始後,對照組的受試者若在之後的回診測到的近視或散光較參加研究前的近視或散光加深超過0.50D,就於該次回診時更換新眼鏡;而實驗組的受試者,若在之後的回診測到的近視或散光較配戴OK一個月效果穩定後測到的殘餘近視或散光加深超過0.50D,就於該次回診時更換新眼鏡;
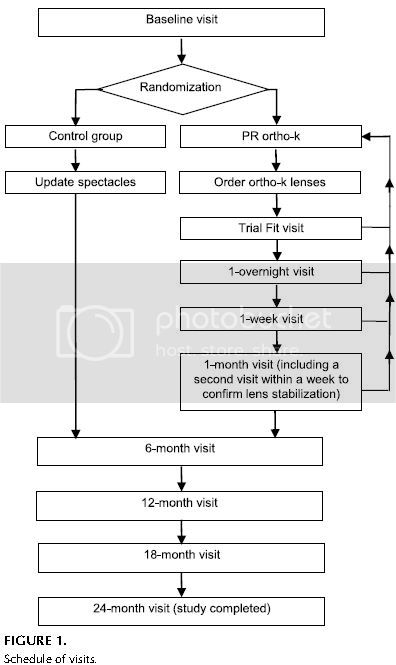
檢查行程表及過程:所有被招募來參加研究的受試者,皆需在研究開始前、開始後每六個月及滿兩年時的回診測量點及未點睫狀肌麻痺液的度數。實驗組還需於拿到鏡片後額外再回診三次,分別是戴鏡片後的第一個早上、戴鏡片後一周及戴鏡片後一個月,以評估/確認鏡片的效果,請參照圖1。研究期間並提供額外的照護諮詢服務。
在研究期間,除了測量眼軸長度外,所有的測量皆由同一檢查者實施。測量眼軸長度由一位不知受試者組別的檢查者實施。所有的測量皆於雙眼進行,但本研究只分析右眼的資料。
盲化:為了消除檢查人員對近視加深的偏見,本研究採單盲設計。這位未參與照護病人的不知情檢查者只負責測量及記錄眼軸長度。
眼科檢查:點睫狀肌麻痺液的評估包含他覺式及自覺式的驗光、眼軸長度測量及眼底檢查。這些評估在研究開始前及開始後每六個月的回診,於每次未點睫狀肌麻痺液的檢查後執行,請參照表3。
受試者於檢查前先點一滴濃度0.5%的麻醉劑(proparacaine;Alcaine; Alcon-Couvreur, Puurs, Belgium),一分鐘後再點一滴濃度1.0%的短效睫狀肌麻痺劑(tropicamide; Mydriacyl; Alcon-Couvreur),再過五分鐘後點一滴短效睫狀肌麻痺劑(cyclopentolate;Cyclogy; Alcon-Couvreur)。30分鐘後,當檢查人員確認受試者無瞳孔反應且調節幅輳小於2.00D時,就可開始執行睫狀肌麻痺後的測量。
未完待续。
本文为转载文章,如有侵权请联系作者删除。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅
发表于:2014-10-11