精选内容
-
华西医院小儿外科吉毅团队:《口服阿替洛尔治疗婴幼儿血管瘤的中国专家共识》
非选择性β受体阻滞剂普萘洛尔作为用于婴幼儿血管瘤治疗的一线药物具有较好的疗效,但其可能存在气道高反应性、低血糖以及中枢神经系统潜在影响的药物不良反应。近年来,选择性β1受体阻滞剂阿替洛尔作为普萘洛尔治疗婴幼儿血管瘤的替代药物,在临床上的应用越来越多。为了规范阿替洛尔在婴幼儿血管瘤中的应用,指导临床安全、科学、合理用药,经国内多名不同专业具有丰富婴幼儿血管瘤诊疗经验的专家共同讨论,形成阿替洛尔治疗婴幼儿血管瘤的中国专家共识,旨在为临床提供指导和参考。《口服阿替洛尔治疗婴幼儿血管瘤的中国专家共识(2023年版)》由四川大学华西医院小儿外科吉毅教授团队执笔正式在《临床小儿外科杂志》2023年第4期见刊发表,这是国内第一个针对阿替洛尔治疗婴幼儿血管瘤的专家共识,四川大学华西医院小儿外科为本共识的唯一执笔单位。婴幼儿血管瘤(infantilehemangioma,IH)是婴幼儿时期最常见的良性肿瘤,发病率达4.5%。目前有关IH危险因素的研究显示,在女性、早产儿、低出生体重儿、白色人种、多胎妊娠儿,以及母亲为高龄产妇、有孕早期出血史、前置胎盘、先兆子痫、羊膜穿刺史、绒毛膜穿刺史、有孕激素服用史的人群中,IH更为常见。大多数IH随着年龄增长,瘤体可自行消退而无需治疗。部分患者因为病变位置特殊或体积较大,可能存在毁容、器官功能障碍甚至危及生命的风险。这些高风险IH应进行转诊评估,并于4~6周龄之前尽早转诊至IH专科医师处治疗。Leaute-Labreze等于2008年报道了11例接受非选择性β受体阻滞剂普萘洛尔治疗的IH患儿,瘤体均显著消退。之后普萘洛尔迅速成为一线药物用于治疗IH。越来越多的证据表明,普萘洛尔对IH的影响可能是通过调节肾素-血管紧张素系统(renin‐angiotensinsystem,RAS)而发挥作用,也有相关研究提出,普萘洛尔可以抑制肾上腺素对β受体的作用,进而促进血管收缩,减少瘤体血流量,从而使IH加速退化。普萘洛尔已广泛应用于IH的治疗,但是普萘洛尔的β2受体阻滞作用可能导致支气管痉挛和低血糖等。此外,普萘洛尔的非选择性作用以及亲脂性,使其能够穿过血脑屏障,可能对中枢神经系统有潜在影响。因此,普萘洛尔可能导致的潜在不良反应也引起了学者们对选择性β1受体阻滞剂阿替洛尔的关注。2015年,欧洲婴幼儿血管瘤专家组制定的专家共识中指出,初步研究表明亲水性β1受体阻滞剂阿替洛尔对IH的疗效与普萘洛尔一致,由于其亲水性使得发生中枢神经系统副作用的可能性较小,因此有望成为普萘洛尔的合理替代品。2019年,美国儿科协会(AmericanAcademyofPediatrics,AAP)制定的IH临床管理实践指南中同样也提到阿替洛尔与普萘洛尔治疗IH无明显疗效差异,但是尚缺乏大量高质量随机对照试验来验证。目前国内尚缺乏阿替洛尔治疗IH相关共识指导临床用药,但临床上也确实存在普萘洛尔治疗不适宜而需要阿替洛尔替代治疗的情况;在医师取得患者明确知情同意后,可考虑采用阿替洛尔进行治疗。为了规范阿替洛尔在IH中的应用,指导临床合理、科学、安全用药,本共识按照Delphi分级系统标准(表1),在万方医学网、中国知网、维普数据库、PubMed、GoogleScholar、Embase、TheCochraneLibrary和Scopus数据库上对IH相关文献进行系统检索,检索词包括:infantilehemangioma、propranolol、atenolol、婴幼儿血管瘤、普萘洛尔、阿替洛尔。总结相关文献结论,并经国内多名不同专业具有丰富IH诊疗经验的专家共同讨论,形成阿替洛尔治疗IH的中国专家共识,旨在为临床提供指导和参考。 一、适应证与禁忌证(一)适应证IH通常在婴儿1~3月龄时快速增长,且绝大多数于5月龄时完成增殖。AAP曾经提出对于评估为高危IH的婴儿应及时治疗,最佳开始时间为1月龄。推荐适应证包括对生命或器官功能造成威胁的高风险病变,如气道阻塞、视力障碍、肝脏受累、甲状腺功能减退、唇部或会阴部病变导致溃疡或永久性畸形、面部病变导致瘢痕或心理影响等(表2)。 阿替洛尔的β2受体阻滞作用微弱,理论上,患儿发生支气管痉挛的风险较低,可以用于部分具有气道高反应性的患儿。此外,阿替洛尔是一种亲水性疏脂大分子,其通过血脑屏障的能力有限,因此发生中枢神经系统副作用的可能性小。研究表明,因接受普萘洛尔治疗而出现睡眠障碍的IH患儿对阿替洛尔有良好的反应,且大多数患儿睡眠障碍得到显著缓解。(二)禁忌证1.患严重心脏疾病,包括窦性心动过缓、II~III度心脏传导阻滞、病态窦房结综合征、心源性休克及明显心力衰竭。2.对β受体阻滞剂类药物及其成分过敏者。推荐意见1:对于确诊为高风险IH的患儿应尽早转诊至血管瘤专科,予口服药物干预治疗(IA)。若评估患儿具有气道高反应性或口服普萘洛尔后出现明显睡眠障碍、易烦躁等中枢神经系统症状,推荐首选阿替洛尔治疗。二、治疗前评估治疗前须全面了解患儿病史和临床检查情况,包括性别、胎龄、IH家族史、心血管系统疾病史、早产史、出生时体重、生长发育史、基线心率以及血压。阿替洛尔不作用于胰腺β2受体,因此不会干扰糖异生、糖原分解和脂肪分解的调节过程,可降低低血糖的发生风险。由于阿替洛尔对血糖水平影响较小,基线血糖水平可不作为必须的评估内容。心电图筛查尤其适用于临床检查发现心动过缓(定义:清醒状态下,新生儿心率<120次/分,1岁以内婴儿心率<110次/分,3岁以下幼儿心率<100次/分,7岁以下儿童心率<80次/分,14岁以下儿童心率<70次/分)、低血压、有先天性心脏异常或心律失常既往史或家族史,以及听诊发现心律失常的患者。 建议初次就诊时收集IH基线资料,包括第一次发现IH的时间及就诊前瘤体外观、颜色、大小变化。对浅表型IH可采用软尺(单位:cm)垂直测量瘤体最大直径,混合型IH和深部型IH则采用超声测量瘤体最大直径(单位:cm),取单个IH病灶最大直径作为最终测定值,以此作为观察治疗反应及停药的依据。除非有临床指征,大多数IH患儿无需将以下特殊检查列为常规检查。对于疑似气道IH(如面部病变呈“胡须状”分布)者,应考虑行喉镜检查。由于PHACE综合征和LUMBAR综合征的风险增加,对于头颈部节段性IH应考虑行超声心动图、头部核磁共振成像(MRI)或头部核磁共振血管造影检查。对于腰骶部节段性IH应行腰骶部及脊椎MRI检查。超声心动图和甲状腺功能检查可考虑用于IH较大(直径≥5cm)者,此类患者可能会发生心功能及结构异常或甲状腺功能减退。推荐意见2:推荐对于IH患儿常规采取基线心电图筛查以及心血管系统监测随访(IA)。存在相关结构异常(如PHACE综合征或LUMBAR综合征)可能时,应行MRA或MRI检查(IB)。三、用药与监测(一)用药剂量与方法阿替洛尔为片剂(目前尚无液体制剂),通常规格为每片12.5mg或25mg。服药时,可将药片磨成粉末状,溶解于水或奶中。根据患儿体重,取相应比例剂量,一次性经口喂入。阿替洛尔和普萘洛尔的药代动力学和代谢特性存在差异,普萘洛尔半衰期为3~6h,而阿替洛尔半衰期为6~9h[25]。二者半衰期较长,可每日给药1次,阿替洛尔给药间隔时间可更长,有利于提高患儿及家长的依从性。大多数没有合并症的患儿可在门诊进行治疗,服药1周后门诊随访,如服药后无明显心血管或其他不良反应,则自第2周开始增加药物剂量。不同人种对阿替洛尔的敏感度不同,亚洲人对于β受体阻滞剂的敏感度更高。因此本共识不推荐欧美文献报道3.0mg▪kg-1▪d-1的极限剂量。但对于危及生命的IH、有潜在心血管系统合并症或年龄较小的IH患儿(包括体重低于2.5kg、早产或小于4周校正胎龄者),推荐在住院监测的情况下口服药物,并适当减少起始剂量。若患儿服药时吐出部分药物,则按照吐出量补服相应剂量药物。阿替洛尔用药期间应遵医嘱严格、规律服药,除非出现严重心血管或消化系统疾病以及其他危及生命的并发症,否则不应随意减量或突然停药,防止撤药反应及瘤体反弹风险。患儿服药期间可常规接种疫苗。推荐意见3:阿替洛尔初始治疗剂量为0.5mg▪kg-1▪d-1,如服药1周后无不良反应,则增至维持治疗剂量1.0mg▪kg-1▪d-1,一次口服(IB)。若治疗效果不佳,维持剂量可增至2.0mg▪kg-1▪d-1(IIID)。(二)用药监测门诊治疗患者建议定期进行临床监测,推荐于治疗第1、4、12、24、36、48周进行随访,随访内容包括服药后面色、血压和心率变化;如出现异常,及时停药。出现高热(体温>38.5℃)、严重腹泻或严重肺炎时,需暂时停药观察,待症状消失后再服用药物。由于IH早期快速增殖的生长特征,在发生永久性皮肤变化之前,应予尽早治疗。阿替洛尔治疗的早期,即可观察到瘤体快速的消退, 推荐持续治疗时间至少6个月,可根据病情延长到12个月或更长时间,直至观察到瘤体完全消退或接近于完全消退。过早停药可能导致瘤体反弹生长。阿替洛尔治疗IH的有效率可达90%以上,大多数早期即开始治疗的患儿至1岁时,可观察到瘤体颜色明显变淡、萎缩变软,部分可能遗留毛细血管扩张或纤维脂肪组织沉积。女性患儿应适当延长治疗时间,其瘤体消退一般较男性患儿慢。研究表明,普萘洛尔和阿替洛尔治疗IH的反应率和总体疗效相似。Ji等的一项多中心随机对照临床试验显示,在初始治疗反应、生活质量评分、溃疡完全愈合时间或瘤体反弹率方面,普萘洛尔组和阿替洛尔组之间无显著差异,治疗6个月后,普萘洛尔组和阿替洛尔组的总体缓解率分别为93.7%和92.5%。治疗过程中,对于瘤体完全消退或IH增殖期结束的患儿,可考虑停药。为防止撤药反应(瘤体反弹),不推荐骤然停药,应于治疗最后1个月,根据临床反应和瘤体情况,逐渐减少口服剂量,先减至原剂量的3/4,持续1周;如果没有反弹,则在接下来的3周内将剂量减至原剂量的1/2、1/4、1/8,每次减量用药时间持续1周有研究显示,阿替洛尔停药后反弹率为7.5%。因此停药后应继续随访观察1~3个月;若随访过程中出现反弹生长,则按照原剂量1.0mg▪kg-1▪d-1继续口服。推荐意见4:阿替洛尔治疗IH的疗效与普萘洛尔无明显差异(IB),根据IH的生长特征,阿替洛尔治疗持续时间推荐6~12个月(IB),大部分患儿1岁以后瘤体处于消退期,此时可结合瘤体具体情况缓慢停药。四、安全性及不良反应目前观察到阿替洛尔的不良反应发生率低于普萘洛尔,特别是发生低血糖及支气管痉挛的风险明显低于普萘洛尔[27,29-33]。一项队列研究发现,口服阿替洛尔剂量高达3.0mg▪kg-1▪d-1的患儿,无一例发生低血糖;而口服普萘洛尔平均剂量为2.0mg▪kg-1▪d-1的患儿中,约7%发生低血糖。一项评估阿替洛尔治疗133例增殖性IH疗效的临床队列研究中,研究人员未观察到服用药物后支气管痉挛的不良反应。口服阿替洛尔治疗IH最常见的不良反应是轻微胃肠道症状,包括腹泻、便秘、呕吐、食欲下降等。既往研究中,仅有1例患儿在治疗过程中因出现出血性肠炎而停止治疗。其他不良反应包括支气管/细支气管炎、病毒性上呼吸道感染等呼吸系统症状,躁动、嗜睡、睡眠障碍等中枢神经系统症状,以及低血压、心动过缓、四肢发凉等循环系统症状。尽管阿替洛尔具有亲水性,但仍有一些研究发现服用阿替洛尔治疗IH的患者出现短暂睡眠障碍、嗜睡或躁动,提示阿替洛尔可能具有一定的穿过血脑屏障能力,从而对中枢神经系统产生一定影响。推荐意见5:阿替洛尔发生支气管高反应性和烦躁不安、睡眠障碍等不良反应比率低于普萘洛尔(IB),对于应用普萘洛尔诱发气道高反应或睡眠障碍而导致治疗失败的患者,推荐予阿替洛尔替代治疗(IB)。阿替洛尔作为一种亲水性选择性β1受体阻滞剂,可以减轻与普萘洛尔相关的治疗不耐受和更严重的副作用。对于不能耐受普萘洛尔的患者,阿替洛尔是同样有效的替代品。但阿替洛尔治疗IH的最佳剂量、治疗持续时间、停止治疗时逐渐减量的必要性、反弹生长的发生率,以及其与普萘洛尔相比的副作用等,还需大样本随机对照试验予以验证。此外,阿替洛尔片剂对于婴儿存在服药不便的问题,需要相关研究开发新型剂型,以造福众多IH患儿。
 吉毅医生的科普号
吉毅医生的科普号 2023年05月05日
2023年05月05日 666
666
 1
1
 8
8
-
11、严重婴幼儿血管瘤的更佳选择
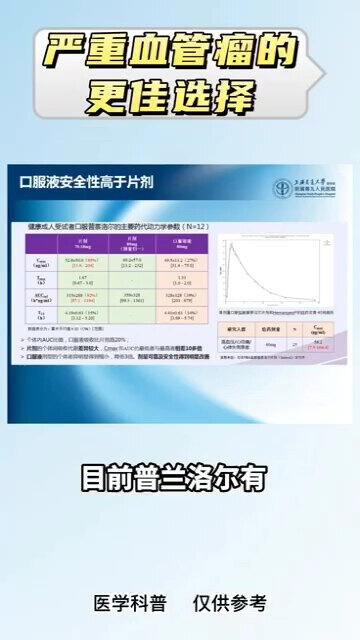
 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 73
73
 0
0
 0
0
-
10、严重婴幼儿血管瘤的治疗策略

 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 49
49
 0
0
 0
0
-
9、一般婴幼儿血管瘤治疗策略

 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 61
61
 0
0
 0
0
-
8、婴幼儿血管瘤治疗原则

 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 49
49
 0
0
 0
0
-
7、婴幼儿血管瘤的命名与分型

 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 37
37
 0
0
 0
0
-
3、婴幼儿血管瘤的特点

 常雷医生的科普号
常雷医生的科普号 2023年05月01日
2023年05月01日 56
56
 0
0
 0
0
-
一例血管瘤治愈过程---讲述婴幼儿血管瘤的精彩一生
血管瘤是儿童最常见的血管性先天性良性肿瘤,由胚胎期间成血管细胞增生而形成,可发生在身体任何部位,一般出生时或者生后1-4周,中位年龄2周,开始可能是浅红斑片,逐渐红突出皮肤表面,深部血管瘤通常2-3月被发现,呈皮下青色。血管瘤有其独特的发展史如下:以一个病例详解以上过程患儿,女,3月余,生后发现背部红斑,平于皮面,未治疗,后逐渐增大,明显突出皮肤表面,遂前来就诊。病例特点早产,增长速度快,瘤体表面张力大,破溃可能性高,家长焦虑。此例瘤体比较厚,血流丰富,表面张力大,不适宜激光或单纯外敷等治疗。治疗给予硬化剂注射治疗+口服普萘洛尔总结:血管瘤有自然发展过程,经干预后可加速进程,由增生期转为消退期;早产血管瘤增殖快,破溃风险高,早期干预预防并发症;选择合适的治疗方式,事半功倍;普萘洛尔联合硬化治疗血管瘤可促进瘤体消退,安全有效,不留瘢痕;给患儿治疗的过程及时关注家长心理状态,有效沟通很关键。
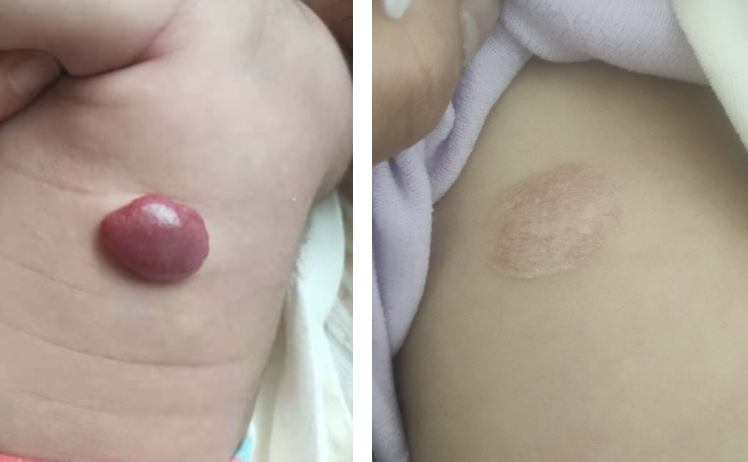 王长凤医生的科普号
王长凤医生的科普号 2023年04月05日
2023年04月05日 537
537
 0
0
 2
2
-
婴幼儿血管瘤科普
1什么是婴幼儿血管瘤?宝宝生下来或出生后不久身上出现“红色胎记”,且会快速增大增厚,边界比较清晰,表面光滑,呈“草莓状”,这是常见的婴幼儿血管瘤。血管瘤在宝宝1岁之前会快速增长,其中增长最快是在出生后6个月之内,大小可达最终面积的80%,之后增长变缓,1岁以后血管瘤逐渐停止生长。2.血管瘤常见吗?血管瘤是婴儿常见的良性肿瘤,发生率约4-10%,通常女孩多见,约为男孩的3~5倍,早产低体重儿发生率高达25%,同时双胞胎发生率也较高。3.什么原因导致血管瘤?虽然发生血管瘤的婴儿中有10%有家族史,但它并不是一种遗传病。目前发生原因不明确,有研究认为可能与胎儿体内基因突变有关系。4.血管瘤好发于哪些部位?约60%的血管瘤发生在头颈部,约25%发生在躯干,约15%发生在四肢。绝大多数血管瘤都是发生在单个部位的,少数可多个部位发生。虽然多数的血管瘤发生在体表,但少部分可发生在肝脏、胃肠道,甚至大脑。5.血管瘤需要治疗吗?虽然婴幼儿血管瘤一部分可以自然消退,但消退不代表完全消失,婴儿早期血管瘤处于快速增长期,生长迅速,巨大瘤体常破溃出血合并感染,经久不愈,或形成明显疤痕,毁损容貌,甚至危及生命,给患儿带来巨大痛苦。因此,应抓住治疗的“黄金时期”,早期及时准确的干预以延缓进展、促进消退,延迟治疗则可能对患儿心理或其他功能造成影响,增加治疗难度,延长治疗周期。
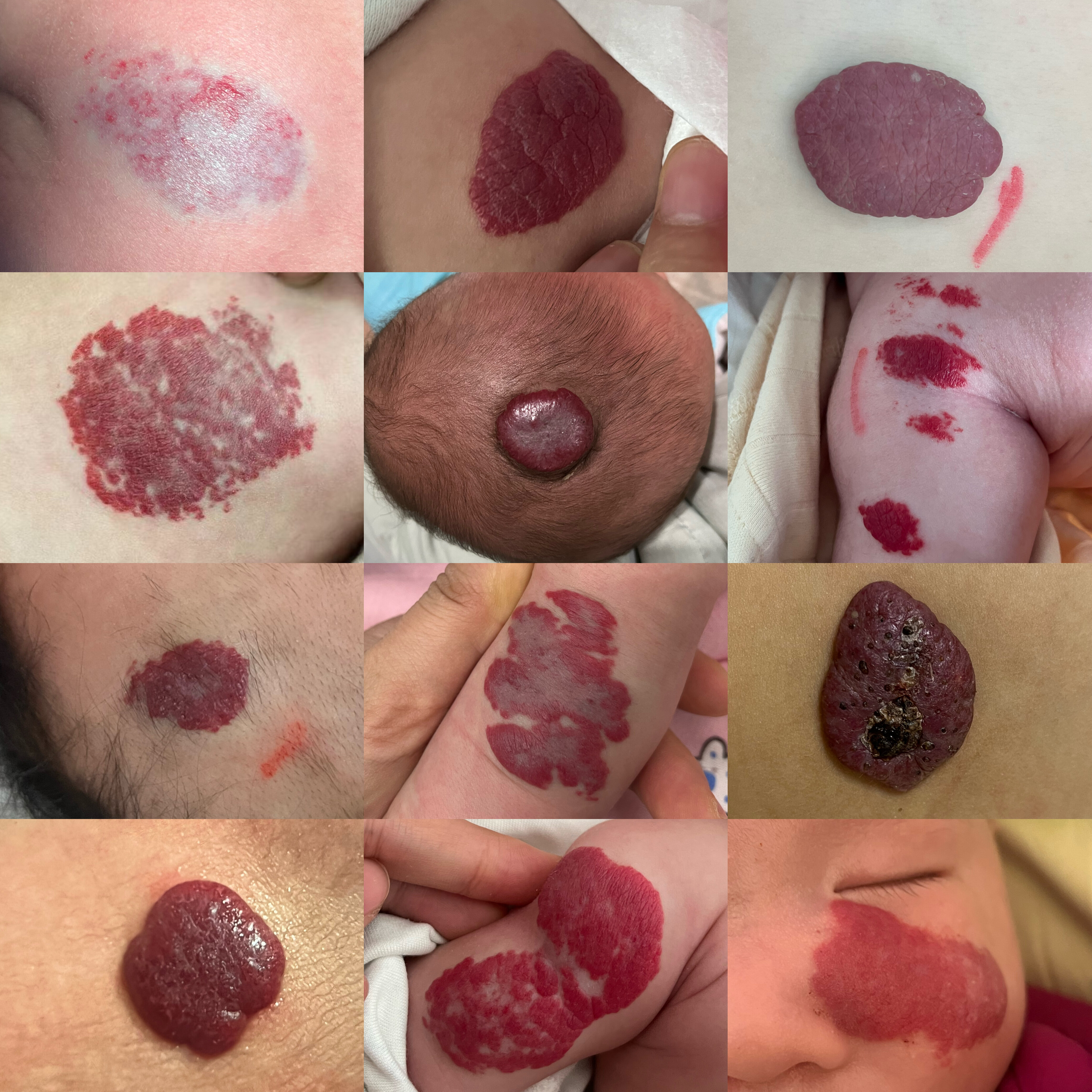 皮梦奇医生的科普号
皮梦奇医生的科普号 2023年03月02日
2023年03月02日 123
123
 0
0
 2
2
-
2:1液体敷料外敷治疗血管瘤,提高浓度,效果更佳!
血管瘤是儿童最常见的血源性良性肿瘤,治疗血管瘤的方法有很多种,其中外敷“眼药水”是被家长熟知的治疗方式,这里提到的“眼药水”是一种β受体阻滞剂,如:噻吗洛尔等,主要用于瘤体比较薄的血管瘤,可以抑制血管瘤的增生,让血管瘤颜色逐渐退去光泽、逐渐萎缩,促进血管组织消退,疗效显著明显。虽然疗效显著,但是操作复杂。需要将眼药水浸湿纱布或者棉球,用医用胶带或保鲜膜固定外敷在瘤体部位,每天外敷4-5次,这种敷药方法存在使用不方便的问题,外敷后药物容易蒸发,剂量不容易掌握又造成浪费,有些宝宝对医用胶带过敏,长期使用会致皮肤干燥、脱皮、湿疹,甚至破溃、感染。很多宝宝的血管瘤位置特殊,如处于面部、眼睑、耳等部位,颈部、腋窝、腹股沟等皮肤褶皱以及手、关节活动量大的部位,尤其是到了宝宝活泼好动的年龄,这对很多家长也是个不小的挑战。山东大学附属儿童医院血管瘤科&介入血管外科引入新的液体敷料,它是一种新型的皮肤药物载体,可以将药物有效成分带入血管瘤内,且每次可混合2瓶“眼药水”,提高了药物浓度,使疗效更显著!作用于血管瘤本身的同时,它具有保护皮肤屏障的作用,减少皮肤干燥、脱皮的可能。每次将它与“眼药水”按比例混合(1瓶敷料配2瓶眼药水),涂抹在血管瘤表面,厚度约1mm,每天4-6次,避免医用胶带、保鲜膜对宝宝皮肤的刺激损伤,也大大减轻家长的负担。血管瘤外敷具体使用步骤:

 2023年02月21日
2023年02月21日 114
114
 0
0
 0
0
皮肤血管瘤相关科普号

高琳医生的科普号
高琳 副主任医师
西京医院
皮肤科
8878粉丝49.8万阅读

范新东医生的科普号
范新东 主任医师
上海交通大学医学院附属第九人民医院
口腔颌面-头颈肿瘤科
1万粉丝16.8万阅读

陈辉医生的科普号
陈辉 副主任医师
上海交通大学医学院附属第九人民医院
整复外科
1万粉丝74.7万阅读
-

 推荐热度5.0郭磊 主任医师济南市儿童医院 血管瘤与介入血管外科
推荐热度5.0郭磊 主任医师济南市儿童医院 血管瘤与介入血管外科血管瘤 679票
淋巴管瘤 57票
鲜红斑痣 8票
擅长:1.儿童血管瘤的综合无创治疗(外敷、口服、注射、介入、激光、消融、微创手术等九种无痕治疗方式)。 2.淋巴管瘤(淋巴管畸形)、静脉畸形、动静脉畸形及肿瘤的不开刀微创介入治疗。 2.K-T综合征、K-M综合征、儿童肝血管瘤、视网膜母细胞瘤、肝母细胞瘤、肝癌、肾母细胞瘤、神经母细胞瘤、横纹肌肉瘤的介入治疗、儿童食道狭窄的球囊扩张和支架置入治疗及血管性疾病,如布-加氏综合症、急慢性动/静脉血栓栓塞、血管狭窄、肾血管性高血压、血管破裂出血的诊断与微创精准介入治疗。 -

 推荐热度4.7李海波 主任医师广州市妇女儿童医疗中心 介入血管瘤科
推荐热度4.7李海波 主任医师广州市妇女儿童医疗中心 介入血管瘤科血管瘤 244票
淋巴管瘤 26票
静脉曲张 6票
擅长:1、儿童脉管疾病:血管瘤、淋巴管瘤(畸形)、静脉畸形、动静脉畸形等 2、儿童恶性肿瘤:肝母细胞瘤、肾母细胞瘤及视网膜母细胞瘤等。 3、对儿童良性食道狭窄的球囊扩张和支架置入治疗也有一定的研究。 特色:婴幼儿血管瘤的介入治疗、新生儿巨大淋巴管畸形治疗、复杂静脉畸形消融治疗、动静脉畸形介入治疗 -
 推荐热度4.5申刚 主任医师首都儿科研究所附属儿童医院 介入血管瘤科
推荐热度4.5申刚 主任医师首都儿科研究所附属儿童医院 介入血管瘤科血管瘤 160票
淋巴管瘤 38票
肾动脉狭窄 4票
擅长:1、血管瘤、血管畸形,淋巴管瘤,淋巴管畸形的微创介入治疗(儿童成人均可)。 2、KT综合症,PW综合症综合治疗 3、视网膜母细胞瘤的综合治疗(化疗,介入治疗) 4、肝母细胞瘤、肝血管瘤、儿童肿瘤的介入治疗 5、儿童血管性疾病,如肾血管性高血压、布-加氏综合症、急慢性动/静脉血栓栓塞、血管狭窄、动脉炎。 6、儿童脑血管,脊髓血管疾病的诊断与介入治疗。婴幼儿脑血管造影。 7、妇科疾病(子宫肌瘤,子宫腺肌病、)的介入治疗,选择性输卵管造影及输卵管介入再通术(不孕症) 尤其擅长儿童,低龄患者的介入微创治疗




