-
 刘翠娥主任医师 北京佑安医院 皮肤性病科 春夏季节,面部红斑患者比较多,很多人会问,为什么会起红斑呢?面部红斑多见于以下几种疾病:1.皮炎湿疹:可见红斑丘疹等多种皮疹,有的可伴有渗液、皮肤肥厚等皮损,可伴有其它部位皮损,多有瘙痒感。2. 化妆品皮炎:与所用化妆品相关,患者一般可以自己找到明确的病因,那就是某一种化妆品。3. 激素依赖性皮炎:长期外用某种激素药膏后出现面部红斑烧灼等感觉,有时激素药膏的使用是隐匿性的,例如外用某某自配药膏,成分并不明确,有时间断外用激素药膏也可引起4. 敏感皮肤:此类患者由于某种原因如长期进行角质剥脱、长期用某种化妆品等,引起皮肤红斑、不耐冷热、遇冷热均会加重,有时会伴有烧灼感、红血丝等。5. 多形性红斑:红斑中央颜色较浅,周边色红,形似猫眼,原因复杂,药物、过敏等可能引起本病。6.脂溢性皮炎:红斑上油腻性鳞屑或结痂,面部头皮多见。7.玫瑰痤疮:必备条件:面颊或口周或鼻部无明显诱因出现阵发性潮红,且潮红明显受温度、情绪及紫外线等因素影响,或出现持久性红斑。8.药疹:有用药史,其他部位皮肤也有受累,伴有瘙痒。9.红斑狼疮:蝶影红斑或盘状红斑,光敏感,口腔溃疡,伴有其他症状。......面部红斑有可能是以上这些疾病哦,所以还请及时到医院就诊。2019年05月20日
刘翠娥主任医师 北京佑安医院 皮肤性病科 春夏季节,面部红斑患者比较多,很多人会问,为什么会起红斑呢?面部红斑多见于以下几种疾病:1.皮炎湿疹:可见红斑丘疹等多种皮疹,有的可伴有渗液、皮肤肥厚等皮损,可伴有其它部位皮损,多有瘙痒感。2. 化妆品皮炎:与所用化妆品相关,患者一般可以自己找到明确的病因,那就是某一种化妆品。3. 激素依赖性皮炎:长期外用某种激素药膏后出现面部红斑烧灼等感觉,有时激素药膏的使用是隐匿性的,例如外用某某自配药膏,成分并不明确,有时间断外用激素药膏也可引起4. 敏感皮肤:此类患者由于某种原因如长期进行角质剥脱、长期用某种化妆品等,引起皮肤红斑、不耐冷热、遇冷热均会加重,有时会伴有烧灼感、红血丝等。5. 多形性红斑:红斑中央颜色较浅,周边色红,形似猫眼,原因复杂,药物、过敏等可能引起本病。6.脂溢性皮炎:红斑上油腻性鳞屑或结痂,面部头皮多见。7.玫瑰痤疮:必备条件:面颊或口周或鼻部无明显诱因出现阵发性潮红,且潮红明显受温度、情绪及紫外线等因素影响,或出现持久性红斑。8.药疹:有用药史,其他部位皮肤也有受累,伴有瘙痒。9.红斑狼疮:蝶影红斑或盘状红斑,光敏感,口腔溃疡,伴有其他症状。......面部红斑有可能是以上这些疾病哦,所以还请及时到医院就诊。2019年05月20日 8761
8761
 4
4
 7
7
-
2019年02月19日
 3718
3718
 0
0
 0
0
-
 杨骥主任医师 上海中山医院 皮肤科 红斑狼疮是临床上常见自身免疫性疾病,面部皮疹如蝶形红斑是常见皮疹表现。大部分人只关注面部皮疹,但手部皮疹对狼疮诊断,鉴别诊断和预后判断意义重大。 (1)甲周红斑,狼疮患者常有甲周红斑,甚者可以有坏死。 (2)甲皱血管异常,狼疮患者常见甲皱血管炎,皮肤镜下可见血管襻增多,出血点,并常伴甲小皮增生。 (3)指跖腹红斑,手指和足趾腹可见红斑,淤斑,坏死或结痂。 (4)掌红斑,一般常见与大一鱼际,表现为红斑,淤斑,甚者坏死,糜烂和结痂 (5)指背红斑,一般见于指间关节远端和近端,可表现为红斑,淤斑,可伴有丘疹,坏死等。 (6)多形红斑,又称冻疮样皮疹,为水肿性红斑,中央水疱坏死,表现为靶形外观 (7)环形红斑,初发水肿性红斑,逐渐扩大为环状或半环状 (8)盘状损害,初发斑丘疹,粘着鳞屑,后期扩大为盘状。可有色素沉着和色素减退,萎缩或肥厚性增生。 (8)其他,可有银屑病样斑丘疹,扁平苔藓样皮疹,雷诺现象,手肿胀等并发症样改变。 本文系杨骥医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。2018年01月12日
杨骥主任医师 上海中山医院 皮肤科 红斑狼疮是临床上常见自身免疫性疾病,面部皮疹如蝶形红斑是常见皮疹表现。大部分人只关注面部皮疹,但手部皮疹对狼疮诊断,鉴别诊断和预后判断意义重大。 (1)甲周红斑,狼疮患者常有甲周红斑,甚者可以有坏死。 (2)甲皱血管异常,狼疮患者常见甲皱血管炎,皮肤镜下可见血管襻增多,出血点,并常伴甲小皮增生。 (3)指跖腹红斑,手指和足趾腹可见红斑,淤斑,坏死或结痂。 (4)掌红斑,一般常见与大一鱼际,表现为红斑,淤斑,甚者坏死,糜烂和结痂 (5)指背红斑,一般见于指间关节远端和近端,可表现为红斑,淤斑,可伴有丘疹,坏死等。 (6)多形红斑,又称冻疮样皮疹,为水肿性红斑,中央水疱坏死,表现为靶形外观 (7)环形红斑,初发水肿性红斑,逐渐扩大为环状或半环状 (8)盘状损害,初发斑丘疹,粘着鳞屑,后期扩大为盘状。可有色素沉着和色素减退,萎缩或肥厚性增生。 (8)其他,可有银屑病样斑丘疹,扁平苔藓样皮疹,雷诺现象,手肿胀等并发症样改变。 本文系杨骥医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。2018年01月12日 14017
14017
 0
0
 1
1
-
 权哲副主任医师 上海市同仁医院 皮肤科 1.红斑狼疮是一种自身免疫性疾病,临床上有多种表现,可累及全身任何脏器。红斑狼疮是一个病谱性疾病。2.系统性红斑狼疮早期表现多样: 全身症状:乏力、体重减轻、发热等。 关节、肌肉和骨骼表现:关节痛、肿胀是临床上最常见的症状。肌痛是常有的主诉。 皮肤黏膜表现:80%~90%的系统性红斑狼疮患者有皮疹,表现多形性:面部蝶形红斑、慢性盘状狼疮皮损、眶周水肿带紫红色和毛细血管扩张、手足部渗出性水肿性红斑或多形性冻疮样皮疹(如上图所示)、血管炎皮损、紫癜、网状青斑、慢性荨麻疹、雷诺现象、光感性皮损、脱发、狼疮发、粘膜损害(眼结膜炎、口腔溃疡、唇部瘀点、糜烂等)、 肾脏损害:可以引起狼疮性肾病。 心血管系统表现:可引起心包炎、心包积液、心肌炎也常见。 呼吸系统表现:肺部与胸膜可受累。 消化系统表现:引起胃肠道血管发生血管炎和栓塞,可引起胰腺炎。 中枢神经系统表现:是红斑狼疮病情严重的一种表现, 其他合并症:红斑狼疮可与其他自身免疫性疾病合并,如干燥综合征、原发性胆汁性肝硬化、白塞病等。2014年05月10日
权哲副主任医师 上海市同仁医院 皮肤科 1.红斑狼疮是一种自身免疫性疾病,临床上有多种表现,可累及全身任何脏器。红斑狼疮是一个病谱性疾病。2.系统性红斑狼疮早期表现多样: 全身症状:乏力、体重减轻、发热等。 关节、肌肉和骨骼表现:关节痛、肿胀是临床上最常见的症状。肌痛是常有的主诉。 皮肤黏膜表现:80%~90%的系统性红斑狼疮患者有皮疹,表现多形性:面部蝶形红斑、慢性盘状狼疮皮损、眶周水肿带紫红色和毛细血管扩张、手足部渗出性水肿性红斑或多形性冻疮样皮疹(如上图所示)、血管炎皮损、紫癜、网状青斑、慢性荨麻疹、雷诺现象、光感性皮损、脱发、狼疮发、粘膜损害(眼结膜炎、口腔溃疡、唇部瘀点、糜烂等)、 肾脏损害:可以引起狼疮性肾病。 心血管系统表现:可引起心包炎、心包积液、心肌炎也常见。 呼吸系统表现:肺部与胸膜可受累。 消化系统表现:引起胃肠道血管发生血管炎和栓塞,可引起胰腺炎。 中枢神经系统表现:是红斑狼疮病情严重的一种表现, 其他合并症:红斑狼疮可与其他自身免疫性疾病合并,如干燥综合征、原发性胆汁性肝硬化、白塞病等。2014年05月10日 14202
14202
 3
3
 2
2
-
 徐东主任医师 北京协和医院 风湿免疫科 活动期系统性红斑狼疮在经过激素等治疗后,病情通常趋于缓解,转入稳定器(缓解期)。因为至今无根的办法,所以在某些诱因,如感染、妊娠、手术、劳累、停药等因素影响下,疾病即从稳定期转为活动期。从临床方面看,处于缓解期的病人,如果出现下列症状和检查的异常,则要考虑疾病复发。1.原因不明发热。即发热不能以感冒、咽部、肺部、泌尿系感染等解释,也并非其他疾病所致;2.新鲜的皮疹再现或伴有指(趾)端或其他部位的血管样皮疹;3.关节肿痛再次发生;4.脱发明显;5.口、鼻新鲜溃疡;6.出现胸水或心包积液7.蛋白尿增多;8.白细胞或血小板减少或贫血明显;9.出现神经系统症状,如头痛、呕吐、抽搐;10.抗双链DNA抗体滴度增高;11.血沉增快,为50毫升/小时以上FF1B12.补体下降,尤其C3下降。结合病史及详细体格检查,一般不难做出疾病复发的判断。补体C3和抗双链DNA抗体常常是系统性红斑狼疮活动的实验室指标。因此,为及时发现病情变化,发热的病人应及时到医院检查。医生要求病人定期查血,目的就是为了及早发现病情变化。复发的原因有的是清楚的,如突然停用或快速减激素,或过度疲劳等。有位农民病人,每年夏收或秋收后均有狼疮病的复发,是因为强烈的阳光照晒所致。也有的在妊娠期间或产后复发。也有复发的原因并不清楚。需要指出,疾病的复发与否,必须排除其他疾病,并且千万不能简单的把抗核抗体阳性或抗核抗体滴度不下降视为复发,因为抗核抗体与疾病活动不一定平行。也不能简单的认为头疼、呕吐是狼疮复发、加重或合并了脑病。一位患病多年的病人,不遵医嘱自行调整激素,只要有些不适就加上几片激素,在连续几年长期服用激素和免疫抑制剂后,免疫功能下降合并感染,经腰穿脑脊液证实患有隐球菌性脑膜炎,住院治疗长达8个月。2012年12月20日
徐东主任医师 北京协和医院 风湿免疫科 活动期系统性红斑狼疮在经过激素等治疗后,病情通常趋于缓解,转入稳定器(缓解期)。因为至今无根的办法,所以在某些诱因,如感染、妊娠、手术、劳累、停药等因素影响下,疾病即从稳定期转为活动期。从临床方面看,处于缓解期的病人,如果出现下列症状和检查的异常,则要考虑疾病复发。1.原因不明发热。即发热不能以感冒、咽部、肺部、泌尿系感染等解释,也并非其他疾病所致;2.新鲜的皮疹再现或伴有指(趾)端或其他部位的血管样皮疹;3.关节肿痛再次发生;4.脱发明显;5.口、鼻新鲜溃疡;6.出现胸水或心包积液7.蛋白尿增多;8.白细胞或血小板减少或贫血明显;9.出现神经系统症状,如头痛、呕吐、抽搐;10.抗双链DNA抗体滴度增高;11.血沉增快,为50毫升/小时以上FF1B12.补体下降,尤其C3下降。结合病史及详细体格检查,一般不难做出疾病复发的判断。补体C3和抗双链DNA抗体常常是系统性红斑狼疮活动的实验室指标。因此,为及时发现病情变化,发热的病人应及时到医院检查。医生要求病人定期查血,目的就是为了及早发现病情变化。复发的原因有的是清楚的,如突然停用或快速减激素,或过度疲劳等。有位农民病人,每年夏收或秋收后均有狼疮病的复发,是因为强烈的阳光照晒所致。也有的在妊娠期间或产后复发。也有复发的原因并不清楚。需要指出,疾病的复发与否,必须排除其他疾病,并且千万不能简单的把抗核抗体阳性或抗核抗体滴度不下降视为复发,因为抗核抗体与疾病活动不一定平行。也不能简单的认为头疼、呕吐是狼疮复发、加重或合并了脑病。一位患病多年的病人,不遵医嘱自行调整激素,只要有些不适就加上几片激素,在连续几年长期服用激素和免疫抑制剂后,免疫功能下降合并感染,经腰穿脑脊液证实患有隐球菌性脑膜炎,住院治疗长达8个月。2012年12月20日 49346
49346
 5
5
 7
7
-
 戴冰冰主任医师 大连理工大学附属中心医院 风湿免疫科 红斑狼疮是一种常见的免疫疾病,生活中的许多原因都能导致红斑狼疮的发生,那么红斑狼疮发病的早期症状有哪些呢?下面就给大家介绍一下—— 红斑狼疮早期可以出现以下症状: 1.关节疼痛,比如手关节、踝关节、膝关节等处的疼痛,有的还伴有晨僵,可能会按风湿或者类风湿关节炎治疗,但是效果不佳 2.口腔溃疡 3.面部红斑或盘状红斑 4.脱发 5.发烧,可有高烧 6.化验血小板减少,按血小板减少性紫癜治疗,一段时间后出现其他狼疮症状诊断为狼疮,或者因贫血、白细胞减少等为首发 7.尿常规发现有白细胞或(和)红细胞,身体无不适,详细检查化验后确诊狼疮。 8.雷诺氏现象,双手遇冷变白变紫,开始诊断为雷诺氏病,一段时间后出现其他狼疮症状,诊断为红斑狼疮 9.还有的女性患者长期月经失调,在流产、生育后出现以上的某些情况也要注意排除狼疮 10.可能没有任何的症状,化验免疫抗体谱里相关的狼疮指标阳性 总而言之早期的症状比较繁多复杂,需要多小心,仔细鉴别,早发现早治疗,可以更好的缓解病情。2012年07月17日
戴冰冰主任医师 大连理工大学附属中心医院 风湿免疫科 红斑狼疮是一种常见的免疫疾病,生活中的许多原因都能导致红斑狼疮的发生,那么红斑狼疮发病的早期症状有哪些呢?下面就给大家介绍一下—— 红斑狼疮早期可以出现以下症状: 1.关节疼痛,比如手关节、踝关节、膝关节等处的疼痛,有的还伴有晨僵,可能会按风湿或者类风湿关节炎治疗,但是效果不佳 2.口腔溃疡 3.面部红斑或盘状红斑 4.脱发 5.发烧,可有高烧 6.化验血小板减少,按血小板减少性紫癜治疗,一段时间后出现其他狼疮症状诊断为狼疮,或者因贫血、白细胞减少等为首发 7.尿常规发现有白细胞或(和)红细胞,身体无不适,详细检查化验后确诊狼疮。 8.雷诺氏现象,双手遇冷变白变紫,开始诊断为雷诺氏病,一段时间后出现其他狼疮症状,诊断为红斑狼疮 9.还有的女性患者长期月经失调,在流产、生育后出现以上的某些情况也要注意排除狼疮 10.可能没有任何的症状,化验免疫抗体谱里相关的狼疮指标阳性 总而言之早期的症状比较繁多复杂,需要多小心,仔细鉴别,早发现早治疗,可以更好的缓解病情。2012年07月17日 118609
118609
 2
2
 4
4
-
 魏刚副主任医师 江苏省中医院 风湿病科 【临床表现】SLE好发于生育年龄女性,多见于15~45岁年龄段,女∶男为 7 ~ 9∶1。SLE的流行病学在美国多地区的调查报告,其患病率为14.6~122/10万人;我国大系列的一次性调查在上海纺织女工中进行,显示SLE的患病率为70/10万人,妇女中则高达113/10万人。SLE临床表现复杂多样。多数呈隐匿起病,开始仅累及1~2个系统,表现轻度的关节炎、皮疹、隐匿性肾炎、血小板减少性紫癜等,部分患者长期稳定在亚临床状态或轻型狼疮,部分患者可由轻型突然变为重症狼疮,更多的则由轻型逐渐出现多系统损害;也有一些患者一起病就累及多个系统,甚至表现为狼疮危象。SLE的自然病程多表现为病情的加重与缓解交替。 1.全身表现:患者常常出现发热,可能是SLE活动的表现,但应除外感染因素,尤其是在免疫抑制治疗中出现的发热,更需警惕。疲乏是SLE常见但容易被忽视的症状,常是狼疮活动的先兆。 2.皮肤与粘膜:在鼻梁和双颧颊部呈蝶形分布的红斑是SLE特征性的改变。SLE的皮肤损害包括光敏感、脱发、手足掌面和甲周红斑、盘状红斑、结节性红斑、脂膜炎、网状青斑、雷诺现象等。SLE皮疹无明显瘙痒,明显瘙痒者提示过敏,免疫抑制治疗后的瘙痒性皮疹应注意真菌感染。接受激素和免疫抑制剂治疗的SLE患者,若不明原因出现局部皮肤灼痛,有可能是带状疱疹的前兆。SLE口腔溃疡或黏膜糜烂常见。在免疫抑制和/或抗菌素治疗后的口腔糜烂,应注意口腔真菌感染。SLE的皮损的组织病理表现为表皮萎缩,基底层液化变性,表皮内可见胶样小体,真皮浅层水肿和红细胞外渗,真皮毛细血管壁可见有纤维蛋白样物质沉积。 3.关节和肌肉:常出现对称性多关节疼痛、肿胀,通常不引起骨质破坏。激素治疗中的SLE患者出现髋关节区域隐痛不适,需除外无菌性股骨头坏死。SLE可出现肌痛和肌无力,少数可有肌酶谱的增高。对于长期服用激素的患者,要除外激素所致的肌病。 4.肾脏损害: 又称狼疮性肾炎(Lupus nephritis, LN),表现为蛋白尿、血尿、管型尿,乃至肾功能衰竭。50%~70%的SLE病程中会出现临床肾脏受累,肾活检显示几乎所有SLE均有肾脏病理学改变。LN对SLE预后影响甚大,肾功能衰竭是SLE的主要死亡原因之一。世界卫生组织(WHO)将LN病理分型为:Ⅰ型正常或微小病变,Ⅱ型系膜增殖性,Ⅲ型局灶节段增殖性,Ⅳ型弥漫增殖性,Ⅴ型膜性,Ⅵ型肾小球硬化性。病理分型对于估计预后和指导治疗有积极的意义,通常I 型和 II 型的预后较好,IV 型和VI 型预后较差。但LN的病理类型是可以转换的,I 型和 II 型者有可能转变为较差的类型,IV 型和V 型者经过免疫抑制剂的治疗,也可以有良好的预后。肾脏病理还可提供LN活动性的指标,如肾小球细胞增殖性改变、纤维素样坏死、核碎裂、细胞性新月体、透明栓子、金属环、炎细胞浸润,肾小管间质的炎症等均提示LN活动;而肾小球硬化、纤维性新月体,肾小管萎缩和间质纤维化则是LN慢性指标。活动性指标高者,肾损害进展较快,但积极治疗仍可以逆转;慢性指标提示肾脏不可逆的损害程度,药物治疗只能减缓而不能逆转慢性指数的继续升高。 5.神经系统损害:又称神经精神狼疮。SLE可累及脑和脊髓中枢神经、颅神经和脊神经周围神经、神经肌肉接头,以及肌肉等神经系统的多个方面,可为神经系统损害表现,也可为精神或情感认知障碍;按美国风湿病学院对神经精神狼疮的标准(ACR,1999):凡存在下列一种或一种以上表现,并除外感染、药物等继发因素的情况下,结合影像学、脑脊液、脑电图等检查可诊断神经精神狼疮。其19种表现包括:头痛,精神障碍,急性精神错乱,焦虑,认知障碍,情绪失调,癫痫发作,无菌性脑膜炎,脑血管病,脱髓鞘综合征,运动障碍,脊髓病变,颅神经病变,吉兰-巴雷综合征,植物神经系统功能紊乱,单神经病变,重症肌无力,神经丛病变,多发性神经病变。起病形式可以为急性、亚急性或慢性,病情严重程度可轻可重,临床表现形式复杂多样。腰穿CSF检查是排除中枢神经系统感染的不可替代的检查。以弥漫性的高级皮层功能障碍为表现的神经精神狼疮,多与抗神经元抗体、抗核糖体P蛋白(Ribsomal P)抗体相关;有局灶性神经定位体征的精神神经狼疮,又可进一步分为两种情况:一种伴有抗磷脂抗体阳性;另一种常有全身血管炎表现和明显病情活动,在治疗上前者应加强抗凝治疗,后者应按照重型SLE活动进行治疗。 6.血液系统表现:贫血和/或白细胞减少和/或血小板减少常见。贫血可能为慢性病贫血或肾性贫血。短期内出现重度贫血常是自身免疫性溶血所致,多有网织红细胞升高,Coomb’s试验阳性。SLE可出现白细胞减少,但治疗SLE的细胞毒药物也常引起白细胞减少,需要鉴别。本病所致的白细胞减少,一般发生在治疗前或疾病复发时,多数对激素治疗敏感;而细胞毒药物所致的白细胞减少,其发生与用药相关,恢复也有一定规律。血小板减少与血清中存在抗血小板抗体、抗磷脂抗体以及骨髓巨核细胞成熟障碍有关。部分患者在起病初期或疾病活动期伴有淋巴结肿大和/或脾肿大。7.肺部表现:SLE常出现胸膜炎,如合并胸腔积液其性质为渗出液。年轻人(尤其是女性)的渗出性浆膜腔积液,除需排除结核外应注意SLE的可能性。SLE肺实质浸润的放射学特征是阴影分布较广、易变,与同等程度X线表现的感染性肺炎相比,SLE肺损害的咳嗽症状相对较轻,痰量较少,一般不咯黄色粘稠痰,如果SLE患者出现明显的咳嗽、粘稠痰或黄痰,提示呼吸道细菌性感染。结核感染在SLE表现常呈不典型性。在持续性发热的患者,应警惕血行播散性粟粒性肺结核的可能,应每周摄胸片,必要时应行肺高分辨率CT(HRCT)检查,结合痰、支气管-肺泡灌洗液的涂片和培养,以明确诊断,及时治疗。SLE所引起的肺脏间质性病变主要是处于急性和亚急性期的肺间质磨玻璃样改变和慢性肺间质纤维化,表现为活动后气促、干咳、低氧血症,肺功能检查常显示弥散功能下降。少数病情危重者、伴有肺动脉高压者或血管炎累及支气管粘膜者可出现咯血。SLE合并弥漫性出血性肺泡炎死亡率极高。SLE还可出现肺动脉高压、肺梗塞、肺萎缩综合征(shrinking-lung syndrome)。后者表现为肺容积的缩小,横膈上抬,盘状肺不张,呼吸肌功能障碍,而无肺实质、肺血管的受累,也无全身性肌无力、肌炎、血管炎的表现。8.心脏表现:患者常出现心包炎,表现为心包积液,但心包填塞少见。可有心肌炎、心律失常,多数情况下SLE的心肌损害不太严重,但在重症的SLE,可伴有心功能不全,为预后不良指征。SLE可出现疣状心内膜炎(Libman-Sack 心内膜炎),病理表现为瓣膜赘生物,其与感染性心内膜炎区别在于,疣状心内膜炎瓣膜赘生物最常见于二尖瓣后叶的心室侧,且并不引起心脏杂音性质的改变。通常疣状心内膜炎不引起临床症状,但可以脱落引起栓塞,或并发感染性心内膜炎。SLE可以有冠状动脉受累,表现为心绞痛和心电图ST-T改变,甚至出现急性心肌梗塞。除冠状动脉炎可能参与了发病外,长期使用糖皮质激素加速了动脉粥样硬化和抗磷脂抗体导致动脉血栓形成,可能是冠状动脉病变的另两个主要原因。9.消化系统表现:表现为恶心、呕吐、腹痛、腹泻或便秘,其中以腹泻较常见,可伴有蛋白丢失性肠炎,并引起低蛋白血症。活动期SLE可出现肠系膜血管炎,其表现类似急腹症,甚至被误诊为胃穿孔、肠梗阻而手术探查。当SLE有明显的全身病情活动,有胃肠道症状和腹部阳性体征(反跳痛、压痛),在除外感染、电解质紊乱、药物、合并其他急腹症等继发性因素后,应考虑本病。SLE肠系膜血管炎尚缺乏有力的辅助检查手段,腹部CT可表现为小肠壁增厚伴水肿,肠袢扩张伴肠系膜血管强化等间接征象。SLE还可并发急性胰腺炎。肝酶增高常见,仅少数出现严重肝损害和黄疸。10.其他:眼部受累包括结膜炎、葡萄膜炎、眼底改变、视神经病变等。眼底改变包括出血、视乳头水肿、视网膜渗出等,视神经病变可以导致突然失明。SLE常伴有继发性干燥综合征,有外分泌腺受累,表现为口干、眼干,常有血清抗SSB、抗SSA抗体阳性。11.免疫学异常:主要体现在抗核抗体谱(ANAs)方面。免疫荧光抗核抗体(IFANA)是SLE的筛选检查。对SLE的诊断敏感性为95%,特异性相对较低为65%。除SLE之外,其它结缔组织病的血清中也常存在ANA,一些慢性感染也可出现低滴度的ANA。ANAs包括一系列针对细胞核中抗原成分的自身抗体。其中,SLE抗双链DNA(ds-DNA)抗体的特异性95%,敏感性为70%,它与疾病活动性及预后有关;抗Sm抗体的特异性高达99%,但敏感性仅25%,该抗体的存在与疾病活动性无明显关系;抗核糖体P蛋白抗体与SLE的精神症状有关;抗单链DNA、抗组蛋白、抗u1RNP、抗SSA和抗SSB等抗体也可出现于SLE的血清中,但其诊断特异性低,因为这些抗体也见于其它自身免疫性疾病。抗SSB与继发干燥综合征有关。其他自身抗体还有与抗磷脂抗体综合征有关的抗磷脂抗体(包括抗心磷脂抗体和狼疮抗凝物);与溶血性贫血有关的抗红细胞抗体;与血小板减少有关的抗血小板抗体;与神经精神性狼疮有关的抗神经元抗体。另外,SLE患者还常出现血清类风湿因子阳性,高γ球蛋白血症和低补体血症。SLE的免疫病理学检查包括皮肤狼疮带试验,表现为皮肤的表真皮交界处有免疫球蛋白(IgG、IgM、IgA等)和补体(C3c、C1q等)沉积,对SLE具有一定的特异性。LN的肾脏免疫荧光多呈现多种免疫球蛋白和补体成分沉积,被称为“满堂亮”。2012年01月14日
魏刚副主任医师 江苏省中医院 风湿病科 【临床表现】SLE好发于生育年龄女性,多见于15~45岁年龄段,女∶男为 7 ~ 9∶1。SLE的流行病学在美国多地区的调查报告,其患病率为14.6~122/10万人;我国大系列的一次性调查在上海纺织女工中进行,显示SLE的患病率为70/10万人,妇女中则高达113/10万人。SLE临床表现复杂多样。多数呈隐匿起病,开始仅累及1~2个系统,表现轻度的关节炎、皮疹、隐匿性肾炎、血小板减少性紫癜等,部分患者长期稳定在亚临床状态或轻型狼疮,部分患者可由轻型突然变为重症狼疮,更多的则由轻型逐渐出现多系统损害;也有一些患者一起病就累及多个系统,甚至表现为狼疮危象。SLE的自然病程多表现为病情的加重与缓解交替。 1.全身表现:患者常常出现发热,可能是SLE活动的表现,但应除外感染因素,尤其是在免疫抑制治疗中出现的发热,更需警惕。疲乏是SLE常见但容易被忽视的症状,常是狼疮活动的先兆。 2.皮肤与粘膜:在鼻梁和双颧颊部呈蝶形分布的红斑是SLE特征性的改变。SLE的皮肤损害包括光敏感、脱发、手足掌面和甲周红斑、盘状红斑、结节性红斑、脂膜炎、网状青斑、雷诺现象等。SLE皮疹无明显瘙痒,明显瘙痒者提示过敏,免疫抑制治疗后的瘙痒性皮疹应注意真菌感染。接受激素和免疫抑制剂治疗的SLE患者,若不明原因出现局部皮肤灼痛,有可能是带状疱疹的前兆。SLE口腔溃疡或黏膜糜烂常见。在免疫抑制和/或抗菌素治疗后的口腔糜烂,应注意口腔真菌感染。SLE的皮损的组织病理表现为表皮萎缩,基底层液化变性,表皮内可见胶样小体,真皮浅层水肿和红细胞外渗,真皮毛细血管壁可见有纤维蛋白样物质沉积。 3.关节和肌肉:常出现对称性多关节疼痛、肿胀,通常不引起骨质破坏。激素治疗中的SLE患者出现髋关节区域隐痛不适,需除外无菌性股骨头坏死。SLE可出现肌痛和肌无力,少数可有肌酶谱的增高。对于长期服用激素的患者,要除外激素所致的肌病。 4.肾脏损害: 又称狼疮性肾炎(Lupus nephritis, LN),表现为蛋白尿、血尿、管型尿,乃至肾功能衰竭。50%~70%的SLE病程中会出现临床肾脏受累,肾活检显示几乎所有SLE均有肾脏病理学改变。LN对SLE预后影响甚大,肾功能衰竭是SLE的主要死亡原因之一。世界卫生组织(WHO)将LN病理分型为:Ⅰ型正常或微小病变,Ⅱ型系膜增殖性,Ⅲ型局灶节段增殖性,Ⅳ型弥漫增殖性,Ⅴ型膜性,Ⅵ型肾小球硬化性。病理分型对于估计预后和指导治疗有积极的意义,通常I 型和 II 型的预后较好,IV 型和VI 型预后较差。但LN的病理类型是可以转换的,I 型和 II 型者有可能转变为较差的类型,IV 型和V 型者经过免疫抑制剂的治疗,也可以有良好的预后。肾脏病理还可提供LN活动性的指标,如肾小球细胞增殖性改变、纤维素样坏死、核碎裂、细胞性新月体、透明栓子、金属环、炎细胞浸润,肾小管间质的炎症等均提示LN活动;而肾小球硬化、纤维性新月体,肾小管萎缩和间质纤维化则是LN慢性指标。活动性指标高者,肾损害进展较快,但积极治疗仍可以逆转;慢性指标提示肾脏不可逆的损害程度,药物治疗只能减缓而不能逆转慢性指数的继续升高。 5.神经系统损害:又称神经精神狼疮。SLE可累及脑和脊髓中枢神经、颅神经和脊神经周围神经、神经肌肉接头,以及肌肉等神经系统的多个方面,可为神经系统损害表现,也可为精神或情感认知障碍;按美国风湿病学院对神经精神狼疮的标准(ACR,1999):凡存在下列一种或一种以上表现,并除外感染、药物等继发因素的情况下,结合影像学、脑脊液、脑电图等检查可诊断神经精神狼疮。其19种表现包括:头痛,精神障碍,急性精神错乱,焦虑,认知障碍,情绪失调,癫痫发作,无菌性脑膜炎,脑血管病,脱髓鞘综合征,运动障碍,脊髓病变,颅神经病变,吉兰-巴雷综合征,植物神经系统功能紊乱,单神经病变,重症肌无力,神经丛病变,多发性神经病变。起病形式可以为急性、亚急性或慢性,病情严重程度可轻可重,临床表现形式复杂多样。腰穿CSF检查是排除中枢神经系统感染的不可替代的检查。以弥漫性的高级皮层功能障碍为表现的神经精神狼疮,多与抗神经元抗体、抗核糖体P蛋白(Ribsomal P)抗体相关;有局灶性神经定位体征的精神神经狼疮,又可进一步分为两种情况:一种伴有抗磷脂抗体阳性;另一种常有全身血管炎表现和明显病情活动,在治疗上前者应加强抗凝治疗,后者应按照重型SLE活动进行治疗。 6.血液系统表现:贫血和/或白细胞减少和/或血小板减少常见。贫血可能为慢性病贫血或肾性贫血。短期内出现重度贫血常是自身免疫性溶血所致,多有网织红细胞升高,Coomb’s试验阳性。SLE可出现白细胞减少,但治疗SLE的细胞毒药物也常引起白细胞减少,需要鉴别。本病所致的白细胞减少,一般发生在治疗前或疾病复发时,多数对激素治疗敏感;而细胞毒药物所致的白细胞减少,其发生与用药相关,恢复也有一定规律。血小板减少与血清中存在抗血小板抗体、抗磷脂抗体以及骨髓巨核细胞成熟障碍有关。部分患者在起病初期或疾病活动期伴有淋巴结肿大和/或脾肿大。7.肺部表现:SLE常出现胸膜炎,如合并胸腔积液其性质为渗出液。年轻人(尤其是女性)的渗出性浆膜腔积液,除需排除结核外应注意SLE的可能性。SLE肺实质浸润的放射学特征是阴影分布较广、易变,与同等程度X线表现的感染性肺炎相比,SLE肺损害的咳嗽症状相对较轻,痰量较少,一般不咯黄色粘稠痰,如果SLE患者出现明显的咳嗽、粘稠痰或黄痰,提示呼吸道细菌性感染。结核感染在SLE表现常呈不典型性。在持续性发热的患者,应警惕血行播散性粟粒性肺结核的可能,应每周摄胸片,必要时应行肺高分辨率CT(HRCT)检查,结合痰、支气管-肺泡灌洗液的涂片和培养,以明确诊断,及时治疗。SLE所引起的肺脏间质性病变主要是处于急性和亚急性期的肺间质磨玻璃样改变和慢性肺间质纤维化,表现为活动后气促、干咳、低氧血症,肺功能检查常显示弥散功能下降。少数病情危重者、伴有肺动脉高压者或血管炎累及支气管粘膜者可出现咯血。SLE合并弥漫性出血性肺泡炎死亡率极高。SLE还可出现肺动脉高压、肺梗塞、肺萎缩综合征(shrinking-lung syndrome)。后者表现为肺容积的缩小,横膈上抬,盘状肺不张,呼吸肌功能障碍,而无肺实质、肺血管的受累,也无全身性肌无力、肌炎、血管炎的表现。8.心脏表现:患者常出现心包炎,表现为心包积液,但心包填塞少见。可有心肌炎、心律失常,多数情况下SLE的心肌损害不太严重,但在重症的SLE,可伴有心功能不全,为预后不良指征。SLE可出现疣状心内膜炎(Libman-Sack 心内膜炎),病理表现为瓣膜赘生物,其与感染性心内膜炎区别在于,疣状心内膜炎瓣膜赘生物最常见于二尖瓣后叶的心室侧,且并不引起心脏杂音性质的改变。通常疣状心内膜炎不引起临床症状,但可以脱落引起栓塞,或并发感染性心内膜炎。SLE可以有冠状动脉受累,表现为心绞痛和心电图ST-T改变,甚至出现急性心肌梗塞。除冠状动脉炎可能参与了发病外,长期使用糖皮质激素加速了动脉粥样硬化和抗磷脂抗体导致动脉血栓形成,可能是冠状动脉病变的另两个主要原因。9.消化系统表现:表现为恶心、呕吐、腹痛、腹泻或便秘,其中以腹泻较常见,可伴有蛋白丢失性肠炎,并引起低蛋白血症。活动期SLE可出现肠系膜血管炎,其表现类似急腹症,甚至被误诊为胃穿孔、肠梗阻而手术探查。当SLE有明显的全身病情活动,有胃肠道症状和腹部阳性体征(反跳痛、压痛),在除外感染、电解质紊乱、药物、合并其他急腹症等继发性因素后,应考虑本病。SLE肠系膜血管炎尚缺乏有力的辅助检查手段,腹部CT可表现为小肠壁增厚伴水肿,肠袢扩张伴肠系膜血管强化等间接征象。SLE还可并发急性胰腺炎。肝酶增高常见,仅少数出现严重肝损害和黄疸。10.其他:眼部受累包括结膜炎、葡萄膜炎、眼底改变、视神经病变等。眼底改变包括出血、视乳头水肿、视网膜渗出等,视神经病变可以导致突然失明。SLE常伴有继发性干燥综合征,有外分泌腺受累,表现为口干、眼干,常有血清抗SSB、抗SSA抗体阳性。11.免疫学异常:主要体现在抗核抗体谱(ANAs)方面。免疫荧光抗核抗体(IFANA)是SLE的筛选检查。对SLE的诊断敏感性为95%,特异性相对较低为65%。除SLE之外,其它结缔组织病的血清中也常存在ANA,一些慢性感染也可出现低滴度的ANA。ANAs包括一系列针对细胞核中抗原成分的自身抗体。其中,SLE抗双链DNA(ds-DNA)抗体的特异性95%,敏感性为70%,它与疾病活动性及预后有关;抗Sm抗体的特异性高达99%,但敏感性仅25%,该抗体的存在与疾病活动性无明显关系;抗核糖体P蛋白抗体与SLE的精神症状有关;抗单链DNA、抗组蛋白、抗u1RNP、抗SSA和抗SSB等抗体也可出现于SLE的血清中,但其诊断特异性低,因为这些抗体也见于其它自身免疫性疾病。抗SSB与继发干燥综合征有关。其他自身抗体还有与抗磷脂抗体综合征有关的抗磷脂抗体(包括抗心磷脂抗体和狼疮抗凝物);与溶血性贫血有关的抗红细胞抗体;与血小板减少有关的抗血小板抗体;与神经精神性狼疮有关的抗神经元抗体。另外,SLE患者还常出现血清类风湿因子阳性,高γ球蛋白血症和低补体血症。SLE的免疫病理学检查包括皮肤狼疮带试验,表现为皮肤的表真皮交界处有免疫球蛋白(IgG、IgM、IgA等)和补体(C3c、C1q等)沉积,对SLE具有一定的特异性。LN的肾脏免疫荧光多呈现多种免疫球蛋白和补体成分沉积,被称为“满堂亮”。2012年01月14日 32120
32120
 1
1
 0
0
-
 陆东庆主任医师 中山大学附属第五医院 皮肤科 健康教育问答——红斑狼疮——中山大学附属第五医院皮肤科 陆东庆1. SLE发病情况如何?本病发病年龄多在青壮年,并且女性远远多于男性,男女之比为1:7~10,育龄妇女占病人的大多数。20-40 岁的发病率占病人总数的47%左右。而儿童和老年人的发病率远较青壮年为低。相对而言,一般老年发病,起病较轻,而儿童发病则较急骤,且病情较重,预后较差。红斑狼疮发病率与种族有关,有色人种比白种人发病率高,我国患病率远远高于西方国家。涉外华裔人群同样有较高患病率。美国黑人的发病率是白人的4倍。红斑狼疮广泛分布于世界各地,地区差别较大,统计资料表明:美国约为50/10万,英国4~18/10万,澳洲土著居民50/10万,印度3.2/10万,而我国则为70/10万。红斑狼疮的死亡率曾有人认为与种族有关,但通过各国各地区的调查研究发现,死亡率及生存率与当地经济发展水平和医疗水平密切相关,目前在我国不少单位报告5年及10年生存率已达到90-95%,处于世界先进水平。2. 红斑狼疮会遗传吗?家族调查显示,系统性红斑狼疮患者的一、二级亲属中约10%-20%可有同类疾病发生;在单卵双生同胞中,如果其中一人发病,则另一人发病的可能性为25%-50%;对于异卵双生者,若一人患病,则另一人的患病机率为5%。 所以红斑狼疮具有一定的遗传倾向,但是,也有很多红斑狼疮患者的子女没有患病,说明遗传只是导致红斑狼疮的一个因素,作为一个内因,还要有其他如环境、感染、内分泌、自身免疫等外因参与才会发病。3. 红斑狼疮会传染吗?红斑狼疮是一种多因素(遗传、性激素、环境、感染、药物、免疫反应)等各环节参与的特异性的自身免疫性疾病。多数医学者普遍认为红斑狼疮的发病机制是:免疫活性细胞数量和功能失常,导至免疫功能紊乱。体内产生大量的自身抗体而引起免疫复合物(Ⅲ型)及细胞毒型(Ⅱ型)超敏反应,因而造成广泛的组织损伤和多系统的临床症状。明确了红斑狼疮的发病机理后,我们就知道:此病没有传染性。4. 引起红斑狼疮的环境因素有哪些?环境是促成人体免疫功能变化的一个重要因素,很多因素与红斑狼疮的发病有关:如紫外线照射,含有芳香族胺的染发剂。此外,寒冷,强烈电光照射也可诱发或者加重本病,有些局限性盘状红斑狼疮暴晒后可演变成为系统性,有慢性型演变为急性型。所以,红斑狼疮病人要尽量避免紫外线的直接照射,以免病情加重。5. SLE有那些主要症状系统性红斑狼疮起病大多在春季,大部分患者的首发症状是面部出现鲜红色的斑疹,范围局限于两侧面颊部、鼻梁部,边缘清楚,皮疹外形像蝴蝶,俗称蝶形红斑。这种皮疹还有光敏性表现,在室外阳光暴晒后皮疹颜色加深,水肿加重。用手触摸红斑的边缘,有一种柔硬感,患者往往没有瘙痒感。这种皮疹形态粗看与面部其他过敏性皮肤病相似,如由化妆品过敏引起的化妆品皮炎。但化妆品皮炎的皮疹虽然也有光敏性表现,但红斑往往不累及鼻梁部,触摸红斑的边缘,没有柔硬感,且化妆品皮炎患者有明显瘙痒。另外,早期的红斑狼疮患者,两手背往往有冻疮样皮肤病表现。两手背有大小不一、形状不规则的水肿性红斑,对称分布,一般不发生溃烂,不痒,有灼痛,称为多形红斑。这种皮疹不受季节影响,一年四季存在,而冻疮好发于冬季,常发生溃烂,有明显瘙痒。更重要的是,早期的红斑狼疮往往伴有许多不引人注意的全身症状。如周身大小关节酸痛、低热、乏力、贫血等。因为早期红斑狼疮患者血液里存在一种疾病因子----红斑狼疮因子,该疾病因子可破坏人体的血细胞、关节腔、肝脏、肾脏、心脏、脑组织等。这时候作血液化验,就有如下实验室改变:红细胞、血红蛋白、白细胞、血小板明显减少,血沉增快,再作免疫方面的化验,还有如下实验室指标出现:抗核细胞抗体阳性,类风湿因子阳性,血液中能找到狼疮细胞。青年和中老年女性,如有早期红斑狼疮的皮疹表现,同时伴有如上全身症状,须及时到医院就诊,作有关实验室方面的检查。6. 那些人需考虑是否患有系统性红斑狼疮由于系统性红斑狼疮多见于生育期的女性,15岁-40岁左右的女性,如出现下列中的一些异常,而找不出明确的原因,应做SLE的相关检查。(1)超过3个月的关节肿痛,原因不明的肌肉痛,肌肉无力;⑵ 长期原因不明的发热;⑶ 原因不明的反复口、鼻腔黏膜溃疡;⑷遇冷或情绪激动时手指出现苍白、麻木或不舒服;⑸ 面颊部出现持续一个月以上的红斑,主要分布在两颊及鼻梁,而且日晒后加重;⑹ 近期大量脱发;⑺ 不明原因的癫痫、痉挛发作;⑻ 不明原因的心、肺、胸膜或肾脏病变;⑼ 出现血小板减少、白细胞减少或贫血;⑽ 尿检异常:尿中有蛋白、红细胞或管型;⑾ 无诱因的肝功异常,或持续的高球蛋白血症、血浆蛋白下降;⑿ 原因不明的血沉增快。7. SLE能治好吗?任何疾病只要找到确切的病因,针对病因的治疗才能根治。而红斑狼疮恰恰是一种病因极为复杂的疾病,到目前为止还未找出确切的病因,因此不论采用中医还是西医都难以根治。所以患者要做好长期与病魔作斗争的心理准备,不可存在侥幸心理。虽然不能根治,但现如今已经有充分的药物和医疗手段能让疾病长期缓解,病人在缓解之后可以过正常人的生活。8. SLE患者日常生活中应注意哪些事项由于SLE的发病或病情加重常和以下因素有关:感染、日光照射、手术、妊娠、情绪刺激、某些药物等,SLE患者应注意:① 生活应规律,适当锻炼,增强体质,避免工作压力过大,保持充足睡眠,情绪忌大起大落,加强自己对本病的认识,树立对生活的信心。② 由于长期使用激素及免疫抑制剂,免疫功能低下,易合并感染,应尽量避免到人多的公共场所;出现各种感染(如呼吸道、肠道、泌尿道感染)时,应及时治疗。③ 阳光照射可加重皮肤及内脏损害,应避免强阳光照射,特别是夏天外出时应戴帽、打伞,擦防晒用品。某些食物及药物可加强光过敏作用,应避免应用:如磺胺类、四环素类药及芹菜、无花果、香菇等。④ 手术、妊娠是SLE患者的两大关,处理不好会加重病情,手术前应告知医生系统性红斑狼疮病情及服药情况;如考虑要怀孕应和风湿科医生联系,选择最佳时机,避免病情复发,保证胎儿健康。 ⑤ 由于SLE最常累及肾脏,应尽量少用有肾损害的药物。⑥ 长期服用激素易引起骨质疏松,应注意补充钙剂及活性维生素D。⑦ 不要擅自增减或骤停激素,应定期和医生联系复查相关指标(活动期1-3个月1次,稳定期半年至一年1次),在医生的指导下坚持治疗。9. 患者在选择职业要特别注意那些问题? 鉴于红斑狼疮等自身免疫疾病的发生和环境中的物理、化学因素有着密切关系,患者在选择职业要特别注意。油漆工、化工厂、建筑材料(化工品)、开美容美发店、制鞋业等,都不适合红斑狼疮患者工作。10. SLE患者的饮食需要注意什么?红斑狼疮不需要严格忌口。饮食上只需掌握2个原则:一是避免各种过敏,各个人的过敏原不同,你若对海鲜不过敏,就可以吃海鲜;对牛肉不过敏就可以吃牛肉。二是不要“上火”,你若吃辣椒、炒花生、炸油条后不出现咽喉疼,你就可以吃,但如果吃了咽喉疼,那就不要吃。对于单纯的尿蛋白,而无肾功能损害者,应及时补充足够的蛋白质,但蛋白质的摄入也有一定要求,过分强调高蛋白饮食,可引起肾小球高滤过,久之则促进肾小球硬化。优质的动物蛋白包括:鸡蛋、牛奶、瘦肉等,植物蛋白应适当限量。对于肾功能损害者,要限制蛋白质的摄入量,这样可减少血中的氮质滞留,减轻肾脏负担,延缓肾功能衰竭的进程。豆制品应少食或禁食。11. SLE治疗的常用药物有哪些?(1)非甾体类抗炎药 在系统性红斑狼疮的治疗过程中,大多用于有发热、关节酸痛、肌痛、乏力等症状,而无明显内脏或血液系统受影响的轻症病人。正确地使用此类药物能缓解症状,减少肾上腺皮质激素的用量及其副作用。布洛芬、怡美力、莫比可、双氯芬酸钠(包括扶他林、戴芬、英太青、奥斯克、双氯灭痛等)、荼普酮等都可以选择应用。但本类药物有消化道反应、肾脏损害、肝酶升高等不良反应,疗程不宜过长。对系统性红斑狼疮肾病病人应慎用,以免加重肾脏损害。(2)糖皮质檄素 为治疗系统性红斑狼疮的主要药物,具有强力的抗炎、抗增生及免疫抑制作用。适用于急剧发病的多系统受损的狼疮、其他方法不能控制的非感染性狼疮高热、明显血细胞减少、肾炎、中枢神经系统病变、间质性肺炎及重度肝炎。糖皮质激素的用量、给药途径及疗程,需根据病人的病情轻重、全身状况、合并用药及对治疗的反应而定。本疗法主要并发症为感染,因此有感染和营养极差者不宜采用此法。此外,滴注过快可导致反应性关节病,甚至引起心律紊乱而死亡。(3)免疫抑制剂 用于治疗系统性红斑狼疮的免疫抑制剂有:环磷酰胺、硫唑嘌呤、苯丁酸氮芥(又称CBl348)、甲氨喋呤、长春新碱和环孢素(环孢菌素人)等。常用于重症和难治性系统性红斑狼疮,如狼疮性肾炎和中枢性狼疮。狼疮性关节炎几乎不需要这类药物治疗,除非极少数有破坏性关节炎者,则可选用甲氨喋呤。(4)植物药 如雷公藤、帕夫林等。此外,尚有一些与免疫学有关的治疗方法,如血浆置换和免疫吸附疗法、大剂量免疫球蛋白静脉冲击治疗、白细胞置换疗法等,尚处于研究阶段。12. 红斑狼疮病人能否结婚?由于大多数红斑狼疮发生在生育年龄女性,所以红斑狼疮病人能否结婚,以及婚后夫妻生活等等,是病人关心和常常问到的问题。红斑狼疮病人不但可以结婚,也应该与正常人一样过夫妻生活。在性生活方面,红斑狼疮病人需要注意:①性生活要注意卫生,红斑狼疮的身体抵抗力差,加上药物治疗可能削弱身体抵抗力,所以比一般人更容易发生妇科感染;②要避免计划外怀孕,但不要口服避孕药,因为红斑狼疮在病情还没有缓解时妊娠生育是危险的,流产和引产也是危险的,而口服避孕药对红斑狼疮是一个负面影响。13. 红斑狼疮病人可以生孩子吗?过去妊娠生育曾经被列为红斑狼疮的禁忌,因为不少病人在妊娠中后期,或产后几个月内出现病情恶化,严重者危及生命。现在多数红斑狼疮病人在正确的治疗后,可以获得病情的缓解,多数可以安全度过妊娠生育。因此,红斑狼疮病人多可放心做妈妈。红斑狼疮妊娠生育需要在医生指导下进行。首先是掌握好妊娠时机,如果每日激素不超过强的松10mg,并且停用免疫抑制剂6个月,复查病情仍然稳定,则可以考虑怀孕。妊娠期间,如果没有什么不舒服,则每三个月验1次血,检查红斑狼疮相关的指标。每个月查1次尿常规,如果尿蛋白阳性,则随时验血。产科的情况需要由产科医生负责监测。尽管按计划在医生的指导下进行过妊娠生育,仍然有小部分病人在妊娠过程中出现妊娠意外。如果病情加重,必须在医生的指导下用药。14. 红斑狼疮患者是否必须服用激素?对于单纯的盘状红斑狼疮患者,没有出现内脏、关节受损的情况,说明狼疮细胞不活跃,则并非必服激素,可局部涂沫激素类药膏。系统性红斑狼疮患者,对于一些仅有轻微关节疼痛而无内脏损伤者,也不是必服激素。可是以上两类的病人数量很少,对于大部分的患者来说激素是必需要过的一关。在大多数情况下,只要确诊为红斑狼疮,医生都会让患者服用激素。因为激素的应用现在还不是特别的规范,在可用可不用的时候医生为了保险起见也会给病人服用。15. 治疗红斑狼疮如何使用激素?激素是一个双刃剑,用得好可以治病,用得不好可以致病。激素对狼疮疗效是肯定的,关键是在用药之前要评估使用激素对病人的好处大还是风险大。如果是好处大,就要不失时机地使用。在治疗之前,首先要弄请:该病例属轻型还是重型?所谓轻型是只有发热、皮诊、关节炎,雷诺现象,少量浆膜腔积液,无明显系统性损害的病例;而重型是指同时伴有一个或数个脏器受累,如狼疮肾炎,狼疮脑病,急性血管炎,间质性肺炎,溶血性贫血,血小板减少性紫癜,大量浆膜腔积液的病例。16. 红斑狼疮患者是否能使用化妆品?红斑狼疮患者多位年轻女性,尤其爱美。可是患了红斑狼疮之后,往往会出现面部和其它部位的皮疹严重影响美观,给患者造成严重的心理负担。有的患者急于求成,试图用粉底、胭脂涂抹遮盖皮疹,殊不知这样反而会令病情加重!很多化妆品里都含有芳香胺和化学制剂,这些物质可诱发狼疮!社会上也出现过因染发、纹眉和隆胸诱发狼疮的例子。对面部有红斑的患者,最好什么化妆品也不要抹,当病情得到控制和缓解之后红斑自然会消失,而且不会留下瘢痕。在患病治疗期间,即使面部没有红斑了,也不要随便用化妆品,因为很多患者的了红斑狼疮后就变成过敏体质,以前适用的化妆品现在就会过敏。这个时候最好用一些天然的护肤品,比如橄榄油、杏仁油、椰油等等,对皮肤的养护效果很好。17. SLE患者是住院治疗好还是选择门诊治疗?住院的优势在于:有利于危重患者的抢救,并能在住院条件下做一些较为复杂的检查诊断。如果不是危重病人,必要的检查和诊断已经清楚,只须一般的治疗,住院就没有意义了。18. 有人称红斑狼疮为现代疾病。这个病是现代才出现的吗?红斑狼疮是一个西医的概念,在古代医籍中记载的某些病情类似于红斑狼疮,但绝没有红斑狼疮这样一个概念。中医治疗红斑狼疮首位专家应该是四川中医学院的王渭川老教授。他在上世纪60年代率先用中药治疗红斑狼疮并很有成就。据接受过老人治疗的患者讲:尽管王教授对诊脉非常精通,但治疗红斑狼疮还是主要依靠各种化验的变化来指导治疗。因为只有这样才能正确的判断病情,指导用药。19. 有人认为偏方治大病,您怎样认为? 应该说,自从有了人类就有了红斑狼疮患者。人类在认识红斑狼疮的道路上付出了巨大的代价。在20上一世纪40年代之前,红斑狼疮患者中有80%的人在两年内死亡。直到将糖皮质激素用于红斑狼疮的治疗之后,在2年之内迅速将2年死亡率下降到5%以下。在以后的数十年,红斑狼疮的治疗又有了长足的进步。单单凭借一纸偏方来治疗如此严重的疾病是绝不可能的。中医有人认为偏方治大病,或者认为以毒攻毒,用此理念来指导自已寻中医治疗。此方法是不正确的。因为中医对此病不认识,古书对此病记载也聊聊无几。所以现代中医治疗此病,都是通过自已掌握的中医知识和西医的诊断,化验指标及与患者的交流摸索出来的经验。如果某人号称自已的治疗是祖传的(指红斑狼疮)那一定是骗人的。因为此病在20世纪60、70年才有治疗此病的方法。20. 患狼疮的病人要不要把自已的病情告诉周围的人?这要视各人的具体情况而定。不过鉴于目前多数人对红斑狼疮存在着误解,甚至有人认为红斑狼疮是传染病和癌症等同的病。会给自己的周围造成刺激,进而会影响患者的生活。还是把这个“小秘密”留给自己好些。(摘自***红斑狼疮科普手册)2011年08月03日
陆东庆主任医师 中山大学附属第五医院 皮肤科 健康教育问答——红斑狼疮——中山大学附属第五医院皮肤科 陆东庆1. SLE发病情况如何?本病发病年龄多在青壮年,并且女性远远多于男性,男女之比为1:7~10,育龄妇女占病人的大多数。20-40 岁的发病率占病人总数的47%左右。而儿童和老年人的发病率远较青壮年为低。相对而言,一般老年发病,起病较轻,而儿童发病则较急骤,且病情较重,预后较差。红斑狼疮发病率与种族有关,有色人种比白种人发病率高,我国患病率远远高于西方国家。涉外华裔人群同样有较高患病率。美国黑人的发病率是白人的4倍。红斑狼疮广泛分布于世界各地,地区差别较大,统计资料表明:美国约为50/10万,英国4~18/10万,澳洲土著居民50/10万,印度3.2/10万,而我国则为70/10万。红斑狼疮的死亡率曾有人认为与种族有关,但通过各国各地区的调查研究发现,死亡率及生存率与当地经济发展水平和医疗水平密切相关,目前在我国不少单位报告5年及10年生存率已达到90-95%,处于世界先进水平。2. 红斑狼疮会遗传吗?家族调查显示,系统性红斑狼疮患者的一、二级亲属中约10%-20%可有同类疾病发生;在单卵双生同胞中,如果其中一人发病,则另一人发病的可能性为25%-50%;对于异卵双生者,若一人患病,则另一人的患病机率为5%。 所以红斑狼疮具有一定的遗传倾向,但是,也有很多红斑狼疮患者的子女没有患病,说明遗传只是导致红斑狼疮的一个因素,作为一个内因,还要有其他如环境、感染、内分泌、自身免疫等外因参与才会发病。3. 红斑狼疮会传染吗?红斑狼疮是一种多因素(遗传、性激素、环境、感染、药物、免疫反应)等各环节参与的特异性的自身免疫性疾病。多数医学者普遍认为红斑狼疮的发病机制是:免疫活性细胞数量和功能失常,导至免疫功能紊乱。体内产生大量的自身抗体而引起免疫复合物(Ⅲ型)及细胞毒型(Ⅱ型)超敏反应,因而造成广泛的组织损伤和多系统的临床症状。明确了红斑狼疮的发病机理后,我们就知道:此病没有传染性。4. 引起红斑狼疮的环境因素有哪些?环境是促成人体免疫功能变化的一个重要因素,很多因素与红斑狼疮的发病有关:如紫外线照射,含有芳香族胺的染发剂。此外,寒冷,强烈电光照射也可诱发或者加重本病,有些局限性盘状红斑狼疮暴晒后可演变成为系统性,有慢性型演变为急性型。所以,红斑狼疮病人要尽量避免紫外线的直接照射,以免病情加重。5. SLE有那些主要症状系统性红斑狼疮起病大多在春季,大部分患者的首发症状是面部出现鲜红色的斑疹,范围局限于两侧面颊部、鼻梁部,边缘清楚,皮疹外形像蝴蝶,俗称蝶形红斑。这种皮疹还有光敏性表现,在室外阳光暴晒后皮疹颜色加深,水肿加重。用手触摸红斑的边缘,有一种柔硬感,患者往往没有瘙痒感。这种皮疹形态粗看与面部其他过敏性皮肤病相似,如由化妆品过敏引起的化妆品皮炎。但化妆品皮炎的皮疹虽然也有光敏性表现,但红斑往往不累及鼻梁部,触摸红斑的边缘,没有柔硬感,且化妆品皮炎患者有明显瘙痒。另外,早期的红斑狼疮患者,两手背往往有冻疮样皮肤病表现。两手背有大小不一、形状不规则的水肿性红斑,对称分布,一般不发生溃烂,不痒,有灼痛,称为多形红斑。这种皮疹不受季节影响,一年四季存在,而冻疮好发于冬季,常发生溃烂,有明显瘙痒。更重要的是,早期的红斑狼疮往往伴有许多不引人注意的全身症状。如周身大小关节酸痛、低热、乏力、贫血等。因为早期红斑狼疮患者血液里存在一种疾病因子----红斑狼疮因子,该疾病因子可破坏人体的血细胞、关节腔、肝脏、肾脏、心脏、脑组织等。这时候作血液化验,就有如下实验室改变:红细胞、血红蛋白、白细胞、血小板明显减少,血沉增快,再作免疫方面的化验,还有如下实验室指标出现:抗核细胞抗体阳性,类风湿因子阳性,血液中能找到狼疮细胞。青年和中老年女性,如有早期红斑狼疮的皮疹表现,同时伴有如上全身症状,须及时到医院就诊,作有关实验室方面的检查。6. 那些人需考虑是否患有系统性红斑狼疮由于系统性红斑狼疮多见于生育期的女性,15岁-40岁左右的女性,如出现下列中的一些异常,而找不出明确的原因,应做SLE的相关检查。(1)超过3个月的关节肿痛,原因不明的肌肉痛,肌肉无力;⑵ 长期原因不明的发热;⑶ 原因不明的反复口、鼻腔黏膜溃疡;⑷遇冷或情绪激动时手指出现苍白、麻木或不舒服;⑸ 面颊部出现持续一个月以上的红斑,主要分布在两颊及鼻梁,而且日晒后加重;⑹ 近期大量脱发;⑺ 不明原因的癫痫、痉挛发作;⑻ 不明原因的心、肺、胸膜或肾脏病变;⑼ 出现血小板减少、白细胞减少或贫血;⑽ 尿检异常:尿中有蛋白、红细胞或管型;⑾ 无诱因的肝功异常,或持续的高球蛋白血症、血浆蛋白下降;⑿ 原因不明的血沉增快。7. SLE能治好吗?任何疾病只要找到确切的病因,针对病因的治疗才能根治。而红斑狼疮恰恰是一种病因极为复杂的疾病,到目前为止还未找出确切的病因,因此不论采用中医还是西医都难以根治。所以患者要做好长期与病魔作斗争的心理准备,不可存在侥幸心理。虽然不能根治,但现如今已经有充分的药物和医疗手段能让疾病长期缓解,病人在缓解之后可以过正常人的生活。8. SLE患者日常生活中应注意哪些事项由于SLE的发病或病情加重常和以下因素有关:感染、日光照射、手术、妊娠、情绪刺激、某些药物等,SLE患者应注意:① 生活应规律,适当锻炼,增强体质,避免工作压力过大,保持充足睡眠,情绪忌大起大落,加强自己对本病的认识,树立对生活的信心。② 由于长期使用激素及免疫抑制剂,免疫功能低下,易合并感染,应尽量避免到人多的公共场所;出现各种感染(如呼吸道、肠道、泌尿道感染)时,应及时治疗。③ 阳光照射可加重皮肤及内脏损害,应避免强阳光照射,特别是夏天外出时应戴帽、打伞,擦防晒用品。某些食物及药物可加强光过敏作用,应避免应用:如磺胺类、四环素类药及芹菜、无花果、香菇等。④ 手术、妊娠是SLE患者的两大关,处理不好会加重病情,手术前应告知医生系统性红斑狼疮病情及服药情况;如考虑要怀孕应和风湿科医生联系,选择最佳时机,避免病情复发,保证胎儿健康。 ⑤ 由于SLE最常累及肾脏,应尽量少用有肾损害的药物。⑥ 长期服用激素易引起骨质疏松,应注意补充钙剂及活性维生素D。⑦ 不要擅自增减或骤停激素,应定期和医生联系复查相关指标(活动期1-3个月1次,稳定期半年至一年1次),在医生的指导下坚持治疗。9. 患者在选择职业要特别注意那些问题? 鉴于红斑狼疮等自身免疫疾病的发生和环境中的物理、化学因素有着密切关系,患者在选择职业要特别注意。油漆工、化工厂、建筑材料(化工品)、开美容美发店、制鞋业等,都不适合红斑狼疮患者工作。10. SLE患者的饮食需要注意什么?红斑狼疮不需要严格忌口。饮食上只需掌握2个原则:一是避免各种过敏,各个人的过敏原不同,你若对海鲜不过敏,就可以吃海鲜;对牛肉不过敏就可以吃牛肉。二是不要“上火”,你若吃辣椒、炒花生、炸油条后不出现咽喉疼,你就可以吃,但如果吃了咽喉疼,那就不要吃。对于单纯的尿蛋白,而无肾功能损害者,应及时补充足够的蛋白质,但蛋白质的摄入也有一定要求,过分强调高蛋白饮食,可引起肾小球高滤过,久之则促进肾小球硬化。优质的动物蛋白包括:鸡蛋、牛奶、瘦肉等,植物蛋白应适当限量。对于肾功能损害者,要限制蛋白质的摄入量,这样可减少血中的氮质滞留,减轻肾脏负担,延缓肾功能衰竭的进程。豆制品应少食或禁食。11. SLE治疗的常用药物有哪些?(1)非甾体类抗炎药 在系统性红斑狼疮的治疗过程中,大多用于有发热、关节酸痛、肌痛、乏力等症状,而无明显内脏或血液系统受影响的轻症病人。正确地使用此类药物能缓解症状,减少肾上腺皮质激素的用量及其副作用。布洛芬、怡美力、莫比可、双氯芬酸钠(包括扶他林、戴芬、英太青、奥斯克、双氯灭痛等)、荼普酮等都可以选择应用。但本类药物有消化道反应、肾脏损害、肝酶升高等不良反应,疗程不宜过长。对系统性红斑狼疮肾病病人应慎用,以免加重肾脏损害。(2)糖皮质檄素 为治疗系统性红斑狼疮的主要药物,具有强力的抗炎、抗增生及免疫抑制作用。适用于急剧发病的多系统受损的狼疮、其他方法不能控制的非感染性狼疮高热、明显血细胞减少、肾炎、中枢神经系统病变、间质性肺炎及重度肝炎。糖皮质激素的用量、给药途径及疗程,需根据病人的病情轻重、全身状况、合并用药及对治疗的反应而定。本疗法主要并发症为感染,因此有感染和营养极差者不宜采用此法。此外,滴注过快可导致反应性关节病,甚至引起心律紊乱而死亡。(3)免疫抑制剂 用于治疗系统性红斑狼疮的免疫抑制剂有:环磷酰胺、硫唑嘌呤、苯丁酸氮芥(又称CBl348)、甲氨喋呤、长春新碱和环孢素(环孢菌素人)等。常用于重症和难治性系统性红斑狼疮,如狼疮性肾炎和中枢性狼疮。狼疮性关节炎几乎不需要这类药物治疗,除非极少数有破坏性关节炎者,则可选用甲氨喋呤。(4)植物药 如雷公藤、帕夫林等。此外,尚有一些与免疫学有关的治疗方法,如血浆置换和免疫吸附疗法、大剂量免疫球蛋白静脉冲击治疗、白细胞置换疗法等,尚处于研究阶段。12. 红斑狼疮病人能否结婚?由于大多数红斑狼疮发生在生育年龄女性,所以红斑狼疮病人能否结婚,以及婚后夫妻生活等等,是病人关心和常常问到的问题。红斑狼疮病人不但可以结婚,也应该与正常人一样过夫妻生活。在性生活方面,红斑狼疮病人需要注意:①性生活要注意卫生,红斑狼疮的身体抵抗力差,加上药物治疗可能削弱身体抵抗力,所以比一般人更容易发生妇科感染;②要避免计划外怀孕,但不要口服避孕药,因为红斑狼疮在病情还没有缓解时妊娠生育是危险的,流产和引产也是危险的,而口服避孕药对红斑狼疮是一个负面影响。13. 红斑狼疮病人可以生孩子吗?过去妊娠生育曾经被列为红斑狼疮的禁忌,因为不少病人在妊娠中后期,或产后几个月内出现病情恶化,严重者危及生命。现在多数红斑狼疮病人在正确的治疗后,可以获得病情的缓解,多数可以安全度过妊娠生育。因此,红斑狼疮病人多可放心做妈妈。红斑狼疮妊娠生育需要在医生指导下进行。首先是掌握好妊娠时机,如果每日激素不超过强的松10mg,并且停用免疫抑制剂6个月,复查病情仍然稳定,则可以考虑怀孕。妊娠期间,如果没有什么不舒服,则每三个月验1次血,检查红斑狼疮相关的指标。每个月查1次尿常规,如果尿蛋白阳性,则随时验血。产科的情况需要由产科医生负责监测。尽管按计划在医生的指导下进行过妊娠生育,仍然有小部分病人在妊娠过程中出现妊娠意外。如果病情加重,必须在医生的指导下用药。14. 红斑狼疮患者是否必须服用激素?对于单纯的盘状红斑狼疮患者,没有出现内脏、关节受损的情况,说明狼疮细胞不活跃,则并非必服激素,可局部涂沫激素类药膏。系统性红斑狼疮患者,对于一些仅有轻微关节疼痛而无内脏损伤者,也不是必服激素。可是以上两类的病人数量很少,对于大部分的患者来说激素是必需要过的一关。在大多数情况下,只要确诊为红斑狼疮,医生都会让患者服用激素。因为激素的应用现在还不是特别的规范,在可用可不用的时候医生为了保险起见也会给病人服用。15. 治疗红斑狼疮如何使用激素?激素是一个双刃剑,用得好可以治病,用得不好可以致病。激素对狼疮疗效是肯定的,关键是在用药之前要评估使用激素对病人的好处大还是风险大。如果是好处大,就要不失时机地使用。在治疗之前,首先要弄请:该病例属轻型还是重型?所谓轻型是只有发热、皮诊、关节炎,雷诺现象,少量浆膜腔积液,无明显系统性损害的病例;而重型是指同时伴有一个或数个脏器受累,如狼疮肾炎,狼疮脑病,急性血管炎,间质性肺炎,溶血性贫血,血小板减少性紫癜,大量浆膜腔积液的病例。16. 红斑狼疮患者是否能使用化妆品?红斑狼疮患者多位年轻女性,尤其爱美。可是患了红斑狼疮之后,往往会出现面部和其它部位的皮疹严重影响美观,给患者造成严重的心理负担。有的患者急于求成,试图用粉底、胭脂涂抹遮盖皮疹,殊不知这样反而会令病情加重!很多化妆品里都含有芳香胺和化学制剂,这些物质可诱发狼疮!社会上也出现过因染发、纹眉和隆胸诱发狼疮的例子。对面部有红斑的患者,最好什么化妆品也不要抹,当病情得到控制和缓解之后红斑自然会消失,而且不会留下瘢痕。在患病治疗期间,即使面部没有红斑了,也不要随便用化妆品,因为很多患者的了红斑狼疮后就变成过敏体质,以前适用的化妆品现在就会过敏。这个时候最好用一些天然的护肤品,比如橄榄油、杏仁油、椰油等等,对皮肤的养护效果很好。17. SLE患者是住院治疗好还是选择门诊治疗?住院的优势在于:有利于危重患者的抢救,并能在住院条件下做一些较为复杂的检查诊断。如果不是危重病人,必要的检查和诊断已经清楚,只须一般的治疗,住院就没有意义了。18. 有人称红斑狼疮为现代疾病。这个病是现代才出现的吗?红斑狼疮是一个西医的概念,在古代医籍中记载的某些病情类似于红斑狼疮,但绝没有红斑狼疮这样一个概念。中医治疗红斑狼疮首位专家应该是四川中医学院的王渭川老教授。他在上世纪60年代率先用中药治疗红斑狼疮并很有成就。据接受过老人治疗的患者讲:尽管王教授对诊脉非常精通,但治疗红斑狼疮还是主要依靠各种化验的变化来指导治疗。因为只有这样才能正确的判断病情,指导用药。19. 有人认为偏方治大病,您怎样认为? 应该说,自从有了人类就有了红斑狼疮患者。人类在认识红斑狼疮的道路上付出了巨大的代价。在20上一世纪40年代之前,红斑狼疮患者中有80%的人在两年内死亡。直到将糖皮质激素用于红斑狼疮的治疗之后,在2年之内迅速将2年死亡率下降到5%以下。在以后的数十年,红斑狼疮的治疗又有了长足的进步。单单凭借一纸偏方来治疗如此严重的疾病是绝不可能的。中医有人认为偏方治大病,或者认为以毒攻毒,用此理念来指导自已寻中医治疗。此方法是不正确的。因为中医对此病不认识,古书对此病记载也聊聊无几。所以现代中医治疗此病,都是通过自已掌握的中医知识和西医的诊断,化验指标及与患者的交流摸索出来的经验。如果某人号称自已的治疗是祖传的(指红斑狼疮)那一定是骗人的。因为此病在20世纪60、70年才有治疗此病的方法。20. 患狼疮的病人要不要把自已的病情告诉周围的人?这要视各人的具体情况而定。不过鉴于目前多数人对红斑狼疮存在着误解,甚至有人认为红斑狼疮是传染病和癌症等同的病。会给自己的周围造成刺激,进而会影响患者的生活。还是把这个“小秘密”留给自己好些。(摘自***红斑狼疮科普手册)2011年08月03日 13243
13243
 1
1
 1
1
-
 汪学群主任医师 信阳市妇幼保健院 风湿科 红斑狼疮是一种常见疾病,给很多患者带来困扰,如何早期发现红斑狼疮这对于红斑狼疮的治疗起着相当重的作用。 由于SLE早期表现常不典型。有时仅以一项症状、体征或实验异常为主要依据,常不能确诊或误诊为其它疾病。从而不能及早正确治疗而致误治或恶化。那么如何才能及早发现早期的红斑狼疮患者,而不致已损害多脏器、多系统后才进行诊治呢?广大医务工作者对此也进行了大量工作,在大样本调查的基础上,认为:对青年女性有下列1~2项病象者应疑及SLE,需进行随访观察及深入检查: ⑴长期原因不明反复发热。 ⑵肌肉痛、无力,无关节畸形肿胀的关节痛。 ⑶原因不明之肝、脾、淋巴结肿大。 ⑷原因不明之口腔、鼻粘膜溃疡。 ⑸原因不明的口、眼、鼻干燥。 ⑹雷诺现象,或其它血管病变、动脉炎、静脉炎。 ⑺血小板减少,或(及)白细胞减少,或(及)轻度贫血。 ⑻对多种药物过敏或(及)光过敏。 ⑼无特异病原体的心、肺、胸膜、肾病变。 ⑽不明原因的血沉增块。 ⑾咽痛、咽部异物感。呕吐恶心。 ⑿面部潮红或红斑或皮疹。 ⒀肝肾功能异常,尤其是絮状反应异常,或(及)原因不明的持续高球蛋白,或(及)血浆蛋白减低。 ⒁尿检异常2010年03月28日
汪学群主任医师 信阳市妇幼保健院 风湿科 红斑狼疮是一种常见疾病,给很多患者带来困扰,如何早期发现红斑狼疮这对于红斑狼疮的治疗起着相当重的作用。 由于SLE早期表现常不典型。有时仅以一项症状、体征或实验异常为主要依据,常不能确诊或误诊为其它疾病。从而不能及早正确治疗而致误治或恶化。那么如何才能及早发现早期的红斑狼疮患者,而不致已损害多脏器、多系统后才进行诊治呢?广大医务工作者对此也进行了大量工作,在大样本调查的基础上,认为:对青年女性有下列1~2项病象者应疑及SLE,需进行随访观察及深入检查: ⑴长期原因不明反复发热。 ⑵肌肉痛、无力,无关节畸形肿胀的关节痛。 ⑶原因不明之肝、脾、淋巴结肿大。 ⑷原因不明之口腔、鼻粘膜溃疡。 ⑸原因不明的口、眼、鼻干燥。 ⑹雷诺现象,或其它血管病变、动脉炎、静脉炎。 ⑺血小板减少,或(及)白细胞减少,或(及)轻度贫血。 ⑻对多种药物过敏或(及)光过敏。 ⑼无特异病原体的心、肺、胸膜、肾病变。 ⑽不明原因的血沉增块。 ⑾咽痛、咽部异物感。呕吐恶心。 ⑿面部潮红或红斑或皮疹。 ⒀肝肾功能异常,尤其是絮状反应异常,或(及)原因不明的持续高球蛋白,或(及)血浆蛋白减低。 ⒁尿检异常2010年03月28日 20751
20751
 0
0
 0
0
-
 沈敏主任医师 北京协和医院 风湿免疫科 系统性红斑狼疮(Systemic lupus erythematosus,SLE)是一种多因素参与的特异性自身免疫性疾病,突出表现有多种自身抗体,并通过自身免疫复合物等途径,造成几乎全身任何器官系统都可受累。SLE的肺受累远比其它结缔组织病更为常见[1]。SLE可以累及呼吸系统的任何部位包括胸膜、肺实质、肺血管和呼吸肌。主要表现为:肺部感染,胸膜炎,急性狼疮性肺炎,肺泡出血,急性可逆性低氧血症,慢性间质性肺炎(纤维化),阻塞性细支气管炎伴机化性肺炎,呼吸肌无力,肺动脉高压,肺血栓栓塞,阻塞性肺病,上呼吸道功能障碍[2-4]。 SLE肺部受累可以在疾病的任何阶段出现,发病率报道不一,有认为达60%[2,5],而另有报道SLE起病时胸膜受累者占17%,肺受累者占3%,在整个病程中胸膜受累可达36%,肺受累达7%[9]。轻者如胸膜炎可以没有任何症状,重者如肺泡出血则可危及生命。SLE各种肺部病变的临床及影像学表现、甚至组织病理表现可以相互重叠,部分患者在整个病程当中还可以出现不止一种肺部症状。SLE肺部受累提示预后不良,死亡率比没有肺部受累者高两倍以上[6,7]。本文将对SLE的肺部表现进行综述。 一、胸膜病变 SLE胸膜受累比其它结缔组织病更常见,胸膜炎也是SLE最常见的肺部表现,发病率17-60%[3,8,9],尸检证实胸膜炎或胸腔积液发生率可达50-93%[9,10,14]。胸膜炎可为SLE首发症状,45-60%患者表现为胸痛,常伴呼吸困难、咳嗽、低热,可伴或不伴胸腔积液[9]。 胸膜炎的病理特点是淋巴细胞和浆细胞浸润,纤维化,纤维素性胸膜炎伴不同程度机化,苏木精体罕见[2,3,9]。胸腔镜检查可见脏层胸膜上覆结节,免疫荧光检查可见免疫球蛋白和补体沉积[2,3]。胸腔积液外观通常黄色清亮或呈淡血性,一般非血性。均为渗出液,蛋白及乳酸脱氢酶(LDH)含量增高[9,14]。胸腔积液中可以检测出ANA(滴度大于1:320)、抗dsDNA及典型的狼疮细胞,具有相对特异性,但敏感性不高[2,11]。SLE胸腔积液中补体C3、C4降低、免疫复合物水平增高、类风湿因子阳性,但类风湿性关节炎(RA)也可出现类似变化。与后者不同的是,SLE胸腔积液中GLU的水平更高(>56mg/dl,RA<20mg/dl);而RA胸腔积液中LDH的水平更高(>500IU/L)[12]。 16-50%的SLE患者可以通过X线平片发现胸腔积液[9],但Fenlon等[13]分析34例SLE,通过高分辨CT(HRCT)发现仅21%有胸腔积液。胸腔积液一般为少到中量,双侧或单侧分布(各占50%)。大量胸腔积液应注意除外其它疾病。新出现的胸腔积液必须行诊断性穿刺[9]。胸腔积液好转后往往会残留少许胸膜增厚。合并胸膜、心脏和(或)肺部病变的SLE患者比单纯胸膜受累者更容易出现胸腔积液的复发或迅猛加重[9]。 二、急性狼疮性肺炎(Acute Lupus Pneumonitis,ALP) ALP是指突然发生的非感染性肺炎,常伴发热。ALP多为个例或少数病例报道,估计发病率为1-4%[9]。主要表现为突发呼吸困难、咳嗽(伴或不伴咯痰)、胸痛、低氧血症、发热,部分表现为咯血[9,14]。血气分析表现为低碳酸血症和低氧血症,重者可出现呼吸衰竭[2]。ALP可为SLE首发症状,也可在SLE病程的任何阶段出现。由于其死亡率高达50%,所以及时果断的诊断十分关键[2]。对年轻女性、不明原因肺部浸润、有狼疮病情活动的证据者,尤其应警惕ALP。女性患者在产后几天至几周内是ALP的高危期[2]。 ALP的病理非特异性,其特点为肺泡壁损伤和坏死、炎细胞浸润、出血、水肿以及透明膜形成。偶可见苏木精体和狼疮细胞,被认为对诊断SLE特异性高[2,4,9]。可见免疫球蛋白及补体沉积。大血管的血管炎改变十分罕见,有时可见累及毛细血管的微血管炎、小血管中纤维素样血栓形成伴间质性肺炎、坏死性中性粒细胞浸润,但不常见[3,9,14]。这些组织改变的发生机制尚存争议[4,9]。 胸部平片表现为双侧或单侧、以肺底为主的斑片状实变影、局灶性肺不张、隔肌抬高。多数伴胸腔积液。 三、弥漫肺泡出血(Diffuse Alveolar Hemorrhage,DAH)DAH很少见,发病率约占SLE的2%,SLE住院患者的1.5-3.7%,SLE因肺部病变住院患者的22%[16,24]。临床表现各异,可为轻症、隐匿或慢性,也可为急性、重症甚至危及生命。DAH是SLE的潜在危重并发症,死亡率高达50%以上[15-17,20],近年死亡率有所下降,Badsha等[21]报道为36%,Santos-Ocampo等[18]观察的一组7例患者存活率达100%,但大部分报道死亡率仍在50%左右。预后不良与机械通气、合并感染(尤其是院内感染)、发病时予环磷酰胺治疗等因素相关[16]。 DAH多见于年轻女性,主要表现为咯血、呼吸困难、低氧血症、咳嗽、贫血[18-21],超过一半的患者必须行机械通气[16,23,24]。一些主要症状如咯血和低氧血症在起病时可能缺如(约42-66%),许多严重的肺泡出血甚至可能一直完全没有咯血表现[16]。这些不典型的非特异性临床表现使其诊断困难。血红蛋白下降及红细胞压积减低是肺泡出血特征性表现,尤其对于没有咯血表现的患者来说是一个重要线索。Zamora等[16]报道红细胞压积平均下降7.1%,最重者下降18%。ANA及抗dsDNA有助于确诊,补体减低也很常见[23]。有报道[24]SLE合并DAH者抗磷脂抗体(ACL)的阳性率比通常的SLE患者中ACL的阳性率高,但Zamora等[16]的报道并没有得出相同的结论。 DAH通常发生在已确诊SLE的患者,常有高滴度抗dsDNA抗体阳性以及肺外活动的表现。但DAH患者中有20%作为SLE的首发症状[16],因此对于任何未确诊SLE而有DAH表现者,均应行SLE相关的血清学检查,以及ANCA、抗GBM抗体等除外其它肺泡出血原因。DAH与狼疮性肾炎常常合并出现,但后者并不是肺泡出血预后不佳的因素[16,17]。近三分之一DAH患者可同时合并肺部感染,如巨细胞病毒、单纯疱疹病毒、曲霉菌、葡萄球菌、军团菌等[6,24]。 DAH的病理改变多为非特异性,包括间质性肺炎、透明膜、肺泡坏死和水肿以及微血管血栓形成[16,24]。明显的血管炎或坏死非常罕见。80%患者可见肺微血管弥漫损害,称为“毛细血管炎”或“内皮炎”[16]。50%患者可见肺泡壁IgG、C3或免疫复合物颗粒样沉积[2,9]。肺泡灌洗液或肺活检标本的肺泡腔中可见大量充满含铁血黄素的巨噬细胞,而无脓液或其它病原学证据,有助于DAH的诊断。DAH的发病机制不明,免疫复合物介导的损伤、微血管炎或毛细血管炎、与感染或其它因素相关的弥漫性肺泡损伤等因素都可能参与其中。 X线表现为双侧弥漫的、以肺野下带为主的、边界不清的模糊斑片影。肺部阴影通常为双侧对称,也可为不对称甚至单侧。出血停止后肺部阴影可以迅速好转,通常在2-4天内即可恢复正常[9,14]。CT早期表现为散在结节影,结节大小均匀,直径约1-3mm。病情进展表现为急性肺泡出血时,CT可见毛玻璃样模糊影,掩盖原结节影,有时可见含支气管气相的实变影。慢性期改变主要是小叶间隔的增厚,可能是早期间质纤维化的表现[4]。 ALP与DAH无论在临床症状、影象学或病理特点及自然病程上都几乎完全相同。两者很可能是肺泡-毛细血管急性损伤导致肺部病变的同一疾病谱中的两种表现[4,14]。它们与SLE的其它常见肺部并发症也很难鉴别,例如感染、肺栓塞、心衰、尿毒症[14]。但这些病因的鉴别十分关键,尤其对激素和免疫抑制剂治疗的患者,各种细菌感染或机会性感染更常见。因此,必须积极行血培养、痰培养、支气管镜检查或开放肺活检以除外其他引起肺部病变的原因[4,9]。 四、慢性间质性肺病(ChronicInterstitialPneumonia,CIP) 相对于其它结缔组织疾病如RA、硬皮病来说,SLE患者慢性间质性肺病的发病率不高,约3-13%[2-4],但加上无症状受累者发病率则可能更高,有报道SLE肺功能检查异常者达三分之二[9,14]。CIP可能为反复发作的ALP进展而来[3]。 SLE合并CIP可以在疾病的任何阶段出现,但肺部症状往往是疾病最初、最主要的表现。它的临床症状、影象学及病理特点与特发性肺间质纤维化(IPF)很相似,但前者往往病情更轻,进展也更缓慢,进展迅速而危重者罕见[3,4]。CIP发病平均年龄46岁,临床特点包括进行性呼吸困难、干咳。查体可见发热、紫绀、杵状指、双肺底爆裂音[2,9]。肺功能检查特点为潮气量、肺总量及弥散量下降。 CIP与IPF的病理特点类似。疾病早期表现为肺泡炎,肺泡壁及肺泡腔内可见大量活化的免疫细胞及炎细胞,支气管周围淋巴样增生,II型肺泡细胞增生。反复炎症致肺泡结构损毁变形。成纤维母细胞增生及大量胶原和细胞外基质的产生导致致密瘢痕形成。病变进展不均一,炎症活动与致密纤维化同时存在[4]。肺泡灌洗液中可见大量炎细胞、免疫球蛋白、免疫复合物、细胞因子及生长因子[4]。 影像学异常发现(6-24%)可能比CIP的临床症状发生率稍多[3,4]。病情早期即使有症状或肺功能已出现异常者,X线也可能无异常改变[13]。随着疾病的进展,X线表现为双侧肺底不规则线状模糊影及毛玻璃样改变[25]。晚期则为蜂窝状改变及肺容积缩小[25]。HRCT则主要表现为以肺底为主的不规则线状模糊影,毛玻璃样改变,蜂窝状改变,牵拉性肺不张。散在结节影及小叶间隔增厚较少见[25]。纵隔淋巴结轻度肿大也属常见。尽管HRCT在诊断SLE合并肺纤维化中的作用尚需进一步研究,但HRCT确实是一项值得推崇的用于了解肺蜂窝状改变或炎症程度的无创性检查。 五、肺血管病变 1、 急性可逆性低氧血症 急性可逆性低氧血症近来报道多见于危重病人。临床表现胸痛或胸部不适、呼吸困难、低氧血症、阻塞性血管病引起的弥散功能障碍、肺泡-动脉氧浓度差扩大[2]。与弥漫性肺实质病变无关。可能的发病机制为增生的内皮细胞及补体的激活导致肺血管内中性粒细胞淤滞,血管细胞黏附因子(VCAM)及细胞间黏附因子(ICAM)也起到一定作用[2]。大多数患者对大剂量激素治疗反应较好。小剂量激素与大剂量阿司匹林联合应用有助于改善肺部症状,但对控制全身病情活动不够。 2、 血管病(包括肺动脉高压) SLE肺实质病变可能同时合并肺血管受累,但血管炎并不是大多数肺实质病变的基本损害。相反,在完全没有任何肺实质受累的患者却可以出现明显的肺血管病变以至进展为肺心病甚至死亡[14]。SLE合并肺动脉高压的发生机制尚不清楚,可能的机制包括间质性肺炎、肺小动脉血管炎、原位血栓形成或肺血栓栓塞、肺血管收缩。SLE合并肺动脉高压发病率约10%[14],其临床表现与原发性肺动脉高压相似。以18-49岁中青年多见,女:男=10:1。主要表现为进行性呼吸困难,活动耐量下降,右心功能不全,最终进展为肺心病。75%同时合并雷诺现象,ACL阳性率60-68%[2]。外周水肿,尤其是双下肢水肿的患者往往提示肺心病。SLE合并肺动脉高压提示预后不好,两年存活率不超过50%[3]。 SLE常常出现肺血管受累,近50%患者有肺血管病理改变,但不同报道其发生率各不相同[4]。急性损害表现为类纤维蛋白坏死和血管炎。慢性损害表现为动脉内膜或外膜周围纤维化、中层肥厚以及弹力层断裂。通常只累及小血管,而以肌层动脉最常见、最严重。尚可有不同程度的平滑肌(中层)肥厚和增生、内层纤维化、肺小动脉炎细胞浸润、弹力层破坏以及原位血栓形成[4,9]。 疾病早期X线可为正常。进展期表现为右心室扩大、中心肺动脉扩张、远端动脉因血管阻塞而呈残根状。肺通气/血流显像与肺动脉造影可除外肺栓塞。心脏彩超可测量右心室及肺动脉压力、各房室内径,并可除外心内分流,敏感性高[4,9]。 3、 肺栓塞 SLE患者狼疮抗凝物阳性是血管内血栓形成的危险因素。急慢性肺栓塞与抗磷脂抗体(ACL)相关[26]。一项对842例SLE患者的研究[27]表明,ACL阳性者IgG和IgM两种亚型分别占24%和13%,与ACL阴性者相比肺栓塞的发生率明显增高(分别为30%和9%)。而另一项对390例SLE患者的分析[28]发现ACL阳性率为47%,但与肺栓塞却没有相关性。因此有可能只是ACL的某种亚型与肺栓塞相关。反复血栓栓塞的患者应终生抗凝。此外,应同时予积极的激素和免疫抑制剂的治疗以控制血栓。 六、呼吸肌病变 SLE患者胸片上常可见到膈肌上抬、肺容积进行性缩小,伴进行性呼吸困难,被称为萎缩肺综合征(shrinking lung syndrome)。原发性膈肌肌病可能是原因之一,尤其是最严重的限制性呼吸困难患者[4]。膈肌运动减弱也可能与胸膜粘连有关[2]。主要表现为呼吸困难,也可出现胸痛、发热、少量胸腔积液。激素治疗后发热和胸膜炎大多好转,但呼吸困难改善不明显,尤其是已出现明显膈肌抬高的患者。尽管起病时呼吸受限和呼吸困难症状很重,但膈肌功能障碍的总体预后较好[4]。在随访多年后,许多患者并没有出现潮气量的进一步减少。 两侧膈肌抬高在SLE患者的胸部平片上很常见,同时膈肌的运动也减弱。膈肌上方还可见到亚段肺不张,偶可见边界不清的模糊斑片影。 七、呼吸道病变 1、上呼吸道病变 相对于类风湿性关节炎、韦格氏肉芽肿、复发性多软骨炎等疾病而言,上呼吸道病变在SLE中并不常见。有报道SLE并发咽下溃疡,喉部炎症,会厌炎,声门下狭窄,声带麻痹[2]。活动期SLE尤其容易在气管插管后出现上气道并发症[2]。 2、下呼吸道病变 阻塞性细支气管炎伴机化性肺炎(Bronchiolitis Obliterans Organizing Pneumonia,BOOP)是指病理特点为小气道及肺泡管内肉芽组织栓,常与细支气管及肺实质炎症合并存在。BOOP可为特发性,也可继发于误吸、感染、胶原结缔组织病等多种疾病。近年来屡有文献报道SLE患者合并BOOP[2,4,9,29],中年女性多见。BOOP起病可为急性或亚急性,临床表现不特异,主要表现为发热、咳嗽、呼吸困难、低氧血症、斑片或弥漫间质浸润影。肺功能检查典型者提示限制性通气障碍。确诊常需肺活检,激素治疗有效。总体预后较好,三分之一患者可以自行缓解。 BOOP病理表现为呼吸性细支气管及肺泡管内,由未成熟的纤维母细胞和马森小体(Masson bodies)组成的纤维组织阻塞,伴细支气管及其周围间质的炎症改变。 BOOP典型影象学表现为双侧散在毛玻璃样阴影或含气实变影,所有肺带均可受累[29]。最常见的CT改变是双侧含气实变影。50-60%明显沿胸膜分布。可见支气管扩张、毛玻璃样改变和散在中央小叶结节影。纵隔淋巴结肿大和胸腔积液各占三分之一[4,29]。BOOP作为独立的临床病理类型,又与SLE其它肺部病变的临床及影象学存在相似之处,因此存在漏诊[9]。随着对SLE合并急性或亚急性肺损害患者肺活检率的增加,对SLE合并BOOP的认识将更加深入。 八、肺部感染 呼吸道感染在SLE患者中发病率很高,基于以下原因:首先,SLE患者免疫功能紊乱,肺泡巨噬细胞抗菌活性低下;其次,激素和其它免疫抑制剂的使用;第三,肺水肿、呼吸肌无力等因素加重感染。呼吸道感染是SLE发病和死亡的重要原因,仅次于败血症和肾功能衰竭[4]。因此对SLE患者任何新出现的肺部浸润都必须首先重点除外肺部感染,尤其是激素和免疫抑制剂治疗者。 无论普通细菌或条件致病菌均可导致SLE肺部感染。SLE患者机会性感染包括曲霉病,隐球菌病,卡氏肺囊虫感染,巨细胞病毒感染,以及奴卡氏菌感染。奴卡氏菌感染通常进展迅速,如不及时治疗死亡率高。多数患者早期诊断、积极治疗病情好转。胸部平片常表现为多发斑片影或结节肿块,部分形成空腔。 有研究表明SLE患者结核发病率为5%,但由于诊断的延迟,粟粒性肺结核及肺外结核的发病率更高[2]。由于结核引起的消瘦、发热等症状也可能是SLE的首发症状,因此结核最初的诊断往往不够及时,以致病情进展,预后不佳。结核是直接导致SLE死亡的原因之一,而诊断不及时是其高死亡率的原因之一。 九、小结 一半以上的SLE患者在其病程当中或早或晚均会出现胸膜或肺实质受累。由于肺部病变是SLE的主要临床表现之一,并且往往预示着转归,因此临床医生必须提高对SLE肺部受累的临床症状、影象学表现的认识,以早期诊断,早期给予正确的治疗。参考文献1. Todd NW, Wise RA. Respiratory complications in the collagen vascular diseases. Clin Pulm Med 1996; 3: 101-12.2. Murin S, Wiedemann HP, Matthay RA. Pulmonary manifestations of systemic lupus erythematosus. Clin Chest Med 1998; 19; 641-65.3. Keane MP, Lynch JP. Pleuropulmonary manifestations of systemic lupus erythematosus. Thorax 2000; 55: 159-66.4. Kim JS, Lee KS, Koh EM, et al. Thoracic involvement of systemic lupus erythematosus: clinical, pathologic, and radiologic findings. J Comput Assist Tomogr 2000; 24: 9-18.5. Bankier AA, Kiener HP, Wiesmayr MN, et al. Discrete lung involvement in systemic lupus erythematosus: CT assessment. Radiology 1995; 196: 835-40.6. Abu-Shakra M, Urowitz MB, Gladman DD, et al. Mortality studies in systemic lupus erythematosus. Results from a single center. I. Causes of death. J Rheumatol 1995; 22: 1259-65.7. Sroll T, Seifert B, Isenberg DA. SLICC/ACR Damage Index is valid, and renal and pulmonary organ scores are predictors of severe outcome in patients with systemic lupus erythematosus. Br J Rheumatol 1996; 35: 248-60.8. Fishback N, Koss MN. Pulmonary involvement in systemic lupus erythematosus. Curr Opin Pulm Med 1995; 1: 368-75.9. Orens JB, Martinez FJ, Lynch JP III. Pleuropulmonary manifestations of systemic lupus erythematosus. Rheum Dis Clin North Am 1994; 20: 159-93.10. Ropes MW. Systemic lupus erythematosus. Cambrige: Harvard University Press, 1976.11. Naylor B. Cytological aspects of pleural, peritoneal and pericardial fluids from patients with systemic lupus erythematosus. Cytopathology 1992; 3: 1-8.12. Sahn SA. The pathophysiology of pleural dffusions. Annu Rev Med 1990; 41: 7-13.13. Fenlon HM, Doran M, Sant SM, et al. High-resolution chest CT in systemic lupus erythematosus. AJR 1996; 166: 301-7.14. Wiedemann HP, Matthay RA. Pulmonary manifestation of systemic lupus erythematosus. J Thorac Imag 1992; 7: 1-18.15. Lee JG, Joo KW, Chung WK, et al. Diffuse alveolar hemorrhage in lupus nephritis. Clin Nephrol 2000; 54: 282-8.16. Zamora MR, Warner ML, Tuder R, et al. Diffuse alveolar hemorrhage and systemic lupus erythematosus. Clinical presentation, histology, survival, and outcome. Medicine (Baltimore) 1997; 76: 192-202.17. Liu MF, Lee JH, Weng TH, et al. Clinical experience of 13 cases with severe pulmonary hemorrhage in systemic lupus erythematosus with active nephritis. Scand J Rheumatol 1998; 27: 291-5.18. Santos-Ocampo AS, Mandell BF, Fessler BJ. Alveolar hemorrhage in systemic lupus erythematosus. Presentation and management. Chest 2000; 118: 1083-90.19. Cheema GS, Quismorio FP. Interstitial lung disease in systemic lupus erythematosus. Curr Opin Pulm Med 2000; 6: 424-9.20. Chang MY, Fang JT, Chen YC, et al. Diffuse alveolar hemorrhage in systemic lupus erythematosus: a single center retrospective study in Taiwan. Ren Fail 2002; 24: 791-802.21. Badsha H, The CL, Kong KO, et al. Pulmonary hemorrhage in systemic lupus erythematosus. Semin Arthritis Rheum 2003; 33: 414-21.22. Hoshi K, Matsuda M, Ishikawa M, et al. Successful treatment of fulminant pulmonary hemorrhage associated with systemic lupus erythematosus. Clin Rheumatol 2004; 23: 252-5.23. Erichson RW, Franklin WA, Emlen W. Treatment of hemorrhagic lupus pneumonitis with plasmapheresis. Arthritis Rheum 1994; 24: 114-6.24. Schwab EP, Schumacher HR Jr, Freundlich B, et al. Pulmonary alveolar hemorrhage in systemic lupus erythematosus. Semin Arthritis Rheum 1993; 23: 8-14.25. McAdams HP, Rosado-de-Christenson ML, Wehunt WD, et al. The aophabet soup revisited: the chronic interstitial pneumonia in the 1990s. Radiographics 1996; 16: 1009-13.26. Goldhaber SZ. Pulmonary embolism. N Engl J Med 1998; 339: 93-104.27. Cervera R, Khamashta MA, Font J, et al. Systemic lupus erythematosus: clinical and immunologic patterns of disease expression in a cohort of 1000 patients. The European Working Party on Systemic Lupus Erythematosus. Medicine (Baltimore) 1993; 72: 113-24.28. Abu-Shakra M, Gladman DD, Urowitz MB, et al. Anticardiolipin antibodies in systemic lupus erythematosus: clinical and laboratory correlations. Am J Med 1995; 99: 624-8.29. Mana F, Mets T, Vinchen W, et al. The association of bronchiolitis obliterans organizing pneumonia, systemic lupus erythematosus, and Hunner’s cystitis. Chest 1993; 104: 642-9.2009年06月10日
沈敏主任医师 北京协和医院 风湿免疫科 系统性红斑狼疮(Systemic lupus erythematosus,SLE)是一种多因素参与的特异性自身免疫性疾病,突出表现有多种自身抗体,并通过自身免疫复合物等途径,造成几乎全身任何器官系统都可受累。SLE的肺受累远比其它结缔组织病更为常见[1]。SLE可以累及呼吸系统的任何部位包括胸膜、肺实质、肺血管和呼吸肌。主要表现为:肺部感染,胸膜炎,急性狼疮性肺炎,肺泡出血,急性可逆性低氧血症,慢性间质性肺炎(纤维化),阻塞性细支气管炎伴机化性肺炎,呼吸肌无力,肺动脉高压,肺血栓栓塞,阻塞性肺病,上呼吸道功能障碍[2-4]。 SLE肺部受累可以在疾病的任何阶段出现,发病率报道不一,有认为达60%[2,5],而另有报道SLE起病时胸膜受累者占17%,肺受累者占3%,在整个病程中胸膜受累可达36%,肺受累达7%[9]。轻者如胸膜炎可以没有任何症状,重者如肺泡出血则可危及生命。SLE各种肺部病变的临床及影像学表现、甚至组织病理表现可以相互重叠,部分患者在整个病程当中还可以出现不止一种肺部症状。SLE肺部受累提示预后不良,死亡率比没有肺部受累者高两倍以上[6,7]。本文将对SLE的肺部表现进行综述。 一、胸膜病变 SLE胸膜受累比其它结缔组织病更常见,胸膜炎也是SLE最常见的肺部表现,发病率17-60%[3,8,9],尸检证实胸膜炎或胸腔积液发生率可达50-93%[9,10,14]。胸膜炎可为SLE首发症状,45-60%患者表现为胸痛,常伴呼吸困难、咳嗽、低热,可伴或不伴胸腔积液[9]。 胸膜炎的病理特点是淋巴细胞和浆细胞浸润,纤维化,纤维素性胸膜炎伴不同程度机化,苏木精体罕见[2,3,9]。胸腔镜检查可见脏层胸膜上覆结节,免疫荧光检查可见免疫球蛋白和补体沉积[2,3]。胸腔积液外观通常黄色清亮或呈淡血性,一般非血性。均为渗出液,蛋白及乳酸脱氢酶(LDH)含量增高[9,14]。胸腔积液中可以检测出ANA(滴度大于1:320)、抗dsDNA及典型的狼疮细胞,具有相对特异性,但敏感性不高[2,11]。SLE胸腔积液中补体C3、C4降低、免疫复合物水平增高、类风湿因子阳性,但类风湿性关节炎(RA)也可出现类似变化。与后者不同的是,SLE胸腔积液中GLU的水平更高(>56mg/dl,RA<20mg/dl);而RA胸腔积液中LDH的水平更高(>500IU/L)[12]。 16-50%的SLE患者可以通过X线平片发现胸腔积液[9],但Fenlon等[13]分析34例SLE,通过高分辨CT(HRCT)发现仅21%有胸腔积液。胸腔积液一般为少到中量,双侧或单侧分布(各占50%)。大量胸腔积液应注意除外其它疾病。新出现的胸腔积液必须行诊断性穿刺[9]。胸腔积液好转后往往会残留少许胸膜增厚。合并胸膜、心脏和(或)肺部病变的SLE患者比单纯胸膜受累者更容易出现胸腔积液的复发或迅猛加重[9]。 二、急性狼疮性肺炎(Acute Lupus Pneumonitis,ALP) ALP是指突然发生的非感染性肺炎,常伴发热。ALP多为个例或少数病例报道,估计发病率为1-4%[9]。主要表现为突发呼吸困难、咳嗽(伴或不伴咯痰)、胸痛、低氧血症、发热,部分表现为咯血[9,14]。血气分析表现为低碳酸血症和低氧血症,重者可出现呼吸衰竭[2]。ALP可为SLE首发症状,也可在SLE病程的任何阶段出现。由于其死亡率高达50%,所以及时果断的诊断十分关键[2]。对年轻女性、不明原因肺部浸润、有狼疮病情活动的证据者,尤其应警惕ALP。女性患者在产后几天至几周内是ALP的高危期[2]。 ALP的病理非特异性,其特点为肺泡壁损伤和坏死、炎细胞浸润、出血、水肿以及透明膜形成。偶可见苏木精体和狼疮细胞,被认为对诊断SLE特异性高[2,4,9]。可见免疫球蛋白及补体沉积。大血管的血管炎改变十分罕见,有时可见累及毛细血管的微血管炎、小血管中纤维素样血栓形成伴间质性肺炎、坏死性中性粒细胞浸润,但不常见[3,9,14]。这些组织改变的发生机制尚存争议[4,9]。 胸部平片表现为双侧或单侧、以肺底为主的斑片状实变影、局灶性肺不张、隔肌抬高。多数伴胸腔积液。 三、弥漫肺泡出血(Diffuse Alveolar Hemorrhage,DAH)DAH很少见,发病率约占SLE的2%,SLE住院患者的1.5-3.7%,SLE因肺部病变住院患者的22%[16,24]。临床表现各异,可为轻症、隐匿或慢性,也可为急性、重症甚至危及生命。DAH是SLE的潜在危重并发症,死亡率高达50%以上[15-17,20],近年死亡率有所下降,Badsha等[21]报道为36%,Santos-Ocampo等[18]观察的一组7例患者存活率达100%,但大部分报道死亡率仍在50%左右。预后不良与机械通气、合并感染(尤其是院内感染)、发病时予环磷酰胺治疗等因素相关[16]。 DAH多见于年轻女性,主要表现为咯血、呼吸困难、低氧血症、咳嗽、贫血[18-21],超过一半的患者必须行机械通气[16,23,24]。一些主要症状如咯血和低氧血症在起病时可能缺如(约42-66%),许多严重的肺泡出血甚至可能一直完全没有咯血表现[16]。这些不典型的非特异性临床表现使其诊断困难。血红蛋白下降及红细胞压积减低是肺泡出血特征性表现,尤其对于没有咯血表现的患者来说是一个重要线索。Zamora等[16]报道红细胞压积平均下降7.1%,最重者下降18%。ANA及抗dsDNA有助于确诊,补体减低也很常见[23]。有报道[24]SLE合并DAH者抗磷脂抗体(ACL)的阳性率比通常的SLE患者中ACL的阳性率高,但Zamora等[16]的报道并没有得出相同的结论。 DAH通常发生在已确诊SLE的患者,常有高滴度抗dsDNA抗体阳性以及肺外活动的表现。但DAH患者中有20%作为SLE的首发症状[16],因此对于任何未确诊SLE而有DAH表现者,均应行SLE相关的血清学检查,以及ANCA、抗GBM抗体等除外其它肺泡出血原因。DAH与狼疮性肾炎常常合并出现,但后者并不是肺泡出血预后不佳的因素[16,17]。近三分之一DAH患者可同时合并肺部感染,如巨细胞病毒、单纯疱疹病毒、曲霉菌、葡萄球菌、军团菌等[6,24]。 DAH的病理改变多为非特异性,包括间质性肺炎、透明膜、肺泡坏死和水肿以及微血管血栓形成[16,24]。明显的血管炎或坏死非常罕见。80%患者可见肺微血管弥漫损害,称为“毛细血管炎”或“内皮炎”[16]。50%患者可见肺泡壁IgG、C3或免疫复合物颗粒样沉积[2,9]。肺泡灌洗液或肺活检标本的肺泡腔中可见大量充满含铁血黄素的巨噬细胞,而无脓液或其它病原学证据,有助于DAH的诊断。DAH的发病机制不明,免疫复合物介导的损伤、微血管炎或毛细血管炎、与感染或其它因素相关的弥漫性肺泡损伤等因素都可能参与其中。 X线表现为双侧弥漫的、以肺野下带为主的、边界不清的模糊斑片影。肺部阴影通常为双侧对称,也可为不对称甚至单侧。出血停止后肺部阴影可以迅速好转,通常在2-4天内即可恢复正常[9,14]。CT早期表现为散在结节影,结节大小均匀,直径约1-3mm。病情进展表现为急性肺泡出血时,CT可见毛玻璃样模糊影,掩盖原结节影,有时可见含支气管气相的实变影。慢性期改变主要是小叶间隔的增厚,可能是早期间质纤维化的表现[4]。 ALP与DAH无论在临床症状、影象学或病理特点及自然病程上都几乎完全相同。两者很可能是肺泡-毛细血管急性损伤导致肺部病变的同一疾病谱中的两种表现[4,14]。它们与SLE的其它常见肺部并发症也很难鉴别,例如感染、肺栓塞、心衰、尿毒症[14]。但这些病因的鉴别十分关键,尤其对激素和免疫抑制剂治疗的患者,各种细菌感染或机会性感染更常见。因此,必须积极行血培养、痰培养、支气管镜检查或开放肺活检以除外其他引起肺部病变的原因[4,9]。 四、慢性间质性肺病(ChronicInterstitialPneumonia,CIP) 相对于其它结缔组织疾病如RA、硬皮病来说,SLE患者慢性间质性肺病的发病率不高,约3-13%[2-4],但加上无症状受累者发病率则可能更高,有报道SLE肺功能检查异常者达三分之二[9,14]。CIP可能为反复发作的ALP进展而来[3]。 SLE合并CIP可以在疾病的任何阶段出现,但肺部症状往往是疾病最初、最主要的表现。它的临床症状、影象学及病理特点与特发性肺间质纤维化(IPF)很相似,但前者往往病情更轻,进展也更缓慢,进展迅速而危重者罕见[3,4]。CIP发病平均年龄46岁,临床特点包括进行性呼吸困难、干咳。查体可见发热、紫绀、杵状指、双肺底爆裂音[2,9]。肺功能检查特点为潮气量、肺总量及弥散量下降。 CIP与IPF的病理特点类似。疾病早期表现为肺泡炎,肺泡壁及肺泡腔内可见大量活化的免疫细胞及炎细胞,支气管周围淋巴样增生,II型肺泡细胞增生。反复炎症致肺泡结构损毁变形。成纤维母细胞增生及大量胶原和细胞外基质的产生导致致密瘢痕形成。病变进展不均一,炎症活动与致密纤维化同时存在[4]。肺泡灌洗液中可见大量炎细胞、免疫球蛋白、免疫复合物、细胞因子及生长因子[4]。 影像学异常发现(6-24%)可能比CIP的临床症状发生率稍多[3,4]。病情早期即使有症状或肺功能已出现异常者,X线也可能无异常改变[13]。随着疾病的进展,X线表现为双侧肺底不规则线状模糊影及毛玻璃样改变[25]。晚期则为蜂窝状改变及肺容积缩小[25]。HRCT则主要表现为以肺底为主的不规则线状模糊影,毛玻璃样改变,蜂窝状改变,牵拉性肺不张。散在结节影及小叶间隔增厚较少见[25]。纵隔淋巴结轻度肿大也属常见。尽管HRCT在诊断SLE合并肺纤维化中的作用尚需进一步研究,但HRCT确实是一项值得推崇的用于了解肺蜂窝状改变或炎症程度的无创性检查。 五、肺血管病变 1、 急性可逆性低氧血症 急性可逆性低氧血症近来报道多见于危重病人。临床表现胸痛或胸部不适、呼吸困难、低氧血症、阻塞性血管病引起的弥散功能障碍、肺泡-动脉氧浓度差扩大[2]。与弥漫性肺实质病变无关。可能的发病机制为增生的内皮细胞及补体的激活导致肺血管内中性粒细胞淤滞,血管细胞黏附因子(VCAM)及细胞间黏附因子(ICAM)也起到一定作用[2]。大多数患者对大剂量激素治疗反应较好。小剂量激素与大剂量阿司匹林联合应用有助于改善肺部症状,但对控制全身病情活动不够。 2、 血管病(包括肺动脉高压) SLE肺实质病变可能同时合并肺血管受累,但血管炎并不是大多数肺实质病变的基本损害。相反,在完全没有任何肺实质受累的患者却可以出现明显的肺血管病变以至进展为肺心病甚至死亡[14]。SLE合并肺动脉高压的发生机制尚不清楚,可能的机制包括间质性肺炎、肺小动脉血管炎、原位血栓形成或肺血栓栓塞、肺血管收缩。SLE合并肺动脉高压发病率约10%[14],其临床表现与原发性肺动脉高压相似。以18-49岁中青年多见,女:男=10:1。主要表现为进行性呼吸困难,活动耐量下降,右心功能不全,最终进展为肺心病。75%同时合并雷诺现象,ACL阳性率60-68%[2]。外周水肿,尤其是双下肢水肿的患者往往提示肺心病。SLE合并肺动脉高压提示预后不好,两年存活率不超过50%[3]。 SLE常常出现肺血管受累,近50%患者有肺血管病理改变,但不同报道其发生率各不相同[4]。急性损害表现为类纤维蛋白坏死和血管炎。慢性损害表现为动脉内膜或外膜周围纤维化、中层肥厚以及弹力层断裂。通常只累及小血管,而以肌层动脉最常见、最严重。尚可有不同程度的平滑肌(中层)肥厚和增生、内层纤维化、肺小动脉炎细胞浸润、弹力层破坏以及原位血栓形成[4,9]。 疾病早期X线可为正常。进展期表现为右心室扩大、中心肺动脉扩张、远端动脉因血管阻塞而呈残根状。肺通气/血流显像与肺动脉造影可除外肺栓塞。心脏彩超可测量右心室及肺动脉压力、各房室内径,并可除外心内分流,敏感性高[4,9]。 3、 肺栓塞 SLE患者狼疮抗凝物阳性是血管内血栓形成的危险因素。急慢性肺栓塞与抗磷脂抗体(ACL)相关[26]。一项对842例SLE患者的研究[27]表明,ACL阳性者IgG和IgM两种亚型分别占24%和13%,与ACL阴性者相比肺栓塞的发生率明显增高(分别为30%和9%)。而另一项对390例SLE患者的分析[28]发现ACL阳性率为47%,但与肺栓塞却没有相关性。因此有可能只是ACL的某种亚型与肺栓塞相关。反复血栓栓塞的患者应终生抗凝。此外,应同时予积极的激素和免疫抑制剂的治疗以控制血栓。 六、呼吸肌病变 SLE患者胸片上常可见到膈肌上抬、肺容积进行性缩小,伴进行性呼吸困难,被称为萎缩肺综合征(shrinking lung syndrome)。原发性膈肌肌病可能是原因之一,尤其是最严重的限制性呼吸困难患者[4]。膈肌运动减弱也可能与胸膜粘连有关[2]。主要表现为呼吸困难,也可出现胸痛、发热、少量胸腔积液。激素治疗后发热和胸膜炎大多好转,但呼吸困难改善不明显,尤其是已出现明显膈肌抬高的患者。尽管起病时呼吸受限和呼吸困难症状很重,但膈肌功能障碍的总体预后较好[4]。在随访多年后,许多患者并没有出现潮气量的进一步减少。 两侧膈肌抬高在SLE患者的胸部平片上很常见,同时膈肌的运动也减弱。膈肌上方还可见到亚段肺不张,偶可见边界不清的模糊斑片影。 七、呼吸道病变 1、上呼吸道病变 相对于类风湿性关节炎、韦格氏肉芽肿、复发性多软骨炎等疾病而言,上呼吸道病变在SLE中并不常见。有报道SLE并发咽下溃疡,喉部炎症,会厌炎,声门下狭窄,声带麻痹[2]。活动期SLE尤其容易在气管插管后出现上气道并发症[2]。 2、下呼吸道病变 阻塞性细支气管炎伴机化性肺炎(Bronchiolitis Obliterans Organizing Pneumonia,BOOP)是指病理特点为小气道及肺泡管内肉芽组织栓,常与细支气管及肺实质炎症合并存在。BOOP可为特发性,也可继发于误吸、感染、胶原结缔组织病等多种疾病。近年来屡有文献报道SLE患者合并BOOP[2,4,9,29],中年女性多见。BOOP起病可为急性或亚急性,临床表现不特异,主要表现为发热、咳嗽、呼吸困难、低氧血症、斑片或弥漫间质浸润影。肺功能检查典型者提示限制性通气障碍。确诊常需肺活检,激素治疗有效。总体预后较好,三分之一患者可以自行缓解。 BOOP病理表现为呼吸性细支气管及肺泡管内,由未成熟的纤维母细胞和马森小体(Masson bodies)组成的纤维组织阻塞,伴细支气管及其周围间质的炎症改变。 BOOP典型影象学表现为双侧散在毛玻璃样阴影或含气实变影,所有肺带均可受累[29]。最常见的CT改变是双侧含气实变影。50-60%明显沿胸膜分布。可见支气管扩张、毛玻璃样改变和散在中央小叶结节影。纵隔淋巴结肿大和胸腔积液各占三分之一[4,29]。BOOP作为独立的临床病理类型,又与SLE其它肺部病变的临床及影象学存在相似之处,因此存在漏诊[9]。随着对SLE合并急性或亚急性肺损害患者肺活检率的增加,对SLE合并BOOP的认识将更加深入。 八、肺部感染 呼吸道感染在SLE患者中发病率很高,基于以下原因:首先,SLE患者免疫功能紊乱,肺泡巨噬细胞抗菌活性低下;其次,激素和其它免疫抑制剂的使用;第三,肺水肿、呼吸肌无力等因素加重感染。呼吸道感染是SLE发病和死亡的重要原因,仅次于败血症和肾功能衰竭[4]。因此对SLE患者任何新出现的肺部浸润都必须首先重点除外肺部感染,尤其是激素和免疫抑制剂治疗者。 无论普通细菌或条件致病菌均可导致SLE肺部感染。SLE患者机会性感染包括曲霉病,隐球菌病,卡氏肺囊虫感染,巨细胞病毒感染,以及奴卡氏菌感染。奴卡氏菌感染通常进展迅速,如不及时治疗死亡率高。多数患者早期诊断、积极治疗病情好转。胸部平片常表现为多发斑片影或结节肿块,部分形成空腔。 有研究表明SLE患者结核发病率为5%,但由于诊断的延迟,粟粒性肺结核及肺外结核的发病率更高[2]。由于结核引起的消瘦、发热等症状也可能是SLE的首发症状,因此结核最初的诊断往往不够及时,以致病情进展,预后不佳。结核是直接导致SLE死亡的原因之一,而诊断不及时是其高死亡率的原因之一。 九、小结 一半以上的SLE患者在其病程当中或早或晚均会出现胸膜或肺实质受累。由于肺部病变是SLE的主要临床表现之一,并且往往预示着转归,因此临床医生必须提高对SLE肺部受累的临床症状、影象学表现的认识,以早期诊断,早期给予正确的治疗。参考文献1. Todd NW, Wise RA. Respiratory complications in the collagen vascular diseases. Clin Pulm Med 1996; 3: 101-12.2. Murin S, Wiedemann HP, Matthay RA. Pulmonary manifestations of systemic lupus erythematosus. Clin Chest Med 1998; 19; 641-65.3. Keane MP, Lynch JP. Pleuropulmonary manifestations of systemic lupus erythematosus. Thorax 2000; 55: 159-66.4. Kim JS, Lee KS, Koh EM, et al. Thoracic involvement of systemic lupus erythematosus: clinical, pathologic, and radiologic findings. J Comput Assist Tomogr 2000; 24: 9-18.5. Bankier AA, Kiener HP, Wiesmayr MN, et al. Discrete lung involvement in systemic lupus erythematosus: CT assessment. Radiology 1995; 196: 835-40.6. Abu-Shakra M, Urowitz MB, Gladman DD, et al. Mortality studies in systemic lupus erythematosus. Results from a single center. I. Causes of death. J Rheumatol 1995; 22: 1259-65.7. Sroll T, Seifert B, Isenberg DA. SLICC/ACR Damage Index is valid, and renal and pulmonary organ scores are predictors of severe outcome in patients with systemic lupus erythematosus. Br J Rheumatol 1996; 35: 248-60.8. Fishback N, Koss MN. Pulmonary involvement in systemic lupus erythematosus. Curr Opin Pulm Med 1995; 1: 368-75.9. Orens JB, Martinez FJ, Lynch JP III. Pleuropulmonary manifestations of systemic lupus erythematosus. Rheum Dis Clin North Am 1994; 20: 159-93.10. Ropes MW. Systemic lupus erythematosus. Cambrige: Harvard University Press, 1976.11. Naylor B. Cytological aspects of pleural, peritoneal and pericardial fluids from patients with systemic lupus erythematosus. Cytopathology 1992; 3: 1-8.12. Sahn SA. The pathophysiology of pleural dffusions. Annu Rev Med 1990; 41: 7-13.13. Fenlon HM, Doran M, Sant SM, et al. High-resolution chest CT in systemic lupus erythematosus. AJR 1996; 166: 301-7.14. Wiedemann HP, Matthay RA. Pulmonary manifestation of systemic lupus erythematosus. J Thorac Imag 1992; 7: 1-18.15. Lee JG, Joo KW, Chung WK, et al. Diffuse alveolar hemorrhage in lupus nephritis. Clin Nephrol 2000; 54: 282-8.16. Zamora MR, Warner ML, Tuder R, et al. Diffuse alveolar hemorrhage and systemic lupus erythematosus. Clinical presentation, histology, survival, and outcome. Medicine (Baltimore) 1997; 76: 192-202.17. Liu MF, Lee JH, Weng TH, et al. Clinical experience of 13 cases with severe pulmonary hemorrhage in systemic lupus erythematosus with active nephritis. Scand J Rheumatol 1998; 27: 291-5.18. Santos-Ocampo AS, Mandell BF, Fessler BJ. Alveolar hemorrhage in systemic lupus erythematosus. Presentation and management. Chest 2000; 118: 1083-90.19. Cheema GS, Quismorio FP. Interstitial lung disease in systemic lupus erythematosus. Curr Opin Pulm Med 2000; 6: 424-9.20. Chang MY, Fang JT, Chen YC, et al. Diffuse alveolar hemorrhage in systemic lupus erythematosus: a single center retrospective study in Taiwan. Ren Fail 2002; 24: 791-802.21. Badsha H, The CL, Kong KO, et al. Pulmonary hemorrhage in systemic lupus erythematosus. Semin Arthritis Rheum 2003; 33: 414-21.22. Hoshi K, Matsuda M, Ishikawa M, et al. Successful treatment of fulminant pulmonary hemorrhage associated with systemic lupus erythematosus. Clin Rheumatol 2004; 23: 252-5.23. Erichson RW, Franklin WA, Emlen W. Treatment of hemorrhagic lupus pneumonitis with plasmapheresis. Arthritis Rheum 1994; 24: 114-6.24. Schwab EP, Schumacher HR Jr, Freundlich B, et al. Pulmonary alveolar hemorrhage in systemic lupus erythematosus. Semin Arthritis Rheum 1993; 23: 8-14.25. McAdams HP, Rosado-de-Christenson ML, Wehunt WD, et al. The aophabet soup revisited: the chronic interstitial pneumonia in the 1990s. Radiographics 1996; 16: 1009-13.26. Goldhaber SZ. Pulmonary embolism. N Engl J Med 1998; 339: 93-104.27. Cervera R, Khamashta MA, Font J, et al. Systemic lupus erythematosus: clinical and immunologic patterns of disease expression in a cohort of 1000 patients. The European Working Party on Systemic Lupus Erythematosus. Medicine (Baltimore) 1993; 72: 113-24.28. Abu-Shakra M, Gladman DD, Urowitz MB, et al. Anticardiolipin antibodies in systemic lupus erythematosus: clinical and laboratory correlations. Am J Med 1995; 99: 624-8.29. Mana F, Mets T, Vinchen W, et al. The association of bronchiolitis obliterans organizing pneumonia, systemic lupus erythematosus, and Hunner’s cystitis. Chest 1993; 104: 642-9.2009年06月10日 23185
23185
 0
0
 1
1
红斑狼疮相关科普号
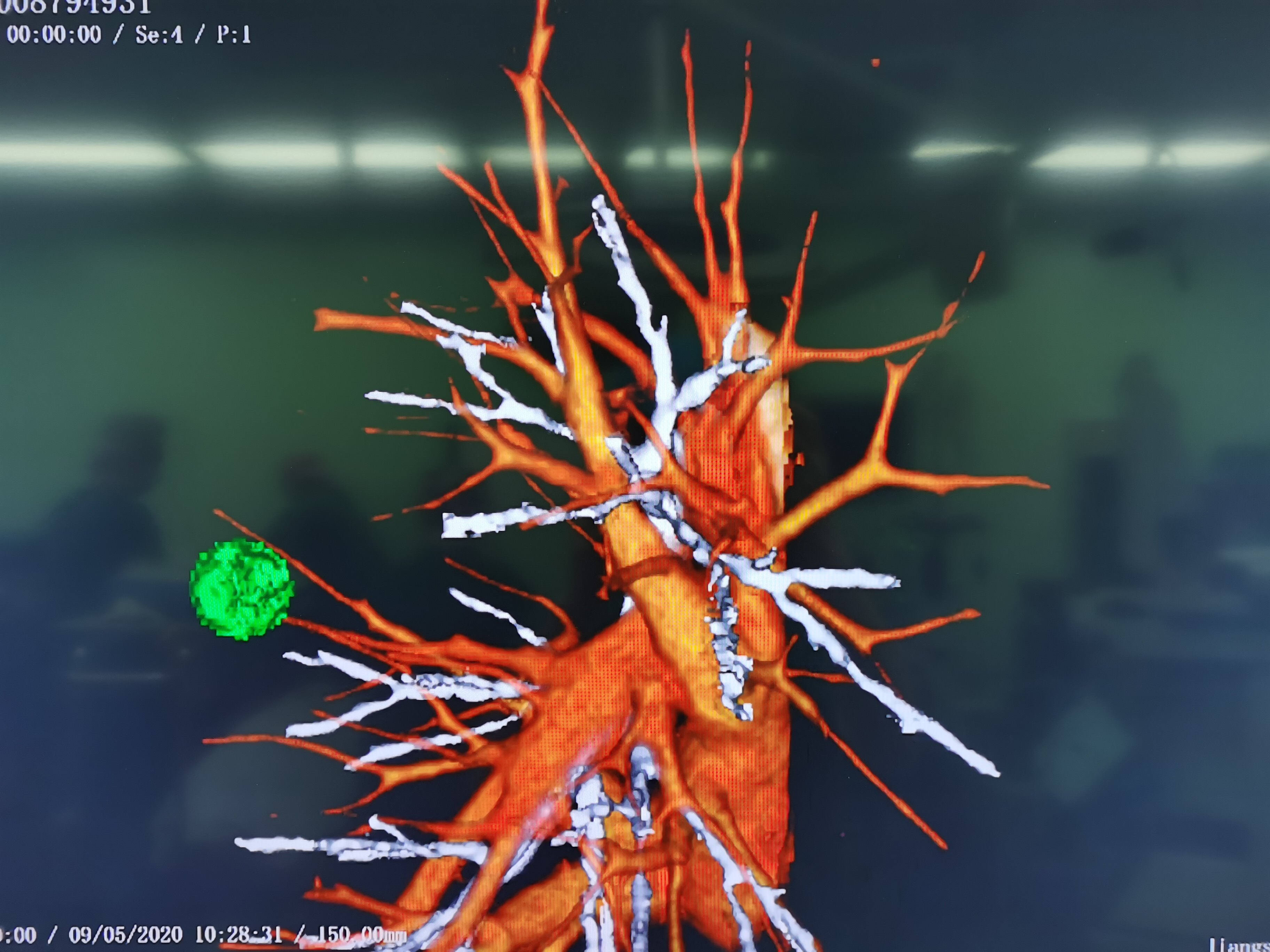
刘医生辨肺结节良恶性
刘伟 副主任医师
海安市人民医院
胸外科
980粉丝211.1万阅读

邓伟明医生的科普号
邓伟明 主任医师
广东省第二人民医院
风湿免疫科
3127粉丝12.4万阅读
赵久良医生的科普号
赵久良 主任医师
中国医学科学院北京协和医院
风湿免疫科
4013粉丝7万阅读





