精选内容
-
如何拯救你“家族性结肠息肉病(FPC)”—结肠的去与留。
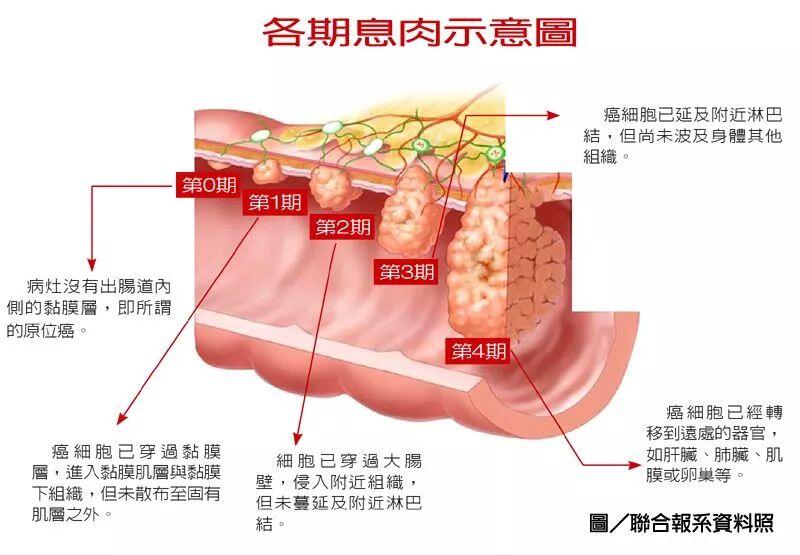
家族性结肠息肉病(FPC)是一种常染色单体显性遗传性疾病,30%~50%的病例有APC基因(位于5号染色体长臂,5q21-22)突变,偶见于无家族史者。新生儿中发生率为万分之一,人群中年发生率不足百万分之二。全结肠与直肠均可有多发性腺瘤。多数有蒂。息肉数从100左右到数千个,大小不等。常密集排列,有时呈串,其余组织结构与一般腺瘤无异。本病息肉并不限于大肠。常在青春期或青年期发病,多数在20~40岁时得到诊断。有高度癌变倾向。在息肉发生的前5年内癌变率为12%,在15~20年则>50%,癌变的平均年龄为40岁。大多数患者可无症状。最早的症状为腹泻,也可有出血、腹痛、贫血、体重减轻和肠梗阻。或伴软骨瘤等肠道外肿瘤。伴色素斑或色素沉着以及其他组织器官肿瘤,出现肠套叠、肠梗阻、大出血、失血性休克等并发症。患者应尽早(推荐25岁以前)做全结肠切除与回肠-肛管吻合术或回肠-直肠吻合术。回肠-直肠吻合术后应终生每年一次直肠镜检查,如发现新的息肉可予电灼、激光、微波、射频或氩气刀等治疗。从30岁起,有上消化道息肉者,推荐每三年进行一次胃镜检查,如果有大量息肉,检查应更加频繁。大量十二指肠息肉的患者,每年应进行一次胃镜检查。对患有危险性的家族成员,从13~15岁起至30岁,应每三年进行一次结肠镜检查;30~60岁之间应每隔3~5年1次。有报道,应用低剂量选择性COX-2抑制剂可降低腺瘤性息肉癌变的危险性。伴有全消化道息肉无法根治者,当出现肠套叠、大出血等并发症时,可做部分肠切除术。
 李耀锋医生的科普号
李耀锋医生的科普号 2022年08月31日
2022年08月31日 393
393
 0
0
 0
0
-
发现大肠息肉,切除后还需要做什么?
发现大肠息肉,切除后还需要做什么?肛肠圈2022-07-3114:00发表于北京结直肠息肉,尤其腺瘤性息肉,是一种与大肠癌密切相关的临床常见消化道疾病,95%的大肠癌都是息肉演变而来的。由于息肉隐匿大肠深处,用一般检查化验、X光、CT、磁共振等最新技术等也往往不易早期发现,以致不少大肠息肉患者因最终癌变失去了宝贵的治疗的时机,十分令人惋惜。发现息肉,肠镜检查是唯一可行的手段;它不但能发现很小的息肉,还能在镜下切除,以绝后患。近10多年来,随着内镜的普及与临床应用,全面更新了消化道疾病尤其是结直肠息肉的诊断和治疗,使大量结直肠息肉的病例达到了早期诊断,早期治疗,避免了癌变的恶果。内镜下结肠息肉的切除术是一种非外科剖腹性微创无痛性切除术,是内镜诊断与治疗技术上的重大发展。结直肠任何小的息肉都有发生癌变的可能,因而所有内镜下可看见的息肉都应尽早尽快内镜下切除。但是,由于多数结肠息肉病人没有消化道出血、腹痛等明显症状,对于及时进行肠镜检查和及时内镜下切除治疗尚未能引起足够的重视,甚至放弃早期检查与治疗,直至癌变出血不得已才来治疗,但往往肿瘤已是晚期并已转移。结直肠息肉内镜下治疗治疗术的意义主要是作为结直肠癌前期病变切除,预防与阻断结直肠癌的发生。其次是治疗结直肠息肉出血等消化道症状。经内镜下无创性治疗大肠息肉,是内镜诊断与治疗术上的重大发展,经内镜电凝电切治疗大肠息肉,可有效的防止与阻断结直癌的发生。经结肠镜下高频电凝电切息肉治疗后的患者朋友,还应注意术后用药,以预防术后并发症的发生。积极治疗与大肠息肉密切相关肠道疾病,如慢性结肠炎、溃疡性结肠炎、慢性便秘等以预防大肠息肉的复发与发生等。切除后,也不是万事大吉了,还需要注意以下事项:1.休息与活动。1)内镜治疗后应卧床3天,因为肠管仅几毫厘米厚度,电凝电灼切除息肉,卧床有利于粘膜创面修复,防止出血、避免穿孔等并发症的发生。2)息肉治疗后,要注意劳逸结合,在1个月内宜避免进行剧烈运动,提举重物、长途外出等,以防范息肉创面出血等并发症发生。2.遵守医嘱,积极治疗。1)治疗后大小便问题:治疗后1~3天如较长时间平卧在上,要注意起床后不要急于下地,要先在床边坐上片刻,无头晕不适再下地,再站立一阵,无头晕反应才去厕所,完厕后慢慢起立,站稳,无头晕再回床休息。以防发生起立性昏厥,跌倒。2)大便时要注意顺其自然,不要用力排便。以防擦伤息肉创面,引发出血。3)治疗后2周左右,宜酌情服用一些抗溃疡、止血、生肌药物。3.如何定期肠镜复查?1)超过直径1cm的息肉有一定的恶变倾向,应在术后半年内复查。2)一般息肉电凝电灼术后4年内,每年至少应作肠镜1次,若无息肉发现,可每隔2年复查1次。3)随访期间,应常做大便潜血试验以及癌胚抗原检查。4)随访中一旦发现息肉,应行内镜下电凝电切或氩气术治疗。5)术后随访的目的是早期发现局部结肠粘膜息肉有无复发;早期发现异型性增生病变。以便及时处理,预防肠癌的发生。4.高危人群如何复查?有以下任何一种情况者,属高危组:①多发腺瘤;②直径≥2cm;③广基的绒毛状腺瘤或管状绒毛状腺瘤;④伴重度不典型增生的腺瘤或者腺瘤癌变者(原位癌或浸润性癌)。高危组治疗后3~6月内复查纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查),如为阴性,6~9月再次复查内窥镜,仍阴性者,1年后再次复查内窥镜。连续2次都阴性者,每隔3年复查一次内镜,期间每年行粪隐血试验检查。如果某次检查发现腺瘤,再次治疗后仍按首次治疗后的随访方法进行随访。5.切除后的自我护理:1)术后卧床休息3天,进流食或少渣饮食1周,半月内避免剧烈活动。2)术后1月内注意观察粪便颜色、有无血便情况。如有不适,请随时到医院检查。3)保持稳定情绪应尽量避免精神激动,保持心情愉快,以积极乐观的态度配合各项治疗和护理,以便尽快康复。4)原有慢结肠炎或溃疡性结肠炎者应予积极治疗。有利于减少大肠息肉的发生。6.饮食保健:1)养成良好的饮食习惯。饮食多样化;进食要尽量定时定量。2)保持食物清洁卫生,防止致癌物的污染。改变不良的烹调方法,如不食或少食煎、炸、烘、烤食物。3)发挥食物中抗癌要素的作用。维生素、微量元素、纤维素称为食物防癌“三要素”,平时要注意多“三要素”食物;少吃或不吃熏、硝(红色肉)、腌、泡和过烫、过碱、过冷、过硬等易诱发肠癌的食物,多吃新鲜蔬菜和水果。(文章来源于网络,如有侵权,请联系我们删除)赞是一种鼓励|分享传递友谊阅读184
 侯波医生的科普号
侯波医生的科普号 2022年07月31日
2022年07月31日 73
73
 0
0
 1
1
-
结直肠息肉治疗和随访方案—良性锯齿状病变
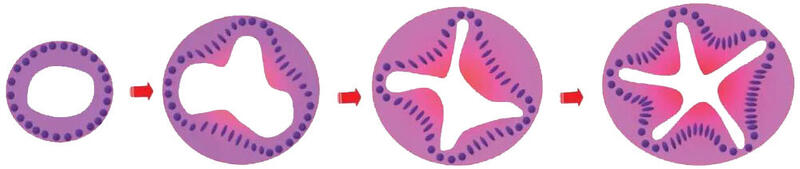
书接上文,在前面提到从活检病理的角度,可以将肠道息肉分为五个大类:1.普通型腺瘤;2.良性锯齿状病变;3.炎性息肉;4.错构瘤性息肉;5.免疫性或淋巴相关性息肉,前文已经详细介绍了普通型腺瘤性息肉的临床特点、治疗和复查方案,下面本文继续介绍良性锯齿状病变(锯齿状息肉)。良性锯齿状病变,顾名思义,这类病变因其隐窝形态呈现锯齿样而得名,正常大肠腺管上皮是由腺管底部的干细胞不断分裂增殖,向上移动、分化而来,这种向表层上皮细胞分化的过程称为终末分化,这一过程的异常与锯齿状病变的发生有关,在锯齿状病变中,终末分化细胞和下部隐窝细胞结合在一起,形成了模仿正常腺管的小隐窝,这些小隐窝聚集在一起,形成了锯齿状的腺瘤腺管。研究发现,不同于普通型腺瘤的癌变过程,锯齿状病变是通过特殊的锯齿状通路进行癌变,约35%的结直肠癌是通过这条锯齿状通路发展而来。WHO将良性锯齿状病变分为三大类:增生性息肉(HyperplasticPolyps,HP),无蒂锯齿状腺瘤/息肉(SerratedSessileAdenoma/Polyps,SSA/P)和传统锯齿状腺瘤(TraditionalSerratedAdenoma,TSA)。一般认为SSA/P是BRAF基因突变相关结直肠癌的前驱病变,TSA则与KRAS基因突变结直肠癌关系更为密切。下面我们来一一介绍:占锯齿状病变的75%,好发于直肠和乙状结肠,通常小于5mm,一般不引起症状,增生性息肉由正常细胞排列成典型的锯齿状,没有异型增生,锯齿状结构局限于隐窝上1/3-1/2,隐窝长而直、下部狭窄,增殖带位于隐窝下部。根据息肉的数目,又可将增生性息肉分为散发增生性息肉和增生性息肉综合征两类。散发性增生性息肉多位于远端结肠或者直肠,体积较小,多不超过5mm,内镜下常呈扁平或稍微隆起,常为多发,颜色较周围粘膜浅,表面缺乏明显的血管结构或仅有孤立的条状血管。治疗和随访建议:通常会在内镜检查中用活检钳钳除或切除,但文献报道部分增生性息肉也含有异型增生的腺体,特别是位于右半结肠者,这些成分可发生癌变,因此对增生性息肉也要处理,以防癌变。在美国等提倡结直肠癌筛查的国家,推荐对局限于直肠或乙状结肠的小型(<10mm)增生性息肉患者在10年后行结肠镜复查。在其他国家,推荐不再行结肠镜检查,因为这类息肉没有发生异时性肿瘤的风险。增生性息肉综合征(HPS):也称锯齿状息肉综合征(SPS),是一种以结肠多发锯齿状息肉为临床特征的遗传性疾病,世界卫生组织(WHO)建议满足以下任意一项标准即可诊断:(1).近端直肠锯齿状息肉数量≥5个,最大径均≥5mm,其中至少2个最大径≥10mm;(2).近端直肠锯齿状息肉数量≥5个,锯齿状息肉(不论大小)数量≥20个。在明确诊断锯齿状息肉病综合征之前,应行基因检测以排除其他息肉病综合征。治疗和复查建议:文献研究发现在发生结直肠癌的锯齿状息肉病综合征患者中40%可检测到MSI、49%可检测到BRAF基因突变。锯齿状息肉病综合征患者因结直肠内有大量锯齿状息肉,结直肠癌风险显著增加,文献报告其发生结直肠癌风险为29.3%。对于锯齿状息肉病综合征患者,建议通过结肠镜切除所有最大径≥5mm的息肉。对满足以下至少一项条件的患者,建议每年进行1次结肠镜检查:(1).发现≥1个进展期锯齿状息肉,即息肉最大径≥10mm和(或)伴上皮内瘤变;(2).发现≥1个进展期腺瘤,即腺瘤最大径≥10mm和(或)高级别上皮内瘤变和(或)绒毛组织成分≥25%;(3).发现≥5个无蒂锯齿状病变(不论大小)和(或)增生性息肉最大径≥5mm。如以上3项条件均不符合,可将结肠镜检查间隔时间延长为每2年1次。锯齿状息肉病综合征患者的一级亲属从40岁开始,每5年进行1次结肠镜检查,如既往已确诊结直肠癌,则应从30岁开始进行监测。无蒂锯齿状息肉SSA/P:与增生性息肉发生部位不同,SSA/P多位于右半结肠,一般大于5mm,内镜下一般呈扁平或者无蒂,息肉无蒂,表面光滑,常有黏液覆盖,边界模糊不清,与增生性息肉内镜下表现相似,因此内镜诊断有一定难度,容易误诊为增生性息肉。SSA/P的锯齿状隐窝结构有如下特点:(1).锯齿状结构延伸到隐窝基底部;(2).隐窝变形:隐窝基底部扩张,且宽于腺腔开口部分,呈烧瓶状、L型、倒T型等;(3).不对称增生:增殖带不规则或非对称分布,不分布于隐窝基底,可出现在隐窝的各个部位。SSA/P常有BRAF基因突变。SSA/P可通过锯齿状通路进行癌变,如SSA/P伴细胞异型增生,其进展到结直肠癌的时间将会大大提前。传统锯齿状腺瘤TSA:不常见,多发生于老年人,约占结肠息肉的1%-2%。女性较多,几乎全部发生在左半结肠。TSA的典型特征为具有绒毛状结构,其上被覆高柱状上皮,核呈杆状或狭长型,胞质嗜酸性。TSA常出现“异位”的隐窝结构,隐窝基底不锚定在黏膜肌层,失去指向黏膜肌层的极性。治疗和随访建议:SSA/P的癌变率和TSA一样,大约是10%,均推荐完整切除。但是,由于其无蒂且边界不清,所以需小心谨慎以确保在内镜下将病灶完整切除。复查间隔时间取决于息肉大小和组织学表现。1.没有异型增生且<10mm的SSA/P按低危腺瘤处理,首次结肠镜复查在3年内进行。2.伴有异型增生或≥10mm的SSA/P以及TSA按高危腺瘤处理,首次结肠镜复查在1-2年内进行。本文介绍了良性锯齿状病变的三个类型,即增生性息肉、无蒂锯齿状息肉和传统锯齿状息肉。区分和理解三者之间的关系,需抓住两个关键点:腺窝增殖带、锯齿状病变在隐窝中的分布位置,如下图所示:另外也可以从另外一种角度分析三者之间的关系:终末分化异常和异常增殖,就很容易理解3种病变的相互关系。增生性息肉中出现的锯齿状腺瘤,是由于终末分化异常表达的增生性息肉细胞发生了肿瘤化改变导致,如果管状腺瘤发生终末分化表达,就会形成锯齿状腺瘤的形态。参考资料:1.周晓军,樊祥山.解读2010年消化系统肿瘤WHO分类(三)[J].临床与实验病理学杂志,2011,27(11):1153-1160.2.《OdzeandGoldblumsurgicalpathologyoftheGItract,liver,biliarytract,andpancreas》3.《DiagnosticHistopathologyofTumors,5thEdition》4.《消化道黏膜病理活检解读(第2版)》5.部分图片源自网络、部分内容引自刘国伟教授“扫地僧一听”公众号
 姜建龙医生的科普号
姜建龙医生的科普号 2022年07月18日
2022年07月18日 1352
1352
 0
0
 2
2
-
结肠息肉的常见类型
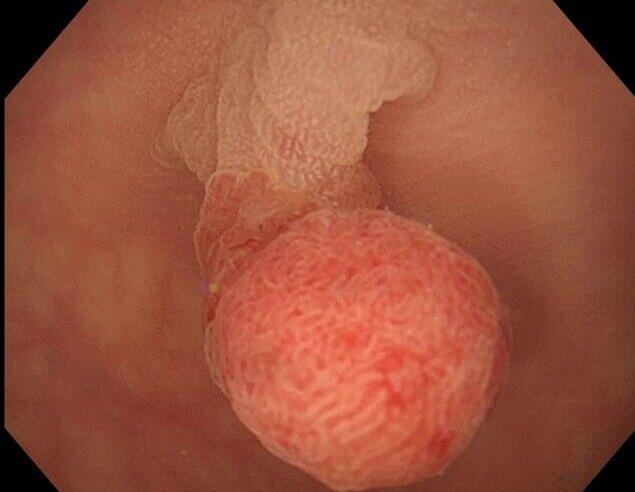
结肠息肉是指发生于结肠黏膜的各种局限性隆起病变。组织学类型很多,单从息肉外观难以准确判定良恶性,通常需要内镜活检明确诊断。结肠癌的癌前病变,最常见的是腺瘤,其次为锯齿状息肉(TSA)和无蒂锯齿状腺瘤/息肉(SSA/P)等锯齿状病变。另外,Peutz-Jeghers综合征和幼年性息肉等错构瘤性息肉也是低概率的癌前病变。早期发现结肠癌是降低死亡率最有效的方法,结肠镜是最有效的检查方法。所以,准确区分大肠息肉的类型,有利于患者的治疗和预后。接下来,我们先来看一例病例:病例简介患者,女,56岁,行无痛肠镜健康查体。既往史:无特殊情况。查体:无特殊情况。结肠镜检查:距肛37cm降结肠IIa+dep病变,大小约1.0x0.8cm(图1)。活检病理:管状腺瘤,高级别上皮内瘤变(HGIN)。图1肠镜检查结果白光内镜:距肛37cm降结肠IIa+dep病变,大小约1.0x0.8cm。靛胭脂染色:病变清晰,病变处,腺管成IV型。ME+NBI:腺管成长管状,微血管结构不顾则,呈网格状结构,凹陷处因WOS沉积表面结构不清晰。ESD病理标本:管状腺瘤,高级别上皮内瘤变/高分化管状腺癌(tub1)。本病例的患者非常幸运,通过结肠镜体检,发现了息肉,病理提示管状腺瘤,高级别上皮内瘤变/高分化管状腺癌(tub1)。遂行ESD治疗,达到了治愈性切除,患者预后良好。那么,临床上常见的结肠息肉及结肠息肉综合征有哪些呢?7大结肠息肉类型01腺瘤1.1管状腺瘤最常见,占腺瘤的80%。多为有蒂型,常多发。0.5cm以下的小腺瘤由正常黏膜覆盖,少数表面黏膜发红,一般无蒂。多数管状腺瘤为1-2cm直径大小,少数可大于3cm,常有蒂,呈球状或梨状,表面光滑,可有浅裂沟或分叶现象,色泽发红或正常,质地软。腺瘤的好发部位以直肠、乙状结肠为主,占全结肠的70%-80%。但随年龄的增长,右半结肠的比例升高。腺瘤癌变率约为10%,内镜下管状腺瘤常见的腺管为ⅢL型(图2、图3),常混有I型腺管。图2结肠管状腺瘤,腺管呈IIIL型图3结肠管状腺瘤,腺管呈IIIL型1.2绒毛状腺瘤较少见,占腺瘤的10%左右。多无蒂或亚蒂。体积大,一般直径2-3cm,最大可达10-20cm。常呈绒球状、花坛状或菜花状,表面有细长绒毛或结节状突起,颜色苍白发黄,质软而脆,易出血,常伴糜烂,表面常附有大量黏液。易发部位为直肠、乙状结肠。绒毛腺瘤,在内镜上多呈大的无茎性隆起,呈红斑状的绒毛状表面纹理,黏液附着的情况比较多。清洗黏液后喷洒靛胭脂时,呈IV型腺管。NBI中,绒毛状腺管内部有线状血管,其边缘有白色清晰的白区。绒毛状腺瘤的癌变率最高,文献报道为30%-50%。1.3绒毛管状腺瘤中等大小,多为厚柄的蒂。表面部分呈绒毛或结节状,质软。组织学呈腺管结构,部分呈绒毛结构,绒毛结构占腺瘤表面的20%-80%(图4)。癌变率居中,为11.9%-22.5%。图4结肠绒毛管状腺瘤,腺管呈IV型,高级别内瘤变1.4家族性腺瘤病(FAP)患者的大肠有100个以上甚至数千个腺瘤,有严重的恶变倾向,是一种常染色体显性遗传性疾病,大部分患者有家族史。其大肠内腺瘤的形成一般在20岁左右,30岁以前。内镜下根据腺瘤的密集程度分轻中重3度(图5)。图5FAP结肠多发息肉家族性腺瘤病癌变率高。诊断本病后如不进行治疗,最少5年,最长20-35年,癌变终将发生。癌变的高峰年龄是40岁左右,有人统计至40岁已有80%的患者发生癌变。·处理原则:一般主张家族成员自13岁开始进行结肠镜检查,阴性者以后每2-3年复查一次,直至30岁方可除外。若为阳性,诊断确定后一般建议做全结肠切除,回肠肛管吻合。同时应对胃、十二指肠进行内镜检查,尤其是十二指肠乳头附近,发现腺瘤即内镜下切除,并需每2-3年复查一次。1.5幼年性息肉多青少年发病,中、老年偶见。内镜所见息肉多单发,约70%。直肠和乙状结肠多见。息肉多有蒂,只有很少小息肉为无蒂型。蒂多细长,不含肌肉成分。息肉多呈直径1-2cm大小的球形,表面光滑或呈结节状,也可有分叶,常伴有糜烂和浅溃疡,明显充血呈暗红色,常易出血(图6)。息肉多达10个以上者称幼年性息肉病。幼年性息肉和息肉病的处理原则是:遇大出血、肠梗阻、肠套叠时需急诊内镜或手术治疗,设法将息肉切除。若有条件,即使无以上并发症,也可以内镜下高频电切较大的息肉,以防并发症的发生。图6结肠幼年性息肉1.6Peutz-Jeghers综合征属常染色体显性遗传性疾病,又称黑斑息肉综合征。其特征为皮肤黏膜色素斑、胃肠道息肉和遗传性。色素斑常沉着于口唇、颊黏膜、口周皮肤、手脚掌面的皮肤,为黑褐色。胃肠道息肉分布于全胃肠道,以空肠最常见,其次是回肠和结肠,直肠少见,散在分布。息肉发现年龄较色素斑晚,一般20岁左右。结肠镜下Peutz-Jeghers息肉的特点是散在多发常见,少数单发,在一个视野里很少见数枚息肉。息肉的大小差异明显,小的数毫米,大的数厘米。多有蒂或亚蒂,且蒂较粗,蒂内有肌肉成分,少数无蒂。息肉表面不光滑,有许多小叶状突起,小叶问有深凹的裂沟。质地中等偏软,色泽与周围黏膜相同(图7)。此类息肉属于非肿瘤性息肉,但有少数可发生癌变。图7Peutz-Jeghers息肉·处理原则:同幼年性息肉的治疗,主要是治疗和预防并发症。本病生存情况明显低于一般人群。除死于出血、梗阻等并发症外,30岁以后还可死于伴发的不同部位恶性肿瘤(比一般人群高9倍)。02增生性息肉(HP)左侧结肠和直肠常见,病变大小内镜下观察多为无蒂隆起型(Is)或者表面隆起型(IIa),色调呈褪色或同色调。腺管呈II型。属于非肿瘤性,与癌无明显关系,一般不引起症状,无需特殊治疗。但部分增生性息肉含有异型增生的腺体(有人认为是合并的腺瘤),这些成分可发生癌变。因此对增生性息肉也要处理,以防癌变。03无蒂锯齿状腺瘤/息肉(SSA/P)SSA/P已更名为SSL,多见于右侧结肠和盲肠,由于在病理组织学上与HP类似,以前多诊断为HP的病变。据文献报道,SSA/P的癌变率和TSA一样,大约是10%。内镜观察平坦型较多,呈现褪色调(图8)。另外,大部分的SSA/P都附着有黏液。色素内镜观察,多表现扩张的II型腺管(或III型),NBI观察边界模糊。图8结肠SSA/P(SSL),腺管呈openII型。04经典的锯齿状息肉(TSA)TSA是以前被称为锯齿状腺瘤的病变,多见于左侧结肠和直肠,大小为10mm,TSA的癌变率大约为10%。内镜下呈Isp型、Ip型等隆起型或带蒂形态,表面发红,呈松荫状或枝状珊瑚状,也可呈绒毛状,需要与绒毛腺瘤相区别的(图9)。色素内镜下呈现IV型腺管的情况很多,NBI观察,与HP和SSA/P不同,呈现出蕨类叶子样的特征性表现。图9乙状结肠TSA,腺管呈IV-H型。05炎症后和炎症性息肉及息肉病也称为假息肉,继发于大肠各种炎症性疾病。由于炎症的损伤使肠黏膜发生溃疡,上皮破坏,继之上皮再生修复,纤维组织增生,增生的纤维组织与残存的岛状黏膜构成息肉。内镜所见此类息肉一般无蒂,形态多为丘状或不规则形,多似绿豆、黄豆,有些呈树枝状、蠕虫样、高柱状或索条状,有些呈黏膜桥状(图10)。息肉表面光滑,色与周围黏膜相同,质软。炎症性息肉属非肿瘤性息肉,很少恶变。炎症性息肉病由多发的息肉构成,需与腺瘤病加以鉴别。前者分布于炎症受累的肠段,较散在,少数密集。内镜下活检可明确诊断。图10结肠炎性息肉(炎症修复形成假息肉)06良性淋巴样息肉和息肉病息肉由大量成熟的淋巴细胞和增生的淋巴滤泡组成。病因不明,可能是对炎症刺激的一种反应。有些发现伴有免疫球蛋白的紊乱,从而认为本病不属炎症而与免疫缺陷有关。内镜发现孤立的良性淋巴样息肉多发生在直肠,单发或散在数枚,无蒂型,直径数毫米,少数可达lcm左右(图11)。表面光滑,色泽相同于周围黏膜或稍苍白,质软。此型息肉属良性,不发生恶变。可随感染性疾病的解除而消退。一般无需对息肉进行特殊处理。可抗感染治疗,出血者尽量内镜止血,一般不采取手术治疗。图11良性淋巴样息肉病07Cronkhite-Canada综合征(CCS)是于1955年首次报道的一组临床综合征,又称胃肠道息肉、色素沉着、秃发及指甲营养不良综合征,该病临床罕见。CCS的病因不清。CCS好发于中老年。CCS患者息肉大小、形态个体差异较大。息肉直径多为数毫米,最大直径为3cm。息肉组织学改变以幼稚型错构瘤、腺瘤为主,两者亦可混和存在(图12)。CCS患者是发生胃肠道肿瘤的高危人群,13%患者合并有胃肠道肿瘤,其中结直肠癌8%,结直肠癌的发生与息肉的病理类型密切相关,约40%的患者为锯齿状腺瘤。图12Cronkhite-Canada综合征,结肠多发息肉·临床总结:本文总结了7大结肠息肉的分类及其内镜下的临床表现,对内镜下息肉的鉴别有很好的指导作用,熟练掌握这些典型表现,是每一位消化内科医生尤其是内镜医师需要掌握的基本功。
 杨孟选医生的科普号
杨孟选医生的科普号 2022年07月04日
2022年07月04日 2949
2949
 1
1
 3
3
-
大肠息肉癌变结肠镜切除后什么情况下需要追加根治性手术?
大肠息肉通常可以通过结肠镜摘除或切除,如果病理报告是良性的,切除彻底后定期复查就可以了。但是,如果息肉比较大,病理报告已经发生了癌变,有时下一步的处理就比较困难了。是单纯的观察,还是通过腹腔镜追加根治性手术?请看视频讲解

 直肠癌保肛专家傅传刚科普号
直肠癌保肛专家傅传刚科普号 2022年06月29日
2022年06月29日 298
298
 0
0
 0
0
-
结肠息肉可以结肠镜切除?

 直肠癌保肛专家傅传刚科普号
直肠癌保肛专家傅传刚科普号 2022年06月27日
2022年06月27日 481
481
 0
0
 3
3
-
单发结肠息肉病理仅仅提示管状腺瘤多久复查,大小0.5,有劳黄主任

 IBD科普健康号
IBD科普健康号 2022年06月15日
2022年06月15日 250
250
 0
0
 0
0
-
为什么结肠息肉切除后还会复发?

 孟勇医生的科普号
孟勇医生的科普号 2022年06月09日
2022年06月09日 202
202
 0
0
 0
0
-
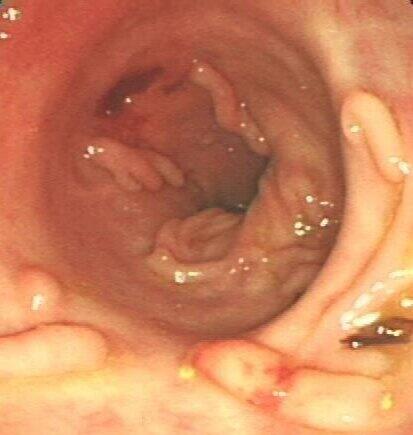
大肠息肉不得不说的故事
这张不甚清晰的照片,是自己学生时代跟老师做肠镜时留下来的,十几年过去,依然深刻地印在脑海里,为什么会这样?怎么能早发现?怎么治疗?虽然现在自己可以熟练操作电子结肠镜并完成镜下治疗,可这些问题时不时的萦绕耳畔。大肠息肉是什么大肠息肉泛指肠黏膜表面向肠腔凸出的隆起性病变,包括腺瘤性息肉、炎性息肉等,由于症状不明显,不易被发现。大肠息肉是一种良性肿瘤,是常见病、多发病,但腺瘤性息肉被公认为癌前病变,积极治疗大肠息肉是预防大肠癌的重要途径。因此,及早发现大肠息肉尤为重要。大肠息肉发现与切除国内大肠癌的发病年龄在50岁左右,而大肠息肉多发生在40岁左右,所以,为了普查建议年龄到了40岁做电子结肠镜检查,一旦发现息肉,不仅能够判断息肉部位,还可直接取活检,对病变性质能够进行准确的诊断,或者直接将息肉切除,一般采用电子结肠镜下圈套器切除术或黏膜切除术(EMR)等微创治疗方法。大肠息肉切除后复查大肠息肉发病原因不明确,切除了息肉,改变不了人体的生长环境,再加上肠道迂曲及清洁程度有漏诊的可能,因此,需要定期复查电子结肠镜。一般需要每年复查一次肠镜,若病理提示高级别上皮内瘤变、绒毛状腺瘤、锯齿状腺瘤,建议3个月复查一次肠镜。以上均可根据复查结果制定下一次复查时间。
 孙景仙医生的科普号
孙景仙医生的科普号 2022年05月22日
2022年05月22日 307
307
 0
0
 0
0
-
简单了解大肠息肉
大肠息肉是消化道常见疾病,通常没有症状,但是危害不小,70%左右的大肠癌是息肉发生了癌变。现在肠镜检查越来越普及,而且随着新的检查方法的出现,比如染色放大内镜,使大肠息肉无所遁形,结合病理检查明确息肉性质,进而通过肠镜下切除,避免其发生恶变,从而减少大肠癌的发生。大肠息肉有哪些病理类型呢?管状腺瘤:腺瘤的好发部位以直肠、乙状结肠为主,占全结肠的70%-80%。但随年龄的增长,右半结肠的比例升高。腺瘤癌变率约为10%绒毛状腺瘤:绒毛状腺瘤较少见,占腺瘤的10%左右。易发部位为直肠、乙状结肠。绒毛状腺瘤的癌变率最高,文献报道为30%-50%。绒毛管状腺瘤:组织学呈腺管结构,部分呈绒毛结构,绒毛结构占腺瘤表面的20%-80%。癌变率居中,为11.9%-22.5%。家族性腺瘤病:患者的大肠有100个以上甚至数千个腺瘤,有严重的恶变倾向,是一种常染色体显性遗传性疾病,大部分患者有家族史幼年性息肉:多青少年发病,中、老年偶见。内镜所见息肉多单发,约70%。直肠和乙状结肠多见Peutz-Jeghers综合征:属常染色体显性遗传性疾病,又称黑斑息肉综合征。其特征为皮肤黏膜色素斑、胃肠道息肉和遗传性。色素斑常沉着于口唇、颊黏膜、口周皮肤、手脚掌面的皮肤,为黑褐色。息肉可分布于全胃肠道,以空肠最常见,其次是回肠和结肠,直肠少见,散在分布。息肉发现年龄较色素斑晚,一般20岁左右。增生性息肉:属于非肿瘤性,与癌无明显关系,一般不引起症状,无需特殊治疗。但部分增生性息肉含有异型增生的腺体(有人认为是合并的腺瘤),这些成分可发生癌变。因此对此类增生性息肉也要处理,以防癌变。锯齿状腺瘤/息肉:有典型的锯齿状息肉和无蒂的锯齿状息肉,病理组织学与增生性息肉相似,癌变率10%炎性息肉:也称为假息肉,继发于大肠各种炎症性疾病。由于炎症的损伤使肠黏膜发生溃疡,上皮破坏,继之上皮再生修复,纤维组织增生,增生的纤维组织与残存的岛状黏膜构成息肉,临床上多见于溃疡性结肠炎
王孟春医生的科普号 2022年04月29日
2022年04月29日 635
635
 0
0
 2
2
结肠息肉相关科普号

李耀锋医生的科普号
李耀锋 副主任医师
济宁市第一人民医院
普外科
379粉丝8.2万阅读

杨小强医生的科普号
杨小强 主任医师
万宁市人民医院
消化内科
9粉丝2734阅读

孟勇医生的科普号
孟勇 主任医师
西安市第三医院
普外科
2359粉丝67万阅读
-
 推荐热度5.0杨东 副主任医师天津市人民医院 肛肠疾病诊疗中心
推荐热度5.0杨东 副主任医师天津市人民医院 肛肠疾病诊疗中心肠息肉 77票
痔疮 39票
直肠癌 17票
擅长:擅长胃肠镜检查和治疗,尤其是复杂息肉及早癌的内镜治疗以及内痔的内镜下微创治疗;腹腔镜结直肠癌根治及超低位直肠癌保肛治疗;炎性肠病的外科治疗;痔疮、肛瘘、肛裂、肛周脓肿、藏毛窦等肛周疾病的治疗。 -
 推荐热度4.8张昭 主任医师天津市人民医院 肛肠疾病诊疗中心
推荐热度4.8张昭 主任医师天津市人民医院 肛肠疾病诊疗中心痔疮 82票
肠息肉 72票
肛瘘 31票
擅长:结直肠肿瘤、痔、瘘、裂等肛门疾病的微创无痛治疗;结直肠癌、家族性息肉病、顽固性便秘等疾病的腹腔镜手术治疗;特别擅长低位直肠癌保肛手术,结直肠肿瘤的根治,结肠息肉的内镜精细治疗(EMR ESD),早癌的内镜下切除,内痔内镜下套扎,直肠前突、直肠脱垂(盆腔脏器脱垂)、骶前囊肿和复杂肛瘘微创手术。 -
 推荐热度4.8王贵齐 主任医师医科院肿瘤医院 内镜科
推荐热度4.8王贵齐 主任医师医科院肿瘤医院 内镜科食道癌 177票
食管疾病 100票
胃癌 91票
擅长:早期食管癌,早期胃癌,早期结直肠癌,早期下咽癌的肿瘤微创治疗;




