精选内容
-
尤因肉瘤免疫治疗
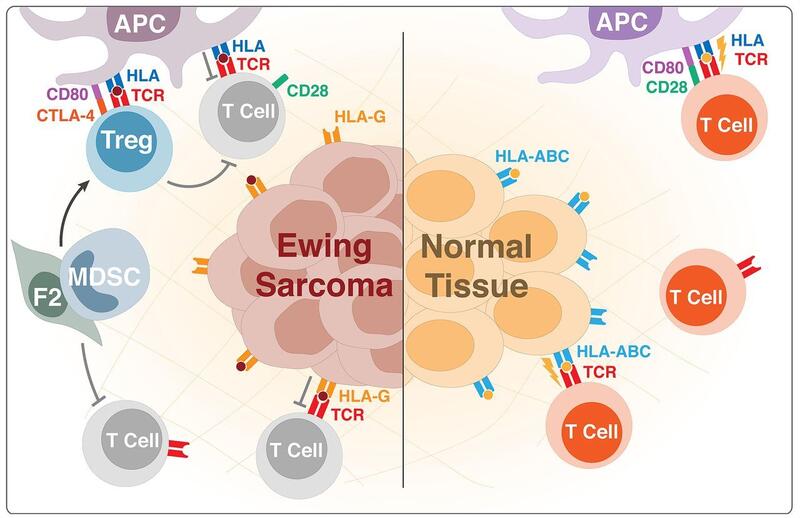
尤因肉瘤(ES)是儿童及青年人第二常见的骨和软组织肉瘤,组织学上属于小圆细胞肿瘤,85%的患者基因上发生EWSR1/ETS易位,产生EWS–FLI1融合蛋白。EWS-FLI1融合蛋白只在肿瘤细胞中发现,因而是有希望的治疗靶点,然而目前尚未有直接抑制其的药物。已有一些靶向EWS-FLI1癌蛋白,使之失活、降低其表达或功能的治疗策略,但应用于临床仍需进一步研究。目前仍需要探索其他治疗方式,以提高疗效和ES患者生存率。 细胞免疫疗法在血液肿瘤中已显现出临床疗效。ES患者外周血和骨髓中的CD4+和CD8+T细胞表现出一种衰竭的状态,特征为程序性细胞死亡1(PD-1)高表达,T细胞抗原特异性增殖和细胞因子产生发生障碍。此外多种肉瘤中检测到髓系源性抑制细胞(MDSCs)透过多途径抑制免疫反应。ES患者中发现一种由肿瘤驱动的免疫抑制纤维细胞的增殖。可见,ES处于一种免疫抑制状态,为免疫治疗提供了基础。免疫检查点抑制剂 目前PD-1检查点抑制剂在成人ES患者中的临床试验并没有产生显著的临床活性,可能与ES中PD-L1表达缺乏相关。趋化因子 研究发现趋化因子CCL21的表达水平与ES样本中浸润T细胞的数量以及CD4+/CD8+T细胞比例相关,表达水平升高提示更好预后。此外,CXCR4-CXCL12被发现促进ES细胞生长,CXCR4-拮抗剂AMD3100可以抑制这种增殖。癌症疫苗 使用多肽、全长蛋白或肿瘤细胞裂解物作用于患者可能会诱导T细胞对ES相关抗原的应答,这些生物制品被称为癌症疫苗。目前已有一些ES多肽疫苗的临床研究。在一项I期试验中,七分之三的复发实体恶性肿瘤儿童产生了可测量的抗肿瘤T细胞反应。1例ES患者经自体外周血干细胞移植和树突状细胞治疗后肿瘤残留消失。另一项研究发现接受免疫治疗的患者和有可检测到T细胞反应的患者存活率似乎更高。FANG免疫疗法的一项对ES患者的I期研究中,该治疗耐受良好,引起肿瘤特异性全身免疫反应,接受疫苗的患者显示1年生存率为73%,而接受常规治疗的患者组为23%。溶瘤病毒 溶瘤病毒的免疫靶向作用基于:(1)促炎特性;(2)溶瘤病毒的细胞溶解特性,可能导致靶抗原的释放和随后的抗肿瘤免疫的诱导。在儿科学方面,在实体肿瘤患者中使用不同毒株的溶瘤病毒进行了一些临床试验,其中包括ES患者,并已证明溶瘤病毒对儿童是安全的,疗效上仍需进一步研究。TCR转导T细胞 通过逆转录病毒转导TCR靶向PAPPA、CHM1等ES特异性靶点的CD8+T细胞已在体外实验证明抑制ES细胞生长。单克隆抗体 细胞表面抗原可能用于设计CAR-T细胞疗法、单克隆抗体、双特异性T细胞接合器,和其他类型的靶向免疫治疗。已有多项单克隆抗体在临床研究中。CAR-T细胞 表达嵌合抗原受体(CAR)的T细胞可以用来有效地靶向肿瘤细胞。IGF1R和ROR1在包括ES在内的肉瘤细胞系中均高表达。靶向IGF1R或ROR1的CAR-T细胞对肉瘤细胞具有细胞毒性,已有两项包括ES的临床试验在进行中。综上所述,建立在不断深入细化的ES特异性表达抗原的基础上,越来越多的ES免疫治疗方法将会被发现,尽管目前仍缺乏针对ES疗效显著的免疫治疗方法,已有几项疗法在临床试验中显现疗效,随着研究的不断深入,ES免疫治疗将会发挥更好的效果,改善患儿预后。参考文献1.Morales,Erin,MichaelOlson,FiorellaIglesias,SaurabhDahiya,TimLuetkens,andDjordjeAtanackovic,RoleofimmunotherapyinEwingsarcoma.JournalForImmunotherapyofCancer,2020.8(2).
 董瑞医生的科普号
董瑞医生的科普号 2022年06月14日
2022年06月14日 695
695
 0
0
 3
3
-
尤因肉瘤患儿年龄越小预示更优预后
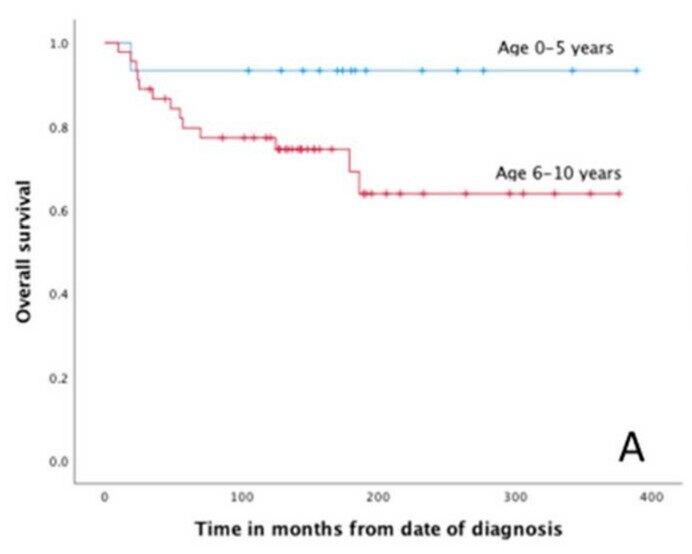
尤因肉瘤(ES)是一种侵袭性的骨骼和软组织肿瘤,主要影响儿童和青年人,15-20%的患者在0-10岁之间诊断。多模式治疗的进展提高了非转移性尤因肉瘤的生存率,10年总生存率(OS)为70-75%,然而转移性尤因肉瘤的生存率仍然很低,5年生存率为20-35%。影响预后的危险因素包括中线部位肿瘤、肿瘤大小以及存在转移等,多变量分析发现,年龄越小,临床预后越好,尤其是10岁以下的儿童。国外一项回顾性研究纳入了60位尤因肉瘤患儿,平均随访时间13.03年,所有患者均接受化疗和局部肿瘤切除的联合治疗。研究得出尤因肉瘤患儿5年、10年和15年的总生存率分别为83%、81%和75%;5年、10年和15年的无局部复发生存率分别为93%、89%和89%,与年龄小的儿童(0-10岁)相比,年龄较大的青少年(15-19岁)尤因肉瘤的总生存率更低,在0-10岁的患儿中,0-5岁的患儿预后更佳。早期发现及诊断与患儿的预后息息相关,家长应密切监测幼龄孩子的异常表现,如:儿童主动减少四肢的活动、跛行或四肢肿胀,并在发现异常时应立即寻求医学帮助,以避免诊断延误,从而减少发生转移以及肿瘤体积增大等影响预后风险事件的发生。然而,对幼龄患儿尽早治疗带来的对发育以及后续健康的影响是家长关心的焦点。通常,为了减少放射治疗对生长的影响和引发放射诱导肿瘤的可能性,对年龄小的儿童避免放射治疗,但对于不可能完全手术切除的肿瘤仍应进行放射治疗。幼龄患儿剩余生长潜力较大,研究中93%的患儿进行了保肢手术治疗,1/3的患儿不需要术后重建。综上所述,年龄小的儿童ES的预后更好,即使不进行放射治疗,预后仍然良好,故应早期发现、诊断并规范化治疗以最大程度保障患儿的生存及生活质量。参考文献1. Bosma,S.E.,etal.,WhatDoWeKnowaboutSurvivalinSkeletallyPrematureChildrenAged0to10YearswithEwingSarcoma?AMulticenter10-YearFollow-UpStudyin60Patients.Cancers,2022.14(6).
 董瑞医生的科普号
董瑞医生的科普号 2022年05月26日
2022年05月26日 878
878
 0
0
 8
8
-
软组织和骨的小圆细胞肿瘤
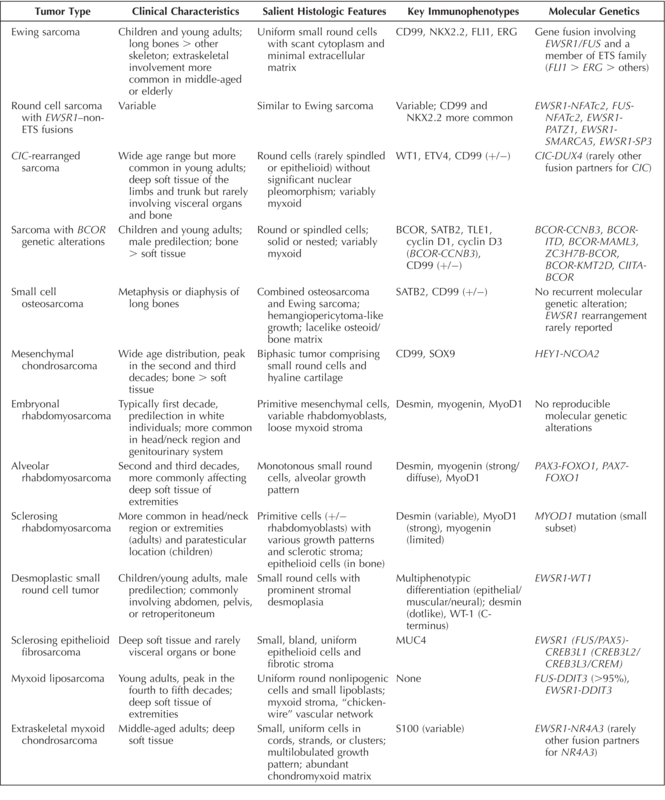
小圆细胞肿瘤(纤维镜下表现为小的、蓝色、圆形细胞)是一组不同的肿瘤,具有高度侵袭性,细胞原始未分化,核质比高。这些肿瘤的鉴别诊断特别困难,主要影响骨骼(如尤文肉瘤和小细胞骨肉瘤)及躯体软组织(横纹肌肉瘤和促纤维增生性小圆细胞瘤)。尤文肉瘤现在认为,骨尤文肉瘤、骨外尤文肉瘤、PNET和Askin瘤(PNET出现在胸壁)代表同一种肿瘤。这些肿瘤具有共同的遗传异常:最常见的细胞遗传学异常是t(11;22)(q24;q12)易位,导致EWSR1-FLI1融合转录本(~85%),其次是t(21;22)(q22;q12),导致在EWSR1-ERG转录本中(~10%)。其余病例EWSR1或FUS以及其他ETS家族成员(包括ETV1、ETV4和FEV)的易位,各占病例的不到1%。CD99的弥漫性膜表达是尤文肉瘤的特征(~95%),但特异。可以看到细胞角蛋白的局部表达。FLI1和ERG通常在具有相应基因融合的肿瘤中表达,不特异,它们还作为内皮标记物。FLI1也在许多淋巴瘤中表达,包括淋巴母细胞淋巴瘤(也是CD99+)、间变性大细胞淋巴瘤和血管免疫母细胞T细胞淋巴瘤,以及黑色素瘤、各种器官的癌和其他如滑膜肉瘤。ERG在许多其他恶性肿瘤中也呈阳性,包括急性髓性白血病、上皮样肉瘤和一部分前列腺癌。NKX2.2已被证明是一种相对敏感的标记物,具有次优的特异性。它在EWSR1-ERG基因重排的尤文肉瘤中也是阳性的,因此可能有助于诊断尤文肉瘤。具有EWSR1的圆形细胞肉瘤-非ETS融合具有EWSR1-NFATc2、FUS-NFATc2、EWSR1-PATZ1、EWSR1-SMARCA5和EWSR1-SP3基因重排。这些肿瘤以前被认为是尤文样肉瘤。在临床、组织形态学和免疫表型上与尤文肉瘤具有不同程度的相似性(即CD99和NKX2.2)。然而,这些肿瘤缺乏尤文肉瘤的特征分子特征。CIC-重排肉瘤新出现的未分化圆形细胞肉瘤,临床和组织学上与尤文肉瘤相似,但无尤文肉瘤的分子遗传异常特征。CIC-DUX4融合是EWSR1/FUS阴性未分化小圆细胞肿瘤中最常见的基因改变,其他CIC融合伙伴包括FOXO4、LEUTX、NUTM1和NUTM2A。CD99阳性比例不一,WT1和ETV4的表达见于90%至100%的肿瘤,因此可有助于CIC-重排肉瘤诊断。其他很少表达的标志物包括NUT(CIC-NUTM1融合)、细胞角蛋白、S100蛋白、钙调蛋白、ERG和肌源性标记物。具有BCOR基因改变的肉瘤BCOR(BCL6辅助抑制因子)和CCNB3基因的融合以及BCOR-ITD(内部串联重复)、BCOR-MAML3、ZC3H7B-BCOR、BCOR-KMT2D和CIITA-BCOR融合。几乎在所有肿瘤中都可以看到强而弥漫的核BCOR表达,但特异性,因为它可以在其他肿瘤中看到(滑膜肉瘤)。CD99表达是可变的(~50%),也可表达SATB2、TLE1和cyclinD1、CCNB3。BCOR-CCNB3肉瘤比软组织更常出现在骨骼中。小细胞骨肉瘤肿瘤细胞可能不同地表达CD99。SATB2是成骨细胞生成所必需的转录因子,是一种非常敏感的标记物,但缺乏特异性。在没有明确的类骨质/骨的情况下,它有助于区分小细胞骨肉瘤和尤文肉瘤,因为后者很少表达(1.3%)。间充质软骨肉瘤小细胞对CD99呈不同阳性。SOX9是软骨形成的主要调节因子,几乎在所有病例中对小细胞和软骨成分均呈阳性,但在其他小细胞恶性肿瘤中呈阴性,因此可作为小圆细胞肿瘤鉴别诊断的有用工具。间充质软骨肉瘤的分子特征是几乎所有特征明确的病例中的HEY1-NCOA2融合。胚胎性横纹肌肉瘤总是对结蛋白、myogenin和MyoD1呈阳性。其他如细胞角蛋白和S100蛋白也可能表达,应用中应注意。没有特征性分子遗传改变。腺泡状横纹肌肉瘤分子特征是at(2;13)(q35;q14)或不太常见的t(1;13)(p36;q14)易位,分别导致PAX3-FOXO1或PAX7-FOXO1融合基因。myogenin呈强阳性,细胞角蛋白和S100蛋白也可能表达、MyoD1表达可能是局灶性的。梭形细胞/硬化性横纹肌肉瘤先天性/婴儿梭形细胞RMS显示VGLL2/NCOA2/CITED2重排,导致包括SRF-NCOA2、TEAD1-NCOA2、VGLL2-NCOA2和VGLL2-CITED2的基因融合。EWSR1/FUS-TFCP2和MEIS1-NCOA2最近在许多骨内横纹肌肉瘤中发现了融合,显示出不同的形态和免疫表型。正在出现对该亚型的进一步分类。梭形细胞/硬化性RMS通常表现出不同的结蛋白表达、不同的肌生成素和MyoD1的强阳性。据报道,在骨内病变中观察到细胞角蛋白和ALK的异常表达。这组肿瘤的预后差异很大。具有基因融合的先天性/婴儿梭形细胞RMS具有良好的临床过程。促纤维增生性小圆细胞瘤EWSR1-WT1基因融合。多表型分化是促纤维增生性小圆细胞肿瘤的一个显着特征。因此,上皮、肌肉和神经分化的标志物可能具有不同的免疫反应性,包括针对细胞角蛋白、EMA、结蛋白和神经元特异性烯醇化酶的抗体。Myogenin和MyoD1生物标志物均为阴性。使用针对C端而非N端产生的抗体对WT1进行选择性核表达是一种特征性免疫表型。在促纤维增生性小圆细胞瘤和肾母细胞瘤中都可以看到用结蛋白和细胞角蛋白共表达的点状核周染色,而在后者中可以看到WT1N端和C端的双重免疫反应性。硬化性上皮样纤维肉瘤最独特的免疫表型是粘蛋白4(MUC4)(~90%)的表达。可以看到EMA的局灶性弱表达,而细胞角蛋白染色通常为阴性。大多数含有EWSR1-CREB3L1融合。粘液样脂肪肉瘤分子遗传改变是t(12;16)(q13;p11)易位导致FUS-DDIT3融合转录本(>95%)。小部分由t(12;22)(q13;q12)产生的EWSR1-DDIT3基因融合。骨外粘液样软骨肉瘤没有针对骨骼外粘液样软骨肉瘤的特异性免疫组化标志物。肿瘤可能不同程度地表达S100蛋白、CD117,并且很少表达细胞角蛋白和神经内分泌标志物。具有横纹肌样特征的患者可能会出现INI1缺失、EWSR1-NR4A3融合的t(9;22)(q22;q12)易位及其他罕见的NR4A3融合伙伴,包括TAF15、TCF12、TFG、FUS或HSPA8。混合性肿瘤/肌上皮肿瘤最常表达的标志物包括细胞角蛋白、EMA、S100蛋白、SOX10、钙调蛋白、p63和胶质纤维酸性蛋白(GFAP)。在一部分肌上皮癌中观察到INI1缺失。大约一半的肌上皮肿瘤具有EWSR1重排,鉴定出许多融合伙伴,包括POU5F1、PBX1、ZNF444、KLF17、ATF1,和PBX3。具有圆形细胞形态和粘液样基质的低分化滑膜肉瘤血液肿瘤和转移癌骨原发性淋巴瘤占恶性骨肿瘤的7%。大约5%的结外淋巴瘤起源于骨骼。最常见的部位是股骨,其次是脊柱和骨盆。大多数骨淋巴瘤是弥漫性大B细胞淋巴瘤。结外伯基特淋巴瘤通常累及骨骼。骨的T细胞淋巴瘤少见。转移癌:小细胞癌、乳腺小叶癌和默克尔细胞癌。前列腺腺癌在治疗后远处复发为小细胞癌、神经母细胞瘤、肾母细胞瘤、视网膜母细胞瘤、髓母细胞瘤、肝母细胞瘤、黑色素瘤、高分化神经内分泌瘤和胃肠道间质瘤。因此,相关的临床病史对于做出正确诊断至关重要。部分小圆细胞恶性肿瘤临床病理特征:来源:ArchPatholLabMed(2022)146(1):47–59.参考文献:SmallRoundCellTumorsofSoftTissueandBone.ArchPatholLabMed(2022)146(1):47–59.
 张红凯医生的科普号
张红凯医生的科普号 2022年05月08日
2022年05月08日 2114
2114
 0
0
 0
0
-
尤文肉瘤和原始神经外胚层肿瘤( PNET)
尤文肉瘤和原始神经外胚层肿瘤Ewing在1921年首先描述了这种疾病,认为来源于血管内皮细胞。近年的研究支持尤文肉瘤来源于原始神经组织。尤文肉瘤是骨最常见的未分化肿瘤,也可以发生于软组织,称为骨外尤文肉瘤。另外,近年来逐渐认识的原始神经外胚层肿瘤(peripheralprimitiveneuroectodermaltumor,PNET)是一种具有明显神经分化的肿瘤,也认为是源于原始神经组织。因此,将骨和软组织的尤文肉瘤和原始神经外胚层肿瘤统称为尤文肉瘤家族肿瘤。一,流行病学。尤文肉瘤是儿童中仅次于骨肉瘤而居第二位的原发骨肿瘤,约占儿童肿痛的3%-4%。在年龄小于19岁的美国白人儿童中的发生率是3.4/百万1年。(龙文肉瘤以儿童和青少年多见,10-20岁发病者约占60%以上,约30%的惠者发病年龄<10岁,另外约5%发病年龄>20岁。男性多于女性,男女比例为1.5~2:1。该病在亚洲和非洲相对少见。二,分子生物学95%的尤文家族肿瘤具有(11;22)或(21:22)的易位。基因的要组包含了22号染色体上EWS甚因的N未端区和11号染色体或21号染色体上两个密切相关的基因(FLI1和ERG)中的一个基因的C末端区。FLI1和ERG和t(11;22)都是转录活化因子Ets的家族成员。大部分这些易位都涉及Ews、FLI1和t(11;22),进而影响到细胞的生长和转化。尽管由EWS-FLI引起肿瘤发生的机制还不清楚,但有研究表明转化生长因子-B(TGF-B)的II型受体是一个作用的靶点。TGF-B是一个抑癌基因。当EWS-FLI1被导入胚胎干细胞后,TGF-BR2的水平就会下降。应用EVS-FLI的反义寡核苷酸可以使TCGF-B的敏感性重新恢复,并阻断含有融合基因的细胞系发生肿瘤。在关于DWS-PLI的研究证实,在重排基因中存在多种基因断裂点。融合转录的差异认为导致了尤文肉瘤的临床表现的不同。最常见的重排,即1型,是eWS的前7个外显子和FLl的第6到9外显子的融合。这种融合基因几乎占所有病例的2/3。2型重排是EWS与FLII的外显子5融合,其余25%的病例属于这种情况。2型重排所产生的融合产物似乎与肿瘤更差的预后相关三、病理学尤文肉瘤和原始神经外胚层肿瘤被认为是儿童的小圆细胞肿瘤。在光学显微镜下具有这些特征的肿瘤包括神经母细胞瘤,横纹肌肉瘤和非霍奇金淋巴瘤。但是尤文肉瘤家族肿瘤的特征是肿瘤细胞被纤维组织分隔。尤文肉瘤家族包括典型的末分化尤文肉瘤、非典型的分化差的尤文肉瘤和分化好的原姶神经外胚层肿瘤,其中原始神经外胚层肿瘤具有明显的神经外胚层分化,这种肿瘤在光学显微镜下可见Homer-Wright,假玫瑰花环结构和免疫组化突触素及神经元特性烯醇化酶等阳性。但尤文肉瘤是分化差的肿瘤,它不形成假玫瑰花环结构,神经标记为阳性,不管神经分化的程度,几乎所有尤文肉瘤家族肿瘤都在细胞膜上表达CD99(MIC2基因产物)。运用荧光原位杂交法可以迅速发现冰冻切片中EWS基因的重排,通过这种技术很容易辨别尤文肉瘤家族肿瘤和其他在形态学上类似的小圆细胞肿瘤。四,临床表现和自然史(一)发病部位股骨是尤文肉瘤最常见的原发部位,古所有病例的20%~25%。下肢还可以发生在胫骨、腓骨或者足骨。所有发生在下肢的肿瘤占新诊断尤文肉瘤的45%。盆腔是尤文肉瘤第二常见的原发部位,占新发病例的20%。盆腔尤文肉瘤可以发生在儲骨、坐骨、耻骨或骶骨。上肢发生的病例占新发病例的12%~16%,其中大多数发生在肱骨。另外龙文肉瘤还可以发生在椎骨、肋骨、锁骨、下颌骨和颅骨,这些部位的病变约占新诊断病例的13%。〔二)症状和体征局限性骨痛是尤文肉瘤患者最常见的首发症状,可见于大约90%的患者。疼痛早期往往为间断性,逐渐发展为持续性。约60%的患者还可以出现局部的肿账。有时龙文肉瘤患者的临床表现与骨髓炎相似,在诊断时有大约有28%的惠者出现发热。根据肿瘤所在部位的不同,患者可以出现跛行、随着呼吸而加重的胸痛等表现。3%的患者在诊断时还可以出现截瘫,继发于椎骨的病变。〈三)转移方式尤文肉瘤的转移大多数为血行转移。诊断时即有20%~25%的患者出现远地转移。最常见的转移都位是双肺和骨,软组织、内脏和中枢神经系统转移少见。淋巴结的转移并不常见。患者可首先由于转移相关的症状来就诊。多发的肺转移可以引起肺功能不全。椎体转移时可引起截瘫。五、诊断(一)实验室检查实验室检查包括全血细胞计数、血沉(ESR)、肝肾功能和骨髓等。白细胞增多时提示肿瘤负荷大或者病变广泛。另外白细胞增多时肿瘤复发的危险性可能增加。治疗前血清乳酸脱氢爾(LDH)水平是判断预后的指标之一,LDH的升高程度与肿瘤的负荷相关。在某些原始神外胚层肿瘤患者中神经元特异性烯醇化酶(NSE),水平升高,经有效治疗后可以降低。另外,尿3-甲氧-4-羟苦杏仁酸检查用于与神经母细胞瘤的签别诊断。在影像学检查没有发现骨转移的尤文肉瘤患者中仍有可能出现骨髓的侵犯,因此无论原发肿瘤位置大小均需要进行骨髓检查。(二)影像学检查包括胸部X线片、原发和转移部位的X线片和CT、MIRI检查、放射性同位素扫指等。最常见的X线表现为受累骨的溶骨性改变,呈虫噬样,边界欠清。可有葱皮样或放射状骨膜反应。CT,尤其是MRI检查可以清晰地显示原发肿瘤的特征、周围软组织肿物的范围以及肿瘤与周围血管,神经和器官的关系,因此,CT和MRI检查在绝大多数患者中是必需的。放射性核素扫描一方面可以更准确地显示原发肿瘤的范国,另一方面可以明确是否有骨转移。曾辉医生按:建议把PET/CT纳入分期检查六、分期没有正式的专门针对尤文肉瘤的分期系统。临床应用原发骨肿瘤的分期系统,具体如下:原发肿瘤(T)Tx:原发肿瘤无法评估T0:无原发肿瘤T1:胂瘤最大径≤8cmT2:肿瘤最大径>8cmT3:原发部位有不连线的肿瘤区城淋巴结(N)Nx:区域淋巴结无法评估N0:无区域淋巴结转移N1有区域淋巴结转移远处转移(M)Mx:远处转移无法评价Mo:无远处转移M1:有近处转移M.1a:肺辕移M1b:其他部位远处转移组织学分级(G)Cx:分級无法评估G1:高分化一低级G2:中分化-低级G3:低分化一-高级G4:未分化-高级注:尤文氏肉瘤为G4分期IA期T1N0M0G1,2低级IB期T,2N0M0.G1,2低级2A期T1,N0M0,G3,4高级2B期T,N0,M0。G34高级4a期任何TN0M1a任何G4B期任何TN1任何M任何G任何T任何NM1b任何G和其他肉瘤一样,尤文肉瘤患者在胸部X线片或CT扫描中发现的肺结节并非总是恶性的,所以在诊断孤立的肺结节为转移前要进行肺活检。七、治疔尤文肉瘤家族肿瘤治疗的原则是提高生存率和局部控制率,尽量保全功能和减少治疗的并发症。多年的实践证明采用多药联合的全身化疗和手术与放疗的局部治疗,即综合治疗是目前最佳的治疗选择。但是必须提出的是,由于多数患者为儿童和青少年,龙其是长期存活的这些患者中治疗在一定程度上都会造成功能的缺失,因此在选择治疗方式之前,必须考虑到患者的功能恢复和心理接受能力等因素。放疗对尤文肉瘤敏感,但由于下列原因手术的应用在增多:①放疗后的局部失败率介于9%-25%;②手术技术的改进使保留肢体和器官的功能成为可能:③化疗的常规应用使得手术变得更加容易;④放疗可引起第二恶性肿瘤等。但是也要考虑到下列因素对放疗疗效的影响,放疗后的肿瘤局部复发率与肿瘤的原发部位密切相关,四肢病变的局部复发率是5%-10%,而然盆腔病变的局部复发率是15%-70%。相信随着肿瘤影像技术和放疗技术如适形调强技术的应用,盆腔肿瘤的复发率会有所下降。另外,肿瘤的大小直接影响肿瘤的局部控制率,事实上更大的肿瘤更多地接受了放疗而不是手术。研究证实,术前化疗能够明显减少肿瘤的大小、血管的分布和脆性,从而易于手术切除并减少术中肿瘤破裂的概率。因此,手术等局部治疗前的新辅助多药联合化疗已成为标准的治疗方案。(一)手术肿瘤局部控制通过高剂量的放疗或手术切除来达到,但是没有随机分组研究比较在尤文肉瘤的局部治疗中手术切除和放疗哪种手段的局部控制率更高?多数研究显示手术的疗效优于放疗。DuBois2015年报道一项研究包含IVT-0091,INT-0154,AEWSOO31三项前瞻性研究中的非转移性,原发于骨的尤文肉瘤,并且采用相同化疗方案,新辅助化疗之后局部病变得到控制的患者,共465例。当因素分析显示,与单纯手术相比,放疗的局部失败风险显著增加,风险比为2.41(95%CI,1.24-4,68),无事件生存率和总生存率无显著差别。其他很多研究也显示手术的疗效优于放疗如Baccig报道局部只接受单纯放疗的惠者不仅局部控制率差,无事件生存率和总生存率也低于手术治疗组。wilkins等的回顾分析结果也显示:5年总生存率手术组为74%,非手术组只有27%。但也有报道认为放疗与手术的疗效相当。Dunst等报道,从1986~1991年,有177例局限期尤文肉瘤患者接受了化疗后的根治性手术、手术+放疗(45Gy))或单纯放疗(60Cy),为了保证治疗的质量,重新复习了治疗的计划。结果显示了年无复发生存率在单纯放疗组为67%,根治性手术组为65%,手术+放疗组为62%,3组的生在空非治接近。综上所述,如果在功能保护方面手术和放疗相似时,考虑到疗效和放疗有诱发第二恶性肿瘤的可能,局部治疗手段还是推荐手术。(二)放疔放疗是尤文肉瘤家族肿瘤局部治疗的重要手段之一,但尤文肉瘤单纯放疗后的长期生存率只有9%,因此,需要全身化疗和局部治疗的综合治疗。目前认为主要的放疗适应症是:手术不能切除的肿瘤,如原发在盆腔和锥体的肿瘤,手术切除不彻底、切缘阳性或近切缘肿瘤。1.放疗的靶体积Suit概括了20世纪50~60年代的经验后认为,靶区包括整个受累骨且给予原发肿瘤一个较高的局部补量后,骨髓腔的边缘和远端的复发率很低。为丁降低放疗引起的并发症Mareus和Hlaves等使用更小的照射野!肿瘤外放3-5cm/后,局部控制良好。小儿肿瘤组(POG)进一步前瞻性比较了全骨照射和受累野照射的疗效。结果这两种射野放疗后的无病生存率没有差別,因此,这科更局限的、只包括2.0cm边界的射野已经成为多数学者接受的治疗方案。因此,根据现有的文献,放疗靶区的确定原则是:手术或化疗的MRI中所见的骨异常病变和软组织肿块作为CTV.外放。1.5~2.0cm包括亚临床病灶构成CTV。另外根据摆位的误差和患者的移动度进一步确定PTV。但是若肿瘤在诊断时突入体腔,但化疗后脚瘤缩小使正常组织恢复到原来位置者,CTV可不包括化疗前突入体腔的肿瘤。术后放疗野需包括瘤并外放足够的边界,然后对于于木切除不初底者进一步缩野至残留肿瘤部位加量。肿瘤切除不彻底者射野包括整个手术切口是必要的。2放疗的计量早期的研究显示,与放疗剂量小于45Gy相比,放疗剂量为50~60Cy时可获得较好的局部控制率。推荐的剂量是全骨髓腔放疗40~45Gy,然后局部补量至55~60Gy。但根据获得的的文献资料和IESS(InlereroupEwing‘sSarcomaGroupStudy)积累的资料,当放疗的剂量大于40Gy时没有发现放疗剂量和局部控制率之间存在明显的量效关系,而当放疗剂量大于60Gy时也没有明显提高局部控制率,相反却使长期的治疗并发症明是增加。跟据目前的研究证据,现在推荐的标准处方剂量是:肉眼可见肿瘤55.8~59.4Gy/31~33F,显微镜下残留病变50.4Gy。原发椎体肿瘤的放疗剂量为45Gy。常规分割1.8-2.0Cy,每日1次。对于较小的肿瘤不推荐降低放疗剂量,当然肿瘤周围的正常组织在可能的情况下要尽量保护。3.放疗的技术根据肿瘤所在部位和大小等不同采用不同的治疗技术,但总的原则是最大限度地控制肿瘤同时尽量减少与治疗相关的并发症。对于四肢的肿瘤,如果能充分保护正常组织,常采用前后对穿野照射,当然必要时也可以采用斜野对穿或采用楔形板补偿技术。需特别提醒的是,要避免全周性照射,以减少四肢的水肿和功能障碍。对于原发在表浅部位如手足等处的肿瘤,可采用高能X线和电子线混合照射。应采用合适的体位固定技术以保证良好的体位重复性。对于原发在盆腔的肿瘤,要注意保护直肠、膀胱等正常组织。而对于原发于椎体的肿瘤除了要保护脊髓外,对于年龄小的患者,射野要包括整个椎体,同时尽量使整个椎体的照射剂量均匀,以减少畸形等治疗并发症的发生。射野可采用前后对穿或后斜野同时加用楔形板的技术。近年来逐渐应用于临床的适形调强放疗技术能够更好地保护周围的正常组织和器官,也可以使靶区剂量分布更均匀,因此可望减少放疗的并发症,提高局部控制率。(三)化疗多数尤文肉瘤家族肿瘤患者最终失败于远处的转移提示多数患者存在隐匿的转移灶。这个发现预示着在尤文肉瘤的治疗中需常规包括全身化疗,正是由于全身化疗的应用使得从20世纪70年代以来尤文肉瘤的疗效有了显著的提高。早期的研究已经证实了化疗在尤文肉瘤治疗中的重要性。多药联合的化疗方案,包括长春新碱、表柔比星、环磷酰胺和放线菌素D使得在诊断时非转移性患者的总生存率达到50%~75%。POG(PediatrieOncologyGroup)和CCG(ChildrensCancerGroup)的研究比较了长春新碱、多柔比星、环磷酰胺和放线菌素D与这4种药物再加上异环磷酰胺和足叶乙苷的疗效。结果显示5年无病生存率前者为54%,后者为69%(P=0.0005)。其他研究也证实加入异环磷酰胺后能够提高疗效。但是由于异环磷酰胺会对肾小管造成损伤,这使得它作为现固化疗的地位受到挑战。在EICESS.92的研究中,用环磷酰胺取代现固化疗中的异环磷酰胺,结果显示两组失败的风险比为0.91(95%C1,0.55-1.53)。但是该项研究病例数较少,只有155例患者。随后开展了DWRCS-R1研究,旨在比较在强化的诱导化疗后在巩固化疗中是否可以肾毒性性较小的环磷酰胺取代肾毒性较大的异环磷酰胺。在2014年Lerlatay报道了该研究的结果,其有856例恩者入组,中位随访5.9年,3年无事件生存率两组分别为75.4%和78.29,失败发生的风险比为1.12(959CI.0.89-1.41),死亡的风险比为1.09(95%C1,0.84~1.42)。环磷酰胺组血小板减少发生率较高(45%和35%)。但是2~4级肾小管毒性低于异环磷酰胺组(16%和31%)。结果提示在巩固化疗中使用环磷酰胺代替异环磷酰胺有可能对疗效无显著影响,到那时可以减少异环磷酰胺导致的肾小管损伤的发生率。最近WomerRB在2012年报道了COG的高剂量强度(dose-intensive),化疗联合局部放疗及外周血干细胞营救的结果,结果提示高剂量强度化疗进一步提高疗效。八、预后因素非转移性尤文肉瘤经合理治疗后的长期生存率可以达到80%,但其预后受到多种因素的影响,传统意义上,尤文肉瘤患者根据患者的年龄,肿瘤的大小、位置、侵犯的范围、诊断时有无远处转移以及血清乳酸脱氢酶水平来评估后,患者的年龄大于14岁,肿瘤较大(直径大于8cm或体积大于100ml)原发肿瘤位于盆腔,原发肿瘤周围软组织有受侵以及诊断时及有远处转移和血清乳酸脱氢酶的升高均是不良的预后因素。首程化疗后肿瘤在影像和组织学方面的反应是一个明显的反映预后的因素,组织反应差则预后差,而肿瘤完全或接近完全缓解则预后要明显的好,5年的无病生存率达84%~95%。维也纳和纽约的研究都证实在非转移性患者中,EWS-FLI1的融合转录是一个明显的疗效预测因素,两个研究的结果非常相似,5年的无病生存率在转录1型约为70%,而所有其他融合转录类型的5年的无病生行率20%。几乎2/3的患者属于I型组合转录。不过在这个指标用于患者的分层治疗前还需要进一步前瞻性研究,以证实它的有效性。https://station.haodf.com/health/article?healthId=8618325133&articleId=9388594235
 曾辉医生的科普号
曾辉医生的科普号 2022年02月21日
2022年02月21日 1890
1890
 0
0
 1
1
-
甄教授第一期科普问答(2021年12月17日)
问题一:长春瑞滨+环磷酰胺方案与安罗替尼对横纹肌肉瘤,那个效果好?还有替莫唑胺对横纹肌肉瘤有效果吗? 答:高危横纹肌肉瘤是确定要维持治疗的,维持治疗有利于提高长期生存率。现在对中危的腺泡状横纹肌肉瘤,还有胚胎型伴有周围淋巴结侵犯的横纹肌肉瘤也需要维持。以往验证过的维持治疗有效的药物是环磷酰胺+长春瑞滨这个方案,这是通过临床研究证实的。其他的药物没有做过横纹肌肉瘤维持治疗的临床研究的。至于安罗替尼、替莫唑胺,理论上对这种肿瘤可能有效,但是没有真正验证过。如果没有其他选择了,可以试用这些药物进行维持治疗的。 问题二:听说国内已有针对ALK基因突变的靶向药物,ALK基因检查对于神母患儿来说有无意义? 答:神经母细胞瘤ALK基因突变会有,但是表达率不是很高,不超过10%,只有百分之几的病人会有这个突变。如果肿瘤有这个突变,可以使用靶向药的。现在国内有一代的、二代的、三代的针对ALK基因的靶向药,效果也挺好的。由于ALK基因突变率比较低,所以不作为神经母细胞瘤的常规检查项目,除非其他方法都试过了,都没有更好的办法了,才会去做这个基因的检测。如果运气好,碰到有这个突变的话,可以使用这些药物。但是比较贵,每个月可能需要几千块钱。 问题三:成年人髓母细胞瘤化疗是去儿童肿瘤科还是神经内科?如何预约化疗床位?有联系电话吗? 答:髓母细胞瘤在儿童和青少年是高发年龄段,成人也会有,但不多见。如果成人得了本病,治疗方法也是参考儿童的,基本上是先手术再放疗和化疗。我们中心的儿童肿瘤科收治18岁以下的患者,而一般的儿童医院或者综合性医院的儿科可能是仅收治14岁以下的,所以18岁以上的病人只能到成人的科室去治疗。手术找神经外科,化疗可以找肿瘤内科。我们医院可以找神经外科的杨群英教授或者郭琤琤教授,这两位教授是神经外科专门负责化疗的医生,可以通过门诊挂他们的号看。放疗则需要联系放疗科医生。 问题四:神经母细胞瘤四期高危,吃化疗药环磷酰胺+西乐葆+长春新碱+依托泊苷第八天,血小板76,白细胞2.6,血小板76需要停药么?升血小板需要吃什么药? 答:这个血项是有点偏低,这几个维持药也是化疗药,对血象可能会有一定影响,所以定期监测血象是对的。目前血小板是有点低,可以过两天再复查一下,如果持续下降的话,比如降到五、六十以下或者白细胞降到2000以下可能就要停药。可以吃点升血小板的药,比如升板方和复方皂矾丸等等帮助一下。 问题五:马上要上市的免疫GD2单抗14.18(凯泽百)具体什么时候可以到医院?这个购买流程是怎么样的?是先在药店买再去医院用么?是不是必须移植才可以上免疫?谢谢! 答:免疫治疗对高危神经母细胞瘤是确定有作用的。凯泽百今年八月份实际上已经在国内上市了,这两天也在上海开发布会。现在还没有进到各个医院的药房里面,但是可以药物公司购买。如果真的有条件用,可以通过医生联系到他们,药买了以后可以在医院里面严格按照药物说明书使用流程来使用。正常情况下是推荐要做移植以后再用,但是如果不参加临床研究的话,也可以不用移植而使用,但要牵涉到医患沟通的问题。 问题六:你好,髓母细胞瘤经典型G4型,12次化疗以后只有2岁3个月,是要等到满3岁放疗呢?还是有其他的治疗方案? 答:3岁以下的G4型的髓母细胞瘤患者预后比较差,因为三岁以下不能接受足量的放疗,放疗剂量和范围都受到很大影响,放疗后副作用也会比较大。但是不放疗的话,生存率又比较低,生存率大概只有百分之三、四十左右,放了以后可能会提高到60%左右。所以比较矛盾。如果以保命为主,两岁多的患儿在国内有些医院也是放的。在两难的选择下主要看家属的想法。 问题七:我家ki67%是70%+,出生十三天手术,右上纵膈神经母细胞瘤,肿瘤完整切除,肝上之前有病灶分不清是良恶性定的4s期,这两次复查肝上没有了,目前随访八个多月,我想问一下ki67影响预后么?ki67高是不是代表复发率高? 答:4s期的神经母细胞瘤是晚期的,恶性度比较高,所以ki67会高,这只是代表肿瘤的增殖活性,代表恶性程度,但4s期的预后是非常好的,因为年龄比较小,主要还是看有没有NMYC基因扩增、有没有其他重要器官症状的肿瘤侵犯情况等等。ki67不能代表复发率,跟预后关系不是很大,只是诊断的时候需要做的一个指标。 问题八:霍奇金淋巴瘤结疗后要注意些什么? 答:霍奇金淋巴瘤治疗相对其他实体肿瘤会简单很多,大部分是化疗加放疗后预后就非常好了。治疗后需要注意的是,要严格按医生的要求复查,定期复查影像学检查监测有无肿瘤复发。还有因为接受过阿霉素(即红药水)化疗,可能对心脏有些远期的影响,所以心电图每次复查都要做。因为有些化疗药物有一定的致癌性,也需要关注有没有第二肿瘤的发生,有些甚至几十年后才发生。虽然发生率不高,但也是复查的内容之一。其他就没什么特别需要注意的了。 问题九:我家宝宝是孕36周发现,37周确诊神母细胞。于2021年6月8号出生,6月17号手术右腹膜后肿瘤。当时椎管内也有肿瘤物但未手术。Ki-67(40%)。8月28号派特CT未发现转移,骨穿0.8阳性。基因检测无缺失,无扩增,染色体倍性为超二倍体。目前随访观察,每月复查。本月复查结果如下:B超右肾肾盂分离,神经元升高(上月20)31。尿中查出中量高香草酸(上月无)。请问甄教授,这是什么情况,需要化疗吗?治愈后复发的概率高吗? 答:尿的VMA检查受很多因素影响,包括食物、检测时间等等都会导致结果不一样的,准确性不是很高,仅供参考。所以主要还是通过影像学来评估肿瘤的情况比较准确。还有NSE等是比较重要的检查。而且尿的检查也不太稳定,会存在检验误差。这种情况暂时不需要化疗,治愈率还是很高的,继续观察。这么早发现的神经母细胞瘤预后是非常好的,不用太担心。 问题十:我家小孩确诊时1岁8个月,3月份CT检查发现肝胰间隙区占位性病变,PET-CT提示腹主动脉旁淋巴结转移;骨髓活检未发现明显神经母细胞瘤。 2021年3月19日手术“骨髓穿刺+骨髓活检+肠粘连松解+右侧腹膜后肿瘤切除+腹膜后淋巴结活检+肝活检+输液港植入术” 术后病理:神经母细胞瘤,肿瘤无包膜,分化差型,MKI高,核分裂率高,有钙化,诊断三期高危,后因基因无缺失,改三期中危;经过6次化疗,神经元一直降不到正常值,6疗后NSE为28.10;15次原发灶放疗后,pet-ct提示: 1、原右侧腹膜后软组织病灶及淋巴结转移灶消失;术区片状低密度影代谢稍活跃,先考虑治疗后改变,残留待排, 建议定期复查或MIBG核素显像。 2、拟胆囊结石;脾大。 3、鼻咽部代谢稍活跃,多考虑生理性摄取;双侧声带弥漫性代谢活跃,考虑生理性摄取。 问题: 1、这样描述的意思是不是术区还有残留病灶? 2、脾大和胆囊结石是什么原因造成的?需要注意哪些方面? 4、神经元一直降不到正常值是因为化疗不敏感吗? 5、我家孩子目前这种情况,需要吃节拍化疗药或维甲酸吗? 6、目前国内三期中危治愈概率多少? 答:PET-CT这样描述表示检查结果还是不太肯定,但它还是把术后改变放在第一位,残留放在第二位。但是看整个治疗经过,以及现在术区低密度灶的SUV值这么低,个人认为还是术后改变的可能性很大,所以不用太担心。脾大也受很多因素影响的,特别做过手术或者受感染刺激都会导致脾大的,只要脾脏里面没有实性的肿块就问题不大。胆囊结石很多人都有,多喝水,定期复查,如果没什么症状,可以暂时不用处理。NSE只升高一点点,这种情况参意义不大,可能下次复查又没事了。目前国内中危神经母细胞瘤的治愈率约70~80%。 问题十一:一:请问环磷酰胺的副作用和对身体的伤害是什么? 二:请问环磷酰胺和司莫司汀哪个对身体伤害及副作用比较大? 三:髓母细胞瘤治疗是用环磷酰胺方案比较好还是司莫司汀方案比较好? 答:环磷酰胺对身体的伤害和副作用跟其他大部分化疗药物一样,包括呕吐、白细胞低、肝肾功能影响等等。他它还有个比较特殊的副作用,就是膀胱刺激征或者出血性膀胱炎。环磷酰胺和司莫司汀这两种药对髓母细胞瘤的效果是一样的,副作用有所不同。环磷酰胺是膀胱刺激征会多一点,司莫司汀是电解质紊乱会多一点。两个方案都有人用,效果都差不多,只是副作用有些不同,但是很难说哪个方案优哪个方案劣,两个方案都可以选择的。 问题十二:神经母细胞瘤原发左后腹膜转移骨髓,基因扩增,对于四期高危来说基因扩增的孩子是一定会复发的吗?如果是上免疫治疗的话,3f8是移植效果好一点还是不移植?移植在国内对于四期高危来说是不是必须的治疗流程? 答:四期高危的神母,如果不做免疫治疗的话,复发率大概50%-60%。如果做了3F8免疫治疗,按国外经验是可以不做移植的。如果有这个条件做免疫治疗,我们也不太建议再做移植,。在免疫治疗时代,这个移植属于可有可无的,但是副作用肯定是很大的。如果没有条件做免疫治疗,建议还是要做造血干细胞移植,因为在没有免疫治疗的情况下移植确定能提高高危神经母细胞瘤疗效的。 问题十三:腹腔卵黄囊瘤四期(肝多发转移),JEB方案,术前3疗,手术切除腹腔肿瘤,肝转肿瘤物活检,术后三疗,四疗后甲胎正常,六疗结疗。 1.我们的六个疗程会不会少? 2.四期复发几率有多大? 3.结疗后的检查需要做哪些?检查频率是怎么样? 答:卵黄囊瘤四期打了四个疗程化疗,甲胎蛋白已经正常,所以一般加多两个疗程总共六个疗程的化疗是可以的了。这个化疗疗程不少了,因为中间还有手术。治疗后要复查影像学。如果没有肿瘤残留,甲胎蛋白也正常,这个治疗是足够的了。治疗结束后定期复查影像学如CT、B超等等,要根据具体的情况来选择。甲胎蛋白也就是AFP,每次都要查,这个比较简单,但是监测病情很有用,复发的时候大多数病人都会升高。还有生化检查也要做。检查频率第一年是三个月一次,第二年是六个月一次,第三年以上就一年一次。 问题十四:5岁尤文氏肉瘤1疗转本院2化疗中,位置左股骨头,目前发现肺部有小结节。 1:是否进一步检查其他部位,需要做pet-ct? 2:尤文肉瘤有无具体的治疗方案? 3:放疗阶段是否有更好的选择治疗手段及方式? 在此谢谢甄教授。 答:尤文氏肉瘤肺部有结节,有条件还是要做PET-CT。这种肿瘤一开始治疗前我们都是主张要做PET-CT的,因为PET-CT比一般的CT或者MR对一些小的病灶检出率会更高,对那些性质不明的比如肺部小结节,还可以提示是良性还是恶性,到底是不是真的肺转移,所以最好还是做PET-CT。因尤文氏肉瘤标准的化疗方案就是CAV和IE交替着来打,也就是环磷酰胺+阿霉素+长春新碱和异环磷酰胺+VP16交替来打,根据具体的情况打8~14个疗程。放疗是必须的,放疗技术目前国内还是可以的,根据肿瘤的大小、手术的情况、术前化疗的情况、术后病理等等,来采取合适的方式。 问题十五:孩子5岁神母三期中危。uh型。基因不扩增。 1.第一次用多柔比星是国产的,第二次在我的要求下用了进口的,不知道这样换来换去对化疗效果有影响吗? 2.有必要用进口的吗?副作用是不是小一点?孩子是窦性心律过快,140。 3.日常吃喝方面要注意什么,哪些需要忌口?4. 结疗后,需要吃药吗? 答:这种化疗用国产药是可以的,我们这么多年都是用多柔比星这种国产的药物,效果也是可以的。近几年有些进口的阿霉素类的药物可能副作用会小些,但是怎么样跟标准的阿霉素进行等价转化并能达到了原来的效果,或者到底按什么剂量来换算是从来没有验证过的,所以这个会存在一定的不确定因素,我们不太建议这样换来换去。饮食方面没什么特殊注意的,中危神母的结疗后也不需要维持治疗,这个不是必须的。 问题十六:NMYC 基因检测簇状分布什么意思?影响愈后吗? 答:NMYC的检测最后会有一个结论,这个结论可能有三种,第一是基因无扩增,第二是基因获得,第三是基因扩增,这三种情况中前面两种是没有问题的。如果是基因扩增则预后比较差,跟预后有明确相关的。所以只需要知道是属于哪种结论就可以的,至于它里面的具体描述可以不用管他,关键是最后的结论。 问题十七:卵黄囊瘤四期高危结疗后3个月。甲胎蛋白波动,有时会超过正常值,最高11。这是否是疗程不够或者复发了? 答:卵黄囊瘤治疗后复查时甲胎蛋白会有点波动,但只要不太高,仅仅高一点点意义不大,有时候检验误差也是有可能的,下次查可能又没事了,所以最终还是以影像检查为准,影像监测包括CT、MR或者B超等等。还要观察有没有肿瘤复发的症状,如果甲胎蛋白结果一次比一次高,或者升高的幅度比较大,比如几十、上百、两百、三百,那些可能就有问题了。 问题十八:髓母细胞瘤复发两次,男孩11岁,请问国内有这个病的临床实验吗?比如PD1免疫治疗,卡替免疫治疗? 答:肿瘤治疗方面的临床新药研究,是比较高端的一项研究工作,通常都要由药厂来推动才能开展,这个涉及很多问题。髓母细胞瘤本身发病率很低,而且大部分都能治好,所以真正复发的病人非常少。药厂从中可能得不到该有的收益,所以可能不会在这些小病种里面优先开展临床研究。因为还有其他很多肿瘤比如成人的肺癌、肠癌、乳腺癌等等那些大肿瘤市场比较大,一般会集中力量优先在大病种里面开展研究,小肿瘤的研究则相对比较滞后。另一方面,而目前CAR-T治疗在很多实体肿瘤效果也不好,PD1也仅在少数几种肿瘤中效果好,因此目前尚没有针对髓母细胞瘤的研究。
甄子俊医生的科普号 2021年12月22日
2021年12月22日 1813
1813
 1
1
 8
8
-
尤文氏肉瘤
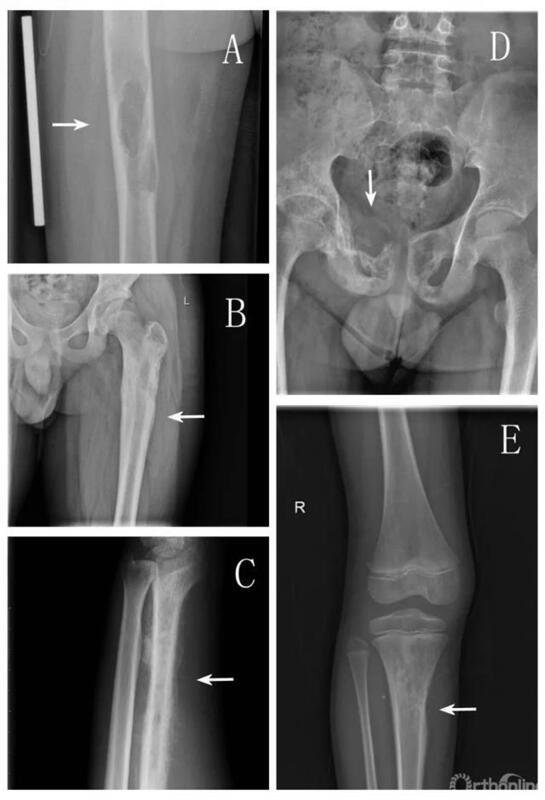
尤文氏肉瘤Ewing’s Sarcoma,简称为ES,当初博士Ewing在1921年发现这病时,就观察到,这种骨的弥漫性血管内皮瘤,高侵袭性骨癌,对放疗相当敏感。 该肿瘤的起源仍然不能确定:有说是来源于,具有进化成人体各种组织细胞能力的原始细胞,如胚胎组织的神经脊细胞,有说是体内残存的细胞如间充质干细胞。 尤文氏肉瘤 肿瘤起源仍有争议 从病理学角度,尤文氏肉瘤,与原始神经外胚瘤PNET,非常相似,不仅在显微镜下有类似的特征,而且在超过95%的病例中存在相同的基因易位。因此,ES和PNET,被划为一个类别,称为尤文氏肉瘤家族ESFT。 发展到如今,尤文氏肉瘤家族包括: ??骨尤文氏肉瘤 ??骨外尤文氏肉瘤 ??原始神经外胚层瘤 (PNET) ??周围神经上皮样瘤 ??Askin’s tumor ( 胸壁PNET) ??非典型尤文氏肉瘤 人类的每个细胞中,都携带着包含所有遗传基因的23对共46条染色体。尤文氏肉瘤家族,11号和22号染色体之间易位,即t(11;22),11号染色体上的基因FLI1的作用,在于启动或关闭其他基因,错误融合后的新基因EWS-FLI,可以编码不同的融合蛋白,调节一些致癌基因,这些致癌基因在异常表达时导致肿瘤的发生。 尤文肉瘤认定的金标准,是分子检测FISH,即EWSR1易位的FISH检测,探测 22号染色体上q12位置,有无EWSR1基因易位。 ESFT的发病率不高,百万分之三左右,属罕见病。而且90%发生于5-25岁之间,25岁以后才发病的患者更加罕见,所以被称为小儿癌症。 尤文氏肉瘤,对骨的高度侵蚀性,让患者经常面临保肢和截肢的艰难选择,骨尤文氏肉瘤,经常与骨感染即骨髓炎类似,较难区分,肿瘤还会液化,被误认为是脓,患者还会低烧,间歇性发烧、白细胞计数升高,红细胞沉降率ESR升高等。 概述 尤文肉瘤(Ewing’s Sarcoma, ES)是儿童和青少年较常见的恶性原发骨肿瘤,占所有恶性原发骨肿瘤的6%~8%。尤文肉瘤好发于10~25岁青少年,男女比率约为(2.0~2.5):1,全身骨骼均可发病,但以四肢长骨多见,如:股骨、肱骨、胫骨,其次为扁平骨,如:髂骨、肩胛骨,此外脊柱、肋骨、颅骨亦见报道。 临床表现为年轻患者的患处出现巨大的软组织包块,多伴有疼痛和肿胀,还常出现发热、贫血和体重减轻等症状。肺是最常见的转移部位,其次是其他部位的骨,大多患者在就诊时就可能已经存在微转移。尤文肉瘤与其他骨组织肉瘤有一个重要区别,即其他骨组织肉瘤不会累及骨髓,而在尤文肉瘤中确实常见的现象。 尤文肉瘤是一种未分化,小细胞肿瘤。目前其组织学起源尚不明确,但一般认为它起源于骨髓的间充质干细胞。染色体异位,特别是t(11;22)(q24:q12),即11号染色体长臂2区4带与22号染色体长臂1区2带异位,从而形成的EWSR1-FLI1融合基因,存在于90%以上的尤文肉瘤患者中。因此,EWSR1-FLI1融合基因为尤文肉瘤的一个特点。尤文肉瘤的另一个特点是细胞表面高表达糖蛋白MIC2(CD99),故MIC2的表达可用于尤文肉瘤和原始神经外胚层肿瘤等小圆细胞肿瘤的辅助鉴别诊断。 影像学 尤文肉瘤的影像学表现多样。由于肿瘤生长浸润骨髓腔及哈弗氏管,侵犯、穿透骨膜,故主要影像学表现为骨髓腔破坏、骨膜反应及软组织肿块。 X线 尤文氏瘤的X线表现多种多样,依发生部位和病程不同,表现亦不相同。由于尤文肉瘤细胞无成骨性,不能形成瘤骨和瘤软骨,因此在影像学上主要表现为溶骨,但可见形态多样的反应性新生骨,这是尤文肉瘤常见的X线表现。 病变早期,受累的骨髓腔可呈小斑点状或斑片状溶骨性破坏区,呈“鼠咬状” (图1A),界限不清,没有骨质硬化。随病程进展,溶骨破坏逐渐扩大,并出现骨膜反应,典型的呈“洋葱皮”样外观(图1B),有的病例为“日光放射状”或“针状”(图1C),少数病人亦可形成Codman三角。病程继续进展,病灶可沿骨髓腔蔓延,并对骨质继续破坏,最后可只剩下一层极薄的骨膜新生骨包绕着肿瘤组织(图1D)。肿瘤早期即可侵入软组织,形成软组织肿块。 有时尤文肉瘤在X线上可表现为破坏骨皮质的外层(图1E),可见成层的骨膜增生或放射状骨针形成,而骨皮质内层保持完整,此时,软组织肿块通常很大,与骨之病变不成比例。 图1.尤文肉瘤的X线表现。?A.“鼠咬状”溶骨表现,受累的骨髓腔呈斑片状溶骨性破坏区,界限不清,没有骨质硬化。?B.“葱皮样”骨膜反应。C.“日光放射状”骨膜反应。D.骨质破坏,只剩下一层极薄的骨膜新生骨包绕着肿瘤组织。E.一例胫骨近端的尤文肉瘤,X线表现为骨皮质外层的破坏。 图2.一例胫骨近端尤文肉瘤的CT表现。可见胫骨骨质破坏及周围的软组织肿块。 图3.一例桡骨骨干尤文肉瘤的MRI表现。可见桡骨骨质广泛破坏,周围软组织肿块包绕桡骨。 核素骨扫描 不仅可显示原发病灶的范围,而且还可发现全身其他病灶。 图4.一例右侧股骨近端尤文肉瘤患者的骨扫描结果,可见右股骨近端浓聚信号。 分期 尤文肉瘤的分期可采用肌肉骨骼肿瘤协会(MSTS)和美国癌症联合会(AJCC)的分期系统。MSTS系统更简单,使用更多。 定义:G1,低级别肿瘤;G2,高级别肿瘤;T1,肿瘤位于间室内(局限于骨);T2肿瘤位于间室外;M0,无转移;M1,任何转移。 定义:T1,肿瘤最大径≤8cm;T2,肿瘤最大径>8cm;T3,原发部位有不连续的肿瘤;N0,无区域淋巴结转移;N1,有区域淋巴结转移;M0,无远处转移;M1,有远处转移;M1a,肺转移;M1b,其他部位远处转移;GX,分级不能评估;G1,高分化——低级;G2,中分化——低级;G3,低分化——高级;G4,未分化——高级。 但这两个分期系统都不是为尤文肉瘤专门设计的,因为尤文肉瘤都是未分化的(G4),且极少有患者发生淋巴结转移。而且对于尤文肉瘤比较重要的两个预后指标,即肿瘤的轴向位置和是否有骨髓累及,两个分期系统均未涉及。 诊断 一般根据病史、临床表现以及影像学检查结果可诊断该病,病理学是确诊的金标准。 1.多见于儿童及少年(10-25岁),好发于四肢长骨骨干和髂骨。 2.临床症状明显,肿块生长较快,局部疼痛、压痛,皮肤潮红,温度高,浅静脉充盈。全身可有发热,贫血,白细胞计数增多,红细胞沉降率快,可发生肺及其他部位转移。 3.影像学检查显示肿瘤呈溶骨性虫蚀样破坏,骨膜反应为“放射状”或“葱皮样”,有软组织肿块,可有病理性骨折。 4.活检为确定诊断的重要依据。 5.肺部CT及骨扫描有助于判断肿瘤的分期及预后。 病理 肉眼所见 肿瘤多发生于骨干部,从骨干中央向干骺端蔓延,自骨内向外破坏,肿瘤呈结节状,质地柔软,无包膜。切面呈灰白色,部分区域因出血或坏死而呈暗红色或棕色。肿瘤坏死后,可形成假囊肿,内充满液化的坏死物质。肿瘤破坏骨皮质后,可侵入软组织,在骨膜及其周围形成“洋葱皮”样成层的骨膜增生。 镜下变化 瘤细胞呈圆形,形态相当一致,胞浆很少,染色浅,胞膜不清楚。细胞核呈圆形或椭圆形,大小比较一致,颗粒细,分布均匀,核分裂相多见(图5A)。瘤组织内细胞丰富,细胞排列成巢状,有时可见瘤细胞呈环形排列,形成Homer-Wright “假菊形团”结构(图5B)。瘤组织常有大片坏死。在肿瘤周围可有新骨形成,为反应性新生骨,而不是肿瘤本身成分。 目前认为CD99作为尤文肉瘤的诊断标记具有相对的特异性,阳性表达率大于80%;大部分肿瘤Vimentin阳性,其他神经标记物如S-100蛋白,NSE,Syn及CgA表达情况不一。而其他标记物如Desmin、CK、HMB45、CD45和CD20等为阴性。 图5.尤文肉瘤的镜下表现。 A.瘤细胞呈圆形,形态相当一致,表现为“小圆细胞”肿瘤。 B.可见瘤细胞呈环形排列,形成Homer-Wright “假菊形团”结构。 其它 显微镜下,ESFT显示密集的小圆细胞,有"假菊团样"结构形成,免疫组化CD99阳性、FLI1阳性。 免疫组化,是检测蛋白表达,测蛋糕花纹,FISH检测,是直接检测模子,印蛋糕的模子。免疫组化上述两项阳性,即可大致圈定尤文肉瘤这范围,另加做EWSR1的分子检测FISH,便可确定。 如果没有转移的局部性ESFT,可以用化疗缩小肿瘤,防止进一步的蔓延,然后手术切除。如果无法施行手术,则放疗灭杀局部性肿瘤。术后再进一步化疗,或者放疗巩固,以消灭手术残余肿瘤细胞。美欧2010年前的统计数据,这种处理后的尤文氏肉瘤,5年生存率超过70%。 如果发现时就已经转移扩散,靶向药和免疫疗法之前的年代,五年平均存活率仅为30%,肺转移切除术需要一定的手术条件,化疗和放疗就成为主要的治疗方法。 美欧对尤文氏肉瘤,最常用的化疗药物是:长春新碱,阿霉素,环磷酰胺,异环磷酰胺,依托泊苷五种。 14-17个周期的化疗,两种药物交替,手术不能扩切只能窄切的,每6周对原发灶进行放疗。文氏肉瘤是侵略性的癌,最好需要9个月至一年的治疗。 尤文氏肉瘤对放疗敏感 术前术后化疗 分子靶向药之前,尤文氏肉瘤对放疗敏感,使得放疗成为常用的治疗手段之一,研究分子通路尤其是EWS - FLI错误融合后产生的异常特征蛋白,尤文氏肉瘤中,对化疗不敏感的患者,GSTM4蛋白高表达,这一发现不但能早早识别出对标准治疗不敏感的病人,而且为研制能干扰GSTM4的抑制剂靶向药,可能最终会成为治疗尤文氏肉瘤的方法,分子途径中重要的组成成分NR0B1蛋白质,也有望成为治疗靶点。 EWS-FLI融合蛋白,结合的RNA解旋酶A可以调节基因转录,干扰EWS – FLI和RNA解旋酶的结合的小分子,在体外试验中,被证明可以杀死ESFT肿瘤细胞,在动物模型上,可以减缓肿瘤的生长。靶向药,对尤文氏肉瘤的治疗,将提供一个新选择。 CD99蛋白是另一个被视为潜在治疗ESFT的免疫靶点,大多数ESFT肿瘤细胞表达 CD99蛋白,CD99它在防止尤文氏肉瘤细胞正常的神经分化过程中发挥作用,针对CD99的人体临床试验已在进行。 针对的IGF-1受体蛋白的抗体,也被作为晚期ESFT患者潜在性治疗,16名ESFT患者中两名对治疗有反应,8名患者保持4个月甚至更长的稳定。 免疫疗法PD1/PD-L1,对于尤文氏肉瘤中MSI-H /TMB高/PD-L1表达率高的患者,亦展现出明显疗效。 靶向药和免疫疗法给尤文氏肉瘤带来希望 因为尤文氏肉瘤这种罕见的癌症,主要发生在青少年甚至儿童的骨骼或软组织中,是骨肉瘤外第二种经常被确诊的骨癌,而且化疗放疗和切除手术等严厉的治疗方案几乎没变,在过去的40年里,仍然有大约三分之一的患者治疗失败。 所以,对尤文氏肉瘤,两个特定的基因:EWSR1和ETS,错误地融合在一起,引起医学家们极大的研究兴趣。 来自加拿大、美国、英国、日本和德国的研究人员,对124种肿瘤样品的基因组进行了测序和分析。相关研究结果发表在2018年8月31日的Science期刊上,论文标题为“Rearrangement bursts generate canonical gene fusions in bone and soft tissue tumors”。 这项研究的成果是:在尤文氏肉瘤和其他儿童癌症中发现了大规模的基因重排,而且这些重排可能需要数年的时间才能在骨骼或软组织中形成。 这些最新研究结果,将有助于解开儿童癌症形成的原因,并为在未来找到诊断和治疗这些癌症的方法奠定基础。 在42%的病例中,当DNA完全自我重排形成这种复杂的DNA环时,这种主要的基因融合就发生了。 尤文氏肉瘤发病前 很早就有DNA重排 癌症越早被确诊,它就越容易治疗,但是在此之前,人们一直认为尤文氏肉瘤的生长速度是非常快的。 而这项新的研究中却发现,这些导致尤文氏肉瘤的复杂DNA重排在肿瘤被确诊出来的几年前就已发生,这就为找到更早地筛选和治疗这些癌症提供了可能。 研究还发现,具有这些复杂基因重排的尤文氏肉瘤,要比那些只具有简单基因融合的尤文氏肉瘤更具侵袭性,并且任何肿瘤复发都需要不同的治疗方法。 抗癌道路漫长,医学研究在稳步推进,尤文氏肉瘤,还需要更多的研究。
 张冬医生的科普号
张冬医生的科普号 2021年12月08日
2021年12月08日 4890
4890
 0
0
 2
2
-
脚趾上的尤文氏肉瘤要不要做全身放疗?

 甄子俊医生的科普号
甄子俊医生的科普号 2021年09月03日
2021年09月03日 537
537
 0
0
 0
0
-
请问尤文肉瘤有没有治愈的可能?怎么网上有人说这个没法治愈?

 甄子俊医生的科普号
甄子俊医生的科普号 2021年09月03日
2021年09月03日 1099
1099
 0
0
 3
3
-
尤文肉瘤诊断经典案例分享
案例1. 女性,26岁。6年前外院行右下颌骨肿块切除术,术后病理提示右下颌骨尤文肉瘤。术后未行放化疗(尤文肉瘤的治疗模式和骨肉瘤类似,对化疗、放疗均比较敏感,治疗主要包括术前术后化疗联合手术治疗,必要时行放疗作为手术的补充。该患者很可惜!几乎是国内最知名的医院最知名的专家做的手术,手术非常成功,但是治愈必须的化疗没有跟上,在此特别强肿瘤内外科多学科合作的重要性!)。数月前出现胸痛不适,肺部CT提示胸膜、肺、纵膈、胸椎多发病灶,肺肿瘤切除活检提示尤文肉瘤转移。案例2. 男性,17岁。1-2月前出现右髂部肿物伴疼痛,皮温正常,后逐渐出现腰痛伴低热。我院PET-CT提示右侧髂骨溶骨性骨质破坏伴软组织肿块形成,全身多发骨骼骨质破坏。我院行髂骨肿块穿刺活检,病理提示尤文肉瘤。案例1和2点评:尤文肉瘤和原始神经外胚层瘤(PNET)是同种高度恶性的小圆形细胞肉瘤的不同程度的神经外胚层分化,尤因肉瘤和PNET是相对少见的肿瘤,占骨原发性恶性肿瘤的6%~8%,发病率低于骨髓瘤、骨肉瘤和软骨肉瘤,列第4位,但它是儿童第2位常见骨和软组织肉瘤。尤文肉瘤为高度恶性的肿瘤,容易转移,如肺转移、骨转移等,对化疗、放疗均比较敏感,因此目前的标准治疗模式和骨肉瘤治疗模式类似,包括术前化疗(既可以缩小肿瘤为手术创造条件,又可以杀灭微小转移灶尽管CT等都未发现,具体术前术后化疗目的可以参考“骨肉瘤患者应该知道的那些事”一文)联合手术及术后化疗,这样在手术切除肿瘤的同时也能预防治疗转移,尤其是肢体的尤文肉瘤,手术相对容易,这一治疗模式的治愈率为70%左右,但化疗必须规范,是高强度的VAC方案和IE方案交替1年,在身体状况比较好的年轻患者,建议每2周化疗一次,有助于改善预后。精准放疗作为手术的补充。尤文肉瘤80%的患者小于20 岁,高峰年龄为10~20岁,大于30岁者少见。虽然文献中有1.5岁发生尤因肉瘤的报告,但5岁以下的小儿发生骨小细胞性肿瘤应首先排除转移性神经母细胞瘤。最常见的症状是局部疼痛和肿胀,疼痛常早于肿胀出现。全身症状包括血沉加快、发热、贫血、外周血白细胞计数升高和全身不适等。10%的病例表现为多骨性受累,虽然不能排除多原发性肿瘤,但多数可能是转移所致。按照自然病程发展,70%的病例会发生转移。几乎任何骨都可发生尤文肉瘤和PNET,但最常见的部位是长骨,尤其是股骨。典型的尤文肉瘤和 PNET位于骨干,但在大的系列报告中,干骺端受累的机会也很多,而骨骺一般很少累及。在扁骨中,骨盆和肋骨是较常累及的部位,其他少见部位包括手足骨、椎骨、颅骨和胸骨也均有报告。发生于胸肺区的阿斯金肿瘤常有肋骨浸润,这类肋骨受累的阿斯金肿瘤视为肋骨原发的PNET。尤文肉瘤和PNET也常发生于骨外,如四肢深部软组织、后腹膜和内脏器官.称为骨外尤因肉瘤或PNET。诊断上主要需要和小细胞骨肉瘤、间叶软骨肉瘤、恶性淋巴瘤,骨转移性成神经细胞瘤。潜在致癌基因也是诊断标准之一是EWS/FLI1等基因融合。(上海第六人民医院肿瘤内科郑水儿医师)
郑水儿医生的科普号 2021年07月26日
2021年07月26日 6057
6057
 5
5
 9
9
-
四肢肿块手术切除有哪些要点?
 沈宇辉医生的科普号
沈宇辉医生的科普号 2021年07月26日
2021年07月26日 936
936
 1
1
 4
4
尤文肉瘤相关科普号

张冬医生的科普号
张冬 主治医师
北京积水潭医院
胸外科
694粉丝43.6万阅读

刘斌医生的科普号
刘斌 副主任医师
广西医科大学附属肿瘤医院
骨软组织外科
1068粉丝49.8万阅读

张鹏医生的科普号
张鹏 主任医师
河南省肿瘤医院
骨与软组织科
53粉丝4210阅读
-

 推荐热度5.0姬涛 主任医师北京大学人民医院 骨肿瘤科
推荐热度5.0姬涛 主任医师北京大学人民医院 骨肿瘤科骨肉瘤 36票
骨肿瘤 28票
软组织肿瘤 18票
擅长:① 骨肉瘤、尤文肉瘤等儿童、青少年良恶性骨与软组织肿瘤的个体化、精细化外科治疗 ② 儿童及青少年恶性骨肿瘤保肢治疗,全疗程诊疗规划,保留关节的保肢治疗,生物重建,带血管蒂腓骨移植,3D打印人工关节技术、可延长人工关节,儿童保肢术后肢体延长等 ③ 软骨肉瘤等成人四肢恶性骨与软组织肿瘤的保肢治疗,肿瘤型人工关节断裂、感染后的阶梯治疗 ④ 骨巨细胞瘤的合理化治疗,手术及药物治疗 ⑤ 3D打印技术及计算机辅助设计的骶骨骨盆肿瘤精准化外科治疗 ⑥ 骨转移癌的微创治疗及合理治疗:肾癌骨转移、肺癌骨转移、甲状腺癌骨转移等 ⑦ 骨感染的治疗,结核,细菌性感染等各类骨感染治疗 ⑧ 大段骨缺损的功能重建,既往感染、肿瘤等各种原因治疗后导致的肢体大段骨缺损等肢体功能重建 -
 推荐热度4.6郑水儿 主任医师上海市第六人民医院 肿瘤内科
推荐热度4.6郑水儿 主任医师上海市第六人民医院 肿瘤内科骨肉瘤 60票
骨肿瘤 14票
软组织肿瘤 7票
擅长:恶性骨肿瘤及软组织肿瘤(骨肉瘤、尤文肉瘤、滑膜肉瘤、横纹肌肉瘤、平滑肌肉瘤、脂肪肉瘤、骨淋巴瘤及未能分类的肉瘤等)规范化治疗基础上的个体化精准治疗;恶性肿瘤骨转移癌的综合治疗;乳腺癌、肺癌、消化道、泌尿生殖系统等恶性肿瘤的综合内科治疗。 -

 推荐热度4.4张晓伟 副主任医师复旦大学附属肿瘤医院 肿瘤内科
推荐热度4.4张晓伟 副主任医师复旦大学附属肿瘤医院 肿瘤内科软组织肿瘤 50票
化疗 30票
黑色素瘤 21票
擅长:实体肿瘤化疗和靶向,免疫等药物治疗,尤其软组织肉瘤,骨肉瘤,恶性黑色素瘤,皮肤肿瘤,胃癌,肠癌,食管癌,胰腺胆道肿瘤,原发不明多原发肿瘤,头颈鳞癌等常见肿瘤的诊治。




