精选内容
-
膝关节软骨移植系列(一) 复杂的马赛克柱软骨移植

 侯辉歌医生的科普号
侯辉歌医生的科普号 2022年12月29日
2022年12月29日 41
41
 0
0
 0
0
-
针对软骨损伤可以吃氨糖吗 氨糖一般要吃多久

 付国建医生的科普号
付国建医生的科普号 2022年12月13日
2022年12月13日 34
34
 0
0
 0
0
-
张医生 距骨软骨损伤囊性变必须手术吗?

 张道俭医生的科普号
张道俭医生的科普号 2022年11月23日
2022年11月23日 95
95
 0
0
 3
3
-
66.生长激素治疗先天性软骨发育不全效果如何?
由先天性软骨发育不全引起的矮小,可以使用生长激素进行辅助治疗。生长激素能直接作用于软骨组织,刺激骨细胞代谢,刺激骨面端软骨细胞的分化、增殖,从而促进骨长度增加,使孩子长高。采用生长激素治疗先天性软骨发育不全,能增加患儿的生长速度,早期治疗对于改善孩子的身高有比较明显的效果。
王强医生的科普号 2022年11月19日
2022年11月19日 90
90
 0
0
 0
0
-
65.什么是先天性软骨发育不全?
先天性软骨发育不全(ACH)是一种由于软骨内骨化缺陷导致的先天性发育异常。软骨内骨化缺陷,指的是软骨组织中骨细胞转变成成骨存在障碍,软骨骨化障碍会导致患者的四肢长骨只能和其他骨骼一样增粗,却不能向纵向生长,因此表现为四肢粗短的矮小身材,但躯干和头部发育正常,智力及体力发育良好。软骨发育不全为常染色体显性遗传性疾病,有很大一部分病例为死胎或在新生儿期即死亡。多数患者的父母为正常发育,提示可能是自发性基因突变的结果。如果没有早期治疗,患儿年幼时表现为头大四短小,个子矮;长大后则形成“成人的躯干,小孩的四肢”。
王强医生的科普号 2022年11月19日
2022年11月19日 134
134
 0
0
 0
0
-
骨软骨损伤严重程度:1961年Outerbridge分级概述:2018年
骨软骨损伤严重程度:1961年Outerbridge分级概述:2018年作者:CaseySlattery,ChristopherYKweon.作者单位:DepartmentofOrthopaedics&SportsMedicine,UniversityofWashington,Seattle,WA,USA.译者:陶可(北京大学人民医院骨关节科)Outerbridge软骨损伤分类系统的观察者间和观察者间一致性从一般到优良不等。这种不一致的可靠性仍然是该系统的一个重大限制。尽管Outerbridge方案仍然是对软骨病变进行分级的最广泛的分类系统,但它不能指导治疗决策,而且几乎没有证据表明它提供了很多预后信息。为了进一步评估Outerbridge系统,未来的研究应包括更大样本量的验证研究、允许触觉反馈的方法以及对各种关节的评估,以便更准确地评估关节软骨形态。评估软骨损伤的Outerbridge和类似的宏观分类方案未能提供在研究环境中使用所需的信心。该系统已有超过50年的历史,并且在该时间范围内没有整合成像技术的进步。本综述中发现的最佳可靠性比较了关节镜和MR图像。作者建议,Outerbridge系统和任何未来的软骨病变宏观分级系统,都需要结合高级成像(MRI)以实现成功分类系统所需的可靠性。Outerbridge系统也被证明具有一定的预后价值。Sofu等[19]显示,在关节镜下半月板部分切除术后,III级和IV级膝关节损伤的视觉模拟评分和Lysholm评分更差的结果一致。Bateman等[2]在III级或更高级别病变的患者中,关节镜下肩后盂唇撕裂修复后的功能结果更差。Kemp等[8]还发现,与较低级别的软骨病变相比,在髋关节镜检查中发现股骨髋臼撞击的OuterbridgeIII级和IV级病变的患者在术后18个月的疼痛和功能更差。Fig.1A-FTheseintraoperativearthroscopicimagesdemonstrateexamplesofOuterbridgeclassificationgrades:(A)GradeI;(B-C)GradeII;(D)GradeIII;(E-F)GradeIV.图1A-F这些关节镜术中图像展示了Outerbridge分类等级的示例:(A)I级;(B-C)II级;(D)III级;(E-F)IV级。Table1.StudiesevaluatingthereliabilityoftheOuterbridgeclassificationsystemofchondrallesions表1.评估软骨损伤Outerbridge分类系统可靠性的研究 原文尽管早在20世纪初,就已经对软骨病变进行了直接检查和描述,在Outerbridge于1961年发表他关于该主题的第一篇论文之前,人们对髌骨软骨软化症的病因学并没有很好的了解[15]。在这项初步研究中,他评估了196次内侧半月板切除术期间的髌骨软骨,以更好地了解软骨软化症如何进展以及髌骨的哪些区域主要受到影响。他发现,由于与股骨内侧髁上缘的边缘不断摩擦,软骨软化症最常见于内侧关节面。他还指出,即使在没有症状的情况下,接受开放内侧半月板切除术的患者髌骨软骨软化症的发生率也约为50%。为了更好地了解髌骨软骨软化症的病因,Outerbridge开发了他的分类系统,通过直接可视化来描述不同严重程度的软骨损伤,他在随后的论文中继续使用该系统[15-17]。自从Outerbridge最初为髌骨软骨软化症设计的分类系统被引入以来,它在1989年被改编为包括整个膝关节和推广到其他关节[2,8,13]。除了Outerbridge的方案,还有其他几种描述软骨病变的分类方案。其中包括为膝关节设计的改良Collins[6]和法国关节镜学会(FSA)系统[13]以及为髋关节设计的Beck[3]和Konan[9]分类标准。除了本综述中引用的研究外,关于Collins或法国关节镜学会FSA分类系统的报道很少。Collins的系统在Outerbridge的原始论文之前发表,但与法国关节镜学会FSA系统一起未能获得广泛的普及。Beck方案基于髋关节手术脱位期间的发现,而Konan的分类相当新,只有两项研究评估了其可靠性[1]。尽管提出了其他系统,Outerbridge系统仍然是使用最广泛的系统,这值得对其可靠性进行调查。目的1961年最初开发Outerbridge系统时,它被用作纯粹的描述性系统,以更好地了解髌骨软骨软化症的病因。从那时起,它就被用来描述膝关节、髋关节和肩关节的软骨病变[2,7,8,19]。该系统主要用于促进外科医生之间的沟通。尽管尚未证明它可以指导治疗,但一些研究已经使用Outerbridge方案将患者分组以进行临床研究和预后评估[2,7,8,19]。准确定义(骨软骨损伤)缺伤严重程度对于手术计划和患者教育也很重要。描述基于对关节的直接可视化,无论是关节镜还是开放式手术,Outerbridge分类系统被开发为一种简单、易于使用且可重复的关节软骨损伤分级系统。系统将0到IV的等级分配给感兴趣的软骨区域(图1)。Outerbridge分类系统0级表示正常软骨。Outerbridge分类系统I级软骨损伤的特点是软化和肿胀,这通常需要使用探针或其他仪器进行触觉反馈来评估。II级病变描述部分厚度缺损,裂缝直径不超过0.5英寸或达到软骨下骨。III级是直径>0.5英寸的软骨开裂,区域达到软骨下骨。最严重的是IV级,包括暴露软骨下骨的关节软骨侵蚀[15,16]。验证评估Outerbridge分类系统可靠性的研究要么使用关节镜视频或其他成像方式进行比较。使用关节镜视频研究该方案的可重复性的研究表明,观察者间的可靠性范围从0.28到0.52的κ系数和从0.29到0.8的κ系数的观察者内再现性(表1)[1,4,5,10,11]。在这些研究中,Brismar等[4],Cameron等[5],Marx等[11]和Amenabar等[1]都使用训练有素的骨外科医生作为观察者,而Lasmar等[10]有两名三年临床经验的住院医师和四名骨外科医生回顾了他们的视频,表明培训水平之间存在明显的观察者内部的可靠性差异(κ=-0.06对0.50)。Cameron等[5]还发现,基于两名外科医生在实践中超过5年的经验水平存在可靠性差异,观察者间一致性κ=0.72,而经验较少的外科医生平均κ=0.50。这项研究还发现,观察者参与的关节镜评估与这些观察者在关节切开术中使用卡尺直接测量(病变深度和宽度)之间的一致性为68%[5]。Brismar等研究[4]比较了修改后的Collins和FSA分类系统以及Outerbridge,发现三者之间没有差异,得出的结论是,这些分类中没有一个足够可靠,可用于临床研究。Lasmar等的研究[10]还比较了Outerbridge和FSA方案,观察者间或观察者内的可靠性之间没有差异。Amenabar等的研究[1]使用Outerbridge和其他两个为髋关节设计的分类系统(Beck[3]和Konan[9])评估了髋关节的软骨损伤。他们发现系统之间在观察者间可靠性方面没有差异,但Konan的系统在髋部具有出色的观察者间可靠性。与其他方案相比,Outerbridge系统的可靠性较低被认为是特定的软骨损伤模式通常由股骨髋臼撞击和软骨盂交界处的解剖结构引起的结果[1]。使用影像学作为比较方法的研究(表1)发现观察者间的可靠性范围从一般(κ=0.35,CT关节造影)到几乎完美(κ=0.93,MR图像)[14,18]。在这些研究中,Omoumi等[14]使用放射科医生在没有直接视觉比较的情况下,评估CT关节造影,是唯一一项测试观察者内可靠性的研究(κ=0.59–0.92)。这项研究发现,经验丰富的放射科医师通常具有更高的观察者内可靠κ值。Outerbridge方案的最高观察者间可靠性来自Potter等的[18]研究,该研究将膝关节的MR图像与关节镜评估进行了比较。两位放射科医生和三位骨科医生发现了一个几乎完美的(0.93)κ统计量。Outerbridge系统也被证明具有一定的预后价值。Sofu等[19]显示,在关节镜下半月板部分切除术后,III级和IV级膝关节损伤的视觉模拟评分和Lysholm评分更差的结果一致。Bateman等[2]在III级或更高级别病变的患者中,关节镜下肩后盂唇撕裂修复后的功能结果更差。Kemp等[8]还发现,与较低级别的软骨病变相比,在髋关节镜检查中发现股骨髋臼撞击的OuterbridgeIII级和IV级病变的患者在术后18个月的疼痛和功能更差。(Outerbridge分级系统的)局限性尽管在过去的几十年里,Outerbridge分类系统在临床和研究环境中得到广泛应用,但仍有一些局限性。对这种分类最常见的批评是它在骨外科医生中的不一致和可重复性差。整体的观察者间可靠性范围仅从弱(κ=0.28)[1]到中等(κ=0.52)[5],而观察者内一致性稍好一些,范围从弱(κ=0.29)[10]到优良(κ=0.8)[5]。然而,一些研究提到,审阅者的经验数量会影响系统的可靠性,经验丰富的外科医生具有更好的可靠性[5,10]。关节镜检查也可能使充分区分2级和3级之间的病变大小以及可视化分配1级所需的柔软度和肿胀变得有些困难[1]。这种可靠性的变化表明,Outerbridge系统的标准需要修改和/或在该方案中实施高级成像(MRI)。目前在Outerbridge分级中使用的粗略宏观方法可能会在外科医生之间传达软骨损伤的严重程度,但文献不支持其用于研究目的的可靠性。在通过关节镜视频评估Outerbridge分类系统的可靠性的研究中,样本量小有一个普遍的局限性,从6名患者到40名患者不等[1]。此外,验证Outerbridge分类系统可靠性的研究数量相对较少。在使用直接可视化来评估该系统的研究中,只有五项研究测量了观察者间的一致性,只有四项测量了观察者内的一致性。每项评估Outerbridge分类作为参考分级系统的研究都使用膝关节镜检查的视频记录,从而阻止分级外科医生使用触觉反馈作为软骨评估工具。这种触觉反馈尤其重要,因为软骨的粗糙度和软化对于适当的分级很重要[11]。任何关于当前Outerbridge系统可靠性的未来研究都应将触觉反馈纳入方法学,这可能会将研究限制为仅评估关节镜手术或使用尸体膝盖期间的观察者间可靠性。Outerbridge分类系统也没有提供与疾病预后的明确相关性或治疗指南。只有少数研究显示出对Outerbridge系统的一些预后价值[2,8,12,19],并且在本综述中没有发现讨论治疗指导的研究。因为这是分类系统应该包含的两个关键特征,所以它们的缺失仍然是该系统的主要限制。结论Outerbridge软骨损伤分类系统的观察者间和观察者间一致性从一般到优良不等。这种不一致的可靠性仍然是该系统的一个重大限制。尽管Outerbridge方案仍然是对软骨病变进行分级的最广泛的分类系统,但它不能指导治疗决策,而且几乎没有证据表明它提供了很多预后信息。为了进一步评估Outerbridge的系统,未来的研究应包括更大样本量的验证研究、允许触觉反馈的方法以及对各种关节的评估,以便更准确地评估关节软骨形态。评估软骨损伤的Outerbridge和类似的宏观分类方案未能提供在研究环境中使用所需的信心。该系统已有超过50年的历史,并且在该时间范围内没有整合成像技术的进步。本综述中发现的最佳可靠性比较了关节镜和MR图像。作者建议,Outerbridge系统和任何未来的软骨病变宏观分级系统都需要结合高级成像(MRI)以实现成功分类系统所需的可靠性。 ClassificationsinBrief:OuterbridgeClassificationofChondralLesionsHistoryAlthoughcartilagelesionshadbeendirectlyexaminedanddescribedasfarbackastheearly20thcentury,theetiologyofchondromalaciaofthepatellawasnotwellunderstoodwhenOuterbridgepublishedhisfirstpaperonthesubjectin1961[15].Inthisinitialstudy,heevaluatedthecartilageofthepatelladuring196medialmeniscectomiestobetterunderstandhowchondromalaciaprogressedandwhichareasofthepatellawereprimarilyaffected.Hefoundthatchondromalaciawasmostcommononthemedialfacetasaresultofconstantfrictionwitharimontheupperborderofthemedialfemoralcondyle.Healsonotedtheincidenceofchondromalaciaofthepatellatobeapproximately50%inpatientswhounderwentopenmedialmeniscectomy,evenintheabsenceofsymptoms.Tobetterunderstandtheetiologyofchondromalaciaofthepatella,Outerbridgedevelopedhisclassificationsystemdescribingvaryingseverityofcartilagelesionsbydirectvisualization,whichhecontinuedtouseinhissubsequentpapers[15-17].SincetheintroductionofOuterbridge’sclassificationsystemoriginallydesignedforchondromalaciaofthepatella,ithasbeenadaptedtoincludetheentirekneein1989andotherjointssincethen[2,8,13].InadditiontoOuterbridge’sscheme,thereareseveralotherclassificationschemesdescribingchondrallesions.TheseincludethemodifiedCollins[6]andFrenchSocietyofArthroscopy(FSA)systems[13]designedforthekneeaswellasBeck’s[3]andKonan’s[9]designedforthehip.Asidefromthestudiesreferencedinthisreview,thereisverylittlereportedontheCollinsorFSAclassificationsystems.Collins’systemwaspublishedbeforeOuterbridge’soriginalpaperbut,alongwiththeFSAsystem,hasfailedtogainwidespreadpopularity.TheBeckschemeisbasedonfindingsduringsurgicaldislocationofthehipandKonan’sclassificationisfairlynewwithonlytwostudiesassessingitsreliability[1].Despiteotherproposedsystems,theOuterbridgesystemcontinuestobethemostwidelyused,whichwarrantsinvestigationintoitsreliability.PurposeIn1961,whentheOuterbridgesystemwasoriginallydeveloped,itwasusedasapurelydescriptivesystemtobetterunderstandtheetiologyofchondromalaciaofthepatella.Sincethen,ithasbeenusedtodescribecartilagelesionsintheknee,hip,andshoulder[2,7,8,19].Thesystemislargelyusedtofacilitatecommunicationbetweensurgeons.Althoughithasnotbeendemonstratedtoguidetreatment,severalstudieshaveusedtheOuterbridgeschemetogrouppatientsforclinicalresearchandforprognosticpurposes[2,7,8,19].Accuratelydefiningdefectseverityisalsoimportantforsurgicalplanningandpatienteducation.DescriptionBasedondirectvisualizationofthejoint,eitherarthroscopicoropen,theOuterbridgeclassificationsystemwasdevelopedtobeasimple,easy-to-use,andreproduciblegradingsystemofarticularcartilagelesions.Thesystemassignsagradeof0throughIVtothechondralareaofinterest(Fig.1).Grade0signifiesnormalcartilage.GradeIchondrallesionsarecharacterizedbysofteningandswelling,whichoftenrequiretactilefeedbackwithaprobeorotherinstrumenttoassess.AGradeIIlesiondescribesapartial-thicknessdefectwithfissuresthatdonotexceed0.5inchesindiameterorreachsubchondralbone.GradeIIIisfissuringofthecartilagewithadiameter>0.5incheswithanareareachingsubchondralbone.ThemostsevereisGradeIV,whichincludeserosionofthearticularcartilagethatexposessubchondralbone[15,16].ValidationStudiesthathaveevaluatedthereliabilityofOuterbridge’sclassificationsystemeitherusearthroscopicvideooranotherimagingmodalityforcomparison.Thestudiesthathavelookedatthereproducibilityoftheschemeusingarthroscopyvideoshaveshowninterobserverreliabilityrangingfromaκcoefficientof0.28to0.52andintraobserverreproducibilityrangingfromaκcoefficientof0.29to0.8(Table(Table1)1)[1,4,5,10,11].Inthesestudies.Brismaretal.[4],Cameronetal.[5],Marxetal.[11],andAmenabaretal.[1]allusedfullytrainedorthopaedicsurgeonsforreviewers,whereasLasmaretal.[10]hadtwothird-yearresidentsalongwithfourorthopaedicsurgeonsreviewtheirvideos,demonstratingaclearintraobserverreliabilitydiscrepancybetweenthelevelsoftraining(κ=-0.06versus0.50).Cameronetal.[5]alsofoundadiscrepancyinreliabilitybasedonlevelofexperiencewiththetwosurgeonsinpracticefor>5yearshavinganinterobserveragreementofκ=0.72andthosesurgeonswithlessexperienceaveragingκ=0.50.Thisstudyalsofounda68%concordancebetweentheparticipatingobservers’arthroscopicevaluationanddirectmeasurementwithcalipers(depthandwidthoflesions)atarthrotomymadebythosesameobservers[5].Brismaretal.’sstudy[4]comparedthemodifiedCollinsandFSAclassificationsystemsaswellasOuterbridgeandfoundnodifferenceamongthethree,concludingthatnoneoftheseclassificationswassufficientlyreliableforuseinclinicalresearch.Lasmaretal.’sstudy[10]alsocomparedOuterbridgeandFSAschemeswithnodifferencebetweeneitherinterobserverorintraobserverreliability.ThestudybyAmenabaretal.[1]evaluatedchondrallesionsofthehipusingOuterbridgeandtwootherclassificationsystemsdesignedforthehip(Beck[3]andKonan[9]).Theyfoundnodifferencebetweenthesystemsregardingintraobserverreliability,butKonan’ssystemwasnotedtohavesuperiorinterobserverreliabilityinthehip.LowerreliabilitywiththeOuterbridgesystemcomparedwithotherschemeswasbelievedtobearesultofthespecificchondraldamagepatternusuallycausedbyfemoroacetabularimpingementandtheanatomyofthechondrolabraljunction[1].Studiesthatusedimagingasamethodofcomparison(Table(Table1)1)foundaninterobserverreliabilityrangingfromfair(κ=0.35,CTarthrograms)toalmostperfect(κ=0.93,MRimages)[14,18].Amongthesestudies,Omoumietal.[14],whousedradiologiststoevaluateCTarthrogramswithoutadirectvisualcomparison,wastheonlystudytotestintraobserverreliability(κ=0.59–0.92).Thisstudyfoundthatmoreexperiencedradiologistsingeneralhadhigherκvaluesforintraobserverreliability.ThehighestinterobserverreliabilityforOuterbridge’sschemecomesfromPotteretal.’s[18]studythatcomparedMRimagesofthekneewithanarthroscopicevaluation.Thetworadiologistsandthreeorthopaedicsurgeonsfoundanalmostperfect(0.93)κstatistic.TheOuterbridgesystemhasalsoproventohavesomeprognosticvalue.Sofuetal.[19]hasshownGradeIIIandIVkneelesionstohaveworsevisualanalogscoresandLysholmscoresafterarthroscopicpartialmeniscectomy.Batemanetal.[2]demonstratedworsefunctionaloutcomesafterarthroscopicshoulderposteriorlabraltearrepairsinpatientswithGradeIIIlesionsorhigher.Kempetal.[8]alsofoundthatpatientswhohadOuterbridgeGradeIIIandIVlesionsfoundduringhiparthroscopyforfemoroacetabularimpingementhadworsepainandfunctionat18monthspostsurgerycomparedwithlowergradechondrallesions.LimitationsAlthoughwidelyusedbothinclinicalandresearchsettingsoverthepastseveraldecades,theOuterbridgeclassificationsystemhasseverallimitations.Themostcommoncriticismofthisclassificationisitsinconsistentandpoorreproducibilityamongorthopaedicsurgeons.Theoverallinterobserverreliabilityrangedonlyfromweak(κ=0.28)[1]tomoderate(κ=0.52)[5],whereasintraobserveragreementwasslightlybetterrangingfromweak(κ=0.29)[10]tosubstantial(κ=0.8)[5].However,somestudieshavementionedthattheamountofexperienceamongreviewersaffectsthereliabilityofthesystemwithmoreexperiencedsurgeonshavingbetterreliability[5,10].ArthroscopymayalsomakeitsomewhatdifficulttoadequatelydifferentiatethesizeofthelesionbetweenGrades2and3aswellasvisualizingthesoftnessandswellingneededtoassignaGrade1[1].SuchvariationsinreliabilitysuggestthatthecriteriafortheOuterbridgesystemneedsmodificationand/oradvancedimaging(MRI)implementedintothescheme.ThecurrentcrudemacroscopicmethodusedinOuterbridgegradesmayworktocommunicatecartilagelesionseveritybetweensurgeons,buttheliteraturedoesnotsupportitsreliabilityforresearchpurposes.InthestudiesevaluatingthereliabilityoftheOuterbridgeclassificationsystemthrougharthroscopicvideos,therewasacommonlimitationofsmallsamplesizes,whichrangedfromsixpatientsto40[1].Additionally,therehasbeenarelativelysmallnumberofstudiesvalidatingthereliabilityoftheOuterbridgeclassificationsystem.Instudiesusingdirectvisualizationtoassessthissystem,onlyfivestudiesmeasuredinterobserveragreementandonlyfourmeasuredintraobserveragreement.EachstudythatevaluatedtheOuterbridgeclassificationasthereferencegradingsystemusedvideorecordingsofkneearthroscopy,thuspreventinggradingsurgeonsfromusingtactilefeedbackasacartilageassessmenttool.Thistactilefeedbackisespeciallycriticalbecauseroughnessandsofteningofthecartilageareimportantforappropriategrading[11].AnyfuturestudiesonthepresentOuterbridgesystem’sreliabilityshouldincorporatetactilefeedbackintothemethodology,whichmaylimitthestudytoonlyassessinginterobserverreliabilityduringarthroscopicsurgeryortheuseofcadaverknees.TheOuterbridgeclassificationsystemalsodoesnotprovideaclearcorrelationwithdiseaseprognosisoraguidetotreatment.ThereareonlyafewstudiesthathaveshownsomeprognosticvaluetotheOuterbridgesystem[2,8,12,19]andnostudieswerefoundinthisreviewthatdiscusstreatmentguidance.Becausethesearetwokeyfeaturesthataclassificationsystemshouldincorporate,theirabsenceremainsamajorlimitationforthissystem.ConclusionsTheinter-andintraobserveragreementfortheOuterbridgeclassificationsystemforchondrallesionsrangesfromfairtosubstantial.Thisinconsistentreliabilityremainsasubstantiallimitationofthissystem.AlthoughtheOuterbridgeschemeremainsthemostwidespreadclassificationsystemforgradingcartilagelesions,itfailstoguidetreatmentdecisionsandthereislittleevidencethatitprovidesmuchprognosticinformation.TofurtherevaluateOuterbridge’ssystem,futureresearchshouldincludevalidationstudieswithlargersamplesizes,methodologythatallowsfortactilefeedback,andevaluationinavarietyofjointsformoreaccurateassessmentofarticularcartilagemorphology.Outerbridgeandsimilarmacroscopicclassificationschemesthatevaluatechondrallesionsfailtoprovidetheconfidenceneededforuseinresearchsettings.Thissystemis>50yearsoldanddoesnotincorporatetheadvancesinimagingtechnologyoverthattimeframe.ThebestreliabilityfoundinthisreviewcomparedarthroscopicandMRimages.TheauthorsrecommendthattheOuterbridgesystemandanyfuturemacroscopicgradingsystemofchondrallesionsneedtoincorporateadvancedimaging(MRI)toachievethereliabilityneededforasuccessfulclassificationsystem.文献出处:CaseySlattery,ChristopherYKweon.ClassificationsinBrief:OuterbridgeClassificationofChondralLesions.Review,ClinOrthopRelatRes.2018Oct;476(10):2101-2104.doi:10.1007/s11999.0000000000000255.
 陶可医生的科普号
陶可医生的科普号 2022年11月15日
2022年11月15日 874
874
 0
0
 0
0
-
罕见骨病系列3-假性软骨发育不全 (PSACH)
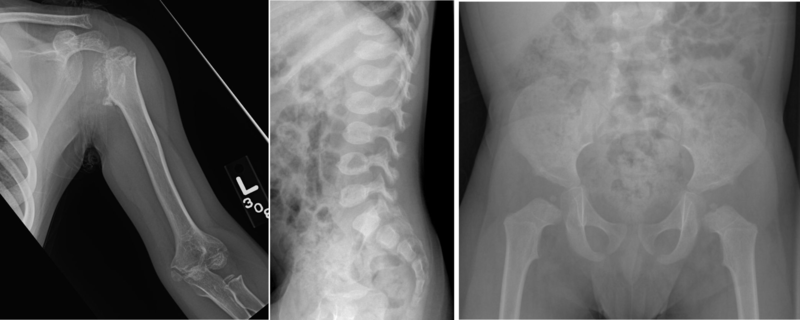
假性软骨发育不全(PSACH)Pseudoachondroplasticdysplasia/Pseudoachondroplasia1.病因同义词:假性软骨脊柱骨骺发育不全症,假性软骨发育不全症。假性软骨发育不全的特征是出生时长度正常和相貌正常。呈现的特征通常是步态蹒跚,在行走开始时就被识别出来。通常,年生长速度大约在两岁之内就低于标准增长曲线,导致严重的不成比例的短肢中等程度矮身材。儿童时期,特别是下肢大关节的关节痛很常见。退化性关节疾病是进行性的;约有50%的假性软骨发育不全患者最终需要进行髋关节置换手术。已知其缺陷基因是位于第19号染色体上中心体周围(pericentromeric)的区域,缺陷基因称为软骨低聚体基质蛋白基因(Cartilageoligomericmatrixproteingene,COMP),此基因已被确认位于第19号染色体上19p13.1,在临床上会表现出轻型与严重型两种类型。被报告出的多数患者多为散发性与推测由新的突变所造成。另外有相当罕见的情况,未罹病的父母在精卵受精时有可能会产生性腺镶嵌型(gonadalmosaicism),所以同时会产生正常和异常的精卵,当发生这样的情形后,下一胎发生性腺镶嵌型(gonadalmosaicism)的再发率则会增加4%的遗传风险。软骨低聚体基质蛋白基因(Cartilageoligomericmatrixproteingene,COMP)也已经被鉴别出可导致多发性骨发育不全症MultipleEpiphysealDysplasia(MED),意味著一些多发性骨发育不全症(MultipleEpiphysealDysplasia,MED)的类型,有假性软骨发育不全(Psedoachondroplasia)的等位基因(allele)。2.临床表现(1)生长发育:身体肢体较短为一种生长的缺陷,发生于出生后。可于18个月大时至2岁之间被观察到。成人期的身高为82-130公分。患儿出生后20月龄内发育正常,20月龄后出现侏儒症状,如四肢短小、关节增大、手指短粗、下肢弯曲等。(2)2岁后出现生长缓慢、步态蹒跚、关节及韧带松弛等症状,智力发育正常。(3)颅面部发育正常,管状骨干骺端和骨骺有明显改变,脊柱腰段前突、臀部后翘,步态蹒跚。(4)肢体:比较短且呈不成比例分布,韧带松弛与关节过度伸展,尤其是手部,膝部与脚踝等部位。主要部位关节(除了肘部以外)会过度变形显著(hypermobile),膝外翻(genuvalgum)与膝内翻(genuvarum)以及反屈(recurvatum)等症状。手部尺侧弯曲(ulnardeviation),手指较短且过度变形显著(hypermobile)。手肘与髋部伸展受限制,下肢肢体畸形,轻微脊柱侧弯,脊柱前凸(约50%的患者),儿童时期患有关节痛尤其是在下肢末端较大关节处。临床特点:(1)假性软骨发育不全的特征是出生时长度正常和相貌正常。(2)呈现的特征通常是步态蹒跚,在行走开始时就被识别出来。(3)通常,年生长速度大约在两岁之内就低于标准增长曲线,导致严重的不成比例的短肢中等程度矮身材。(4)儿童时期,特别是下肢大关节的关节痛很常见。(5)退化性关节疾病是进行性的;(6)约有50%的假性软骨发育不全患者最终需要进行髋关节置换手术。3.影像检查(1)X线检查可见四肢管状骨对称性粗短、变形,愈向远端愈严重。短的长骨并有较宽的干端(metaphyses),干端呈现较小、不规则或是不完整,尤其是在股骨头骺(capitalfemoralepiphysis,SCFE)的地方。(2)显著的短指畸形(brachydactyly),掌骨与指骨过短,小而不规则的腕骨(carpal)。指骨横径几乎与长径相等,呈方形,髓腔增宽,干骺端增大,不规则,边缘唇状突出。表面呈蕈状膨隆(膝关节)、杯口状凹陷(尺骨远端)和波浪状凹凸不平(胫骨远端),松质骨粗疏、结构乱、杂以斑点状致密影;(3)脊柱的异常包括扁平的角度变异性并伴随有双凹终板,以及来自于身体体表前端的中央前端骨头的破裂。而腰椎上下的椎弓根宽度距离是正常的。有齿突骨发育不全(odontoidhypoplasia)的现象,荐骨切迹(sacralnotch)较短。肋骨倾向变成匙型,终端的趾骨也较小。(4)其他:骨骺出现延迟但却提前愈合。椎体通常变扁,间隙增宽,其前部台阶状缺如。腰椎脊柱前凸与后凸,脊柱侧弯。(5)平片基本可以识别骨骺及干骺端的发育异常,脊柱、骨盆和下肢的骨骺及干骺端的发育异常多于上肢,变化与年龄相关,婴儿期正常,儿童时期最显著,成人期并不严重。(6)骨盆:不全发育,尤其是耻骨,延迟发育的特征是Y形骨骺及扁平的髋臼角,髋臼的中央和边缘可见钉状骨突,(7)脊柱:儿童椎骨:椎体前部呈舌状突起,椎体呈椭圆形或双凹变形,成人椎体:楔状、扁平状或正常,齿突发育不全:寰枢椎不稳,增加腰椎前凸和侧弯(8)四肢:肢根部短缩,管状骨缩短并增粗,尤其是手和脚,儿童期骨骺小而扁平,成人期变成不规则,造成过早发生骨性关节炎,在成年期干骺端持续扩张,以致骨端膨大,髋内翻,膝内翻或外翻4.基因检测:发现COMP基因突变。5.另外的检查:(1)在特定疾病的生长图上进行高度评估和绘制生长曲线(2)通过病史和体格检查评估骨骼表现:韧带松弛和关节炎(3)“遗传”骨骼调查包括:臀部,膝盖和手的AP视图以及膝盖和脊椎的侧面视图(4)由于与颈椎不稳相关的潜在严重临床并发症而对颈椎进行评估,可以通过屈曲/延伸X线片或颈椎MRI检查进行评估,尤其是在有神经系统症状提示脐带受压的患者中(5)咨询临床遗传学家和/或遗传咨询师6.临床诊断:可以根据临床表现和影像学特征对假软骨发育不全进行诊断。如果临床特征尚无定论,则在分子遗传学检测中发现COMP基因的杂合致病性突变可建立诊断。7.鉴别诊断(1)软骨发育不全:本病颅面部骨异常;腰椎椎弓根间距自上向下逐渐变窄,骨骺不受累,出生即可诊断。(2)多发性骨骺发育不全:多发性骨骺发育不全与假性软骨发育不全很相似,两者均为短肢性侏儒,尤其是青春期两者的鉴别困难。本病无脊柱病变或仅有轻度改变,干骺端不受累,而假性软骨发育不全干骺端有明显改变。呼吸异常。(3)佝偻病:类似鞠躬畸形,骺板正常,生长板不规则,血清磷降低(4)莫基奥综合征:颅面骨畸形,正常耻骨骨化8.治疗选择临床处理以受侵犯小儿骨科合并症为主,关节痛可以止痛剂来控制,但并无系统性研究可评估在此症中疼痛控制的多变类型有无其有效作用。在儿童时期通常会进行切骨术来减低肢体的畸形现象。需要接受手术治疗脊柱侧弯的现象并不常见,但是针对严重脊柱侧弯的患者时就必需考虑采用手术来进行矫正。有关身材短小所带来的心理冲击,包括污名化(stigmatization)与歧视(discrimination)等状况,必需特别小心处理,并且给予社会支持。针对身体上的主要临床特征给予预防处理,当患者活动时应保护关节避免受到伤害。9.如何预防:(1)假性软骨发育不全为遗传性疾病,有家族史者,需要进行遗传咨询与产前诊断,有利于优生优育。(2)鼓励进行不会造成过度磨损和/或损坏关节的体育活动。例如游泳10.注意事项:应避免的药物/情况:在齿状突发育不全的患者中,应避免颈部过度屈伸。11.典型病例:病例1:股骨头小,骨骺不规则,椎体前舌呈颈脊骨状,髋臼不规则。病例2:假性软骨发育不全症1例4岁男童,表现为膝外翻和身材矮小(a-d)。a)骨盆显示大股骨骺小而圆,髂骨下部发育不全且形状不规则,导致髋臼顶呈水平外观。b)下肢x线片显示膝内翻,股骨远端中期宽且明显不规则;膝关节骨骺发育不良,股骨端呈三角形,部分内陷到股骨中期杯状;发育不良的干骺端改变也见于胫骨远端。c)脊柱x线片显示椎体的上、下终板有轻微的颈椎状隆起和相当不规则;假性软骨发育不全的中中央舌伴椎体沿上下终板的骺端发育不良,导致双凸外形。d)掌骨短,干骺端拔火罐,不规则,骨骺小而圆;短而粗短的指骨伴轻微的干骺端拔罐;小而不规则的腕骨延迟骨化,桡骨和尺骨远端有明显的干骺端增宽和不规则。
 应志敏医生的科普号
应志敏医生的科普号 2022年11月11日
2022年11月11日 554
554
 0
0
 0
0
-
骨软骨损伤:我该如何判断是否有软骨及相关疾病?(软骨损伤后的影像学检查都有哪些?)你需要核磁共振检查
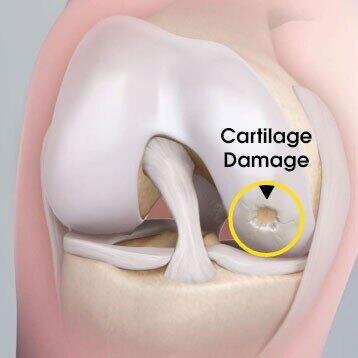
骨软骨损伤:我该如何判断我是否患有软骨及相关疾病?(软骨损伤后的影像学检查都有哪些?)你需要高分辨核磁共振MRI检查HowdoIknowifIhaveaCartilageProblem?(ImagingofCartilageInjuries)陶可(北京大学人民医院骨关节科)图1.膝关节股骨髁软骨损伤(cartilagedamage),主要表现为不同程度的软骨剥脱、丢失。图2.膝关节不同类型的软骨损伤(cartilagedamage),主要包括:①软骨下骨板的缺血坏死(avascularnecrosis),进而导致软骨自下而上的营养缺失,最终发生软骨剥脱脱离;②剥脱性骨软骨炎(osteochondritisdissecans);③自发性膝关节软骨坏死(spontaneousosteonecrosisoftheknee);④软骨损伤(chondrallesion);⑤骨软骨损伤(osteochondrallesion)。Fig.3.23-year-oldmanwithamoderateosteochondraldefectonthepatellarcartilageseenonaxialprotondensity-weightedMRI(a).T1before(b)andafterintravenouscontrastadministration(c)showasignificantdecreaseofT1relaxationtimesinthecartilagelesionareaofthemedialfacetofthepatella.Thereisafocalsmallbutdeeplesionandalargersuperficiallesionmediallywhichcorrespondtoregionsoflowerglycosaminoglycan(GAG)content.PrecontrastT1map(a)doesnotshowsignificantchanges,underscoringtheimportanceofpostcontrastT1mapping(c)forGAGevaluation.图3.轴向质子密度加权MRI显示的23岁男性,髌骨软骨中度骨软骨缺损(a)。(b)静脉注射造影剂前和静脉注射造影剂后(c)的T1显示髌骨内侧小面积软骨损伤区域的T1弛豫时间显着减少。内侧有一个小而深的局灶性病变和一个较大的浅表病变,对应于糖胺聚糖(GAG)含量较低的区域。造影前T1图(a)没有显示出显着变化,强调了造影后T1映射(c)对于GAG评估的重要性。Fig.4.62-year-oldwomanwithadvancedOAinthemedialfemorotibialcompartment.Sagittalprotondensity-weightedMRI(a)showsmarkedthinningofcartilageattheweight-bearingcentralmedialfemuradjacenttothemedialmeniscus(largewhitearrows).Notethelargeintrachondralosteophyteoftheanteriorpartoftheweight-bearingmedialfemur(smallwhitearrows).Diffusecartilagedamageisalsoshownattheanteriormedialfemur(arrowhead).Thetibialcartilageappearsmorphologicallynormal.ThecorrespondingdGEMRICimage(b)showsadecreaseinthedGEMRICindexparticularlyintheweightbearingareasatthecentralandposteriortibia(largewhitearrows)aswellasinthesuperficialzonesofthecentralmedialfemoralcartilage(smallwhitearrows)representinglowGAGconcentration.图4.62岁女性,股骨内侧间室晚期OA。矢状质子密度加权MRI(a)显示与内侧半月板相邻的负重中央内侧股骨处的软骨明显变薄(大的白色箭头)。注意负重内侧股骨前部的大软骨内生骨赘(白色小箭头)。股骨前内侧(箭头)也显示弥漫性软骨损伤。胫骨软骨形态正常。相应的dGEMRIC图像(b)显示dGEMRIC指数下降,特别是在胫骨中央和后部的负重区域(大的白色箭头)以及股骨中央内侧软骨的浅表区域(小白色箭头),代表低GAG含量。Fig.5.Cartilagelossinapatientwithbaselinemeniscaltearsintherightknee.(A)CoronalDESSMRIatbaselineshowsnormalcartilageatthemedialtibiofemoraljoint.(B)Sagittalintermediate-weightedfat-suppressedMRIatbaselineshowsahorizontaltearoftheposteriorhornofthemedialmeniscus(smallarrows)withsmallsubchondralfemoralbonemarrowlesion(largearrow).(C)CoronalDESSMRIattwo-yearfollow-upshowsdramaticcartilagelossatboththeweight-bearingmedialfemur(smallarrows)andthetibia(largearrow),whichisconfirmedon(D),thesagittalintermediate-weightedfat-suppressedMRI.Inaddition,thereareextensivetibialandfemoralsubchondralbonemarrowlesions(largearrows)andnewjointeffusion(asterisk).Also,aslightincreaseinthesizeoftheanteriorfemoralandtibialosteophytesisobserved(smallarrows)图5.伴有软骨损伤的右膝半月板撕裂患者。(A)冠状DESSMRI显示内侧胫股关节处的软骨正常。(B)矢状位中等加权脂肪抑制MRI显示内侧半月板后角水平撕裂(小箭头)和小的软骨下股骨骨髓病变(大箭头)。(C)两年随访时的冠状位DESSMRI显示,负重的股骨内侧(小箭头)和胫骨(大箭头)均出现明显的软骨损伤,这在(D)矢状加权脂肪抑制核磁共振中得到证实。此外,还有广泛的胫骨和股骨软骨下骨髓病变(大箭头)和新的关节积液(星号)。此外,观察到股骨前部和胫骨骨赘的大小略有增加(小箭头)Thefirstthingtoexplain,especiallyforpatients,iswhyimagingofthekneeisrequired.Whenpatientsarrivewithacartilageproblem,ofteninthekneejoint(althoughsometimesintheankleorhip),thefirststepisclinicalevaluation.However,imagingisalsorequired,particularlyinpatientswithapossiblecartilageproblem.IfanX-rayistaken,itonlyrevealswhetherornotthereisosteoarthritisor,aftertrauma,whetherornotthereisafracture.YoungerpatientsinparticularcanhaveproblemsintheirkneethatarenotshownonX-ray,andmagneticresonanceimaging(MRI)isthereforerequired.IntendedaudienceThisinformationisaimedatpatientswhohavebeenidentifiedasneedingimagingforcartilagedisorders.Itisdesignedtoofferanoverviewofwhattheproceduresentail,aswellasbrieflydiscusstheadvantages,disadvantagesandexpectationsyoushouldhavewhenundergoingsuchprocedures.首先要解释的是,尤其是对患者来说,为什么需要对膝关节进行拍片(影像学)检查。当患者出现软骨问题时,通常是膝关节(尽管有时是踝关节或髋关节),第一步是临床评估。然而,也需要成像,特别是在可能有软骨问题的患者中。如果拍X线片,它只能显示是否有骨关节炎,或者在外伤后,是否有骨折。特别是较年轻的患者,他们的膝关节可能会出现X线未显示的问题(CT检查可理解成断面X线片检查,对于骨关节软组织成像显示有限),因此需要进行磁共振成像(MRI)。目标受众(阅读者)此信息针对已被确定为需要对软骨疾病进行影像学检查的患者。它旨在概述这些影像学检查所需的内容,并简要讨论您在进行此类影像学检查时应具备的优点、缺点和期望。什么是核磁共振?MRI机器使用磁场和无线电波来形成体内各种结构的图像。需要进行MRI以查看关节中可能存在的软骨问题,更重要的是,MRI必须是好的(高清的)。为此,需要1.5特斯拉,甚至更好的是3T特斯拉MRI。“特斯拉”Tesla是MRI磁场强度的量度。现代MR系统通常具有1.5或3.0特斯拉的场强。基本上,磁体的场强越高,MRI的质量就越好。此外,对于高质量的MRI,需要专用的关节线圈。线圈是关节周围的一个小笼子,可提高MRI的质量。例如,在膝关节中,有一种特殊的线圈,称为“专用多通道膝关节线圈”,有8个或16个通道。这些通道进一步提高了MRI的质量,因为可以获得更多信号,因此可以更详细地对软骨层进行成像。线圈越好,扫描仪越好,MRI图像的质量就越好。如果你的图像分辨率高、质量好、对比度好、信噪比好,就可以看到这个相对微小的软骨层有没有病变。此外,执行MRI的医生应该意识到您可能有软骨问题,以便他们可以使用高分辨率和良好的MRI程序来正确显示软骨。否则,图像可能会显示问题,但无法确定软骨病变的大小、病变的数量以及半月板、前后交叉韧带和下方骨骼的状态。了解骨骼状况非常重要,因为患者可能有孤立的软骨损伤或软骨缺损,或者可能有骨骼和软骨(“骨软骨”)缺陷,包括下面的骨骼。这对于选择正确的治疗方式非常重要。此外,软骨缺损的大小至关重要。对于非常小的缺陷,可以使用微骨折治疗。但如果缺损较大,且周围软骨质量不佳,则可能需要进行软骨移植,如ACI、MACI或骨软骨移植。事先知道这一点很有帮助,因为患者可以签署一份特殊的术前文件,允许外科医生进行软骨活检,这对于这些程序是必要的。未经患者事先许可,不能进行第二次手术的软骨活检,因为它被认为是一种治疗形式。因此,MRI不仅允许外科医生选择最合适的程序,还可以选择正确的术前文件供患者签署。这也很重要,因为患者的术后护理可能完全不同,康复计划不同或更长。这就是为什么患者在手术前进行核磁共振检查很重要,尤其是对软骨敏感的核磁共振检查,这样医生才能看到软骨发生了什么情况、缺损的大小和缺损的数量。其他成像技术能否提供与MRI相同的信息?如上所述,X线片显示关节的状态,以及是否存在骨关节炎或骨折。换句话说,X线片只是可视化骨骼结构和异常。因此,软骨缺损无法真正可视化。超声波可视化肌肉或肌腱损伤。如果软骨在穿透超声波的深度内,则可以部分显示软骨。然而,这种能力是有限的,因为高分辨率超声具有组织穿透率低的缺点。计算机断层扫描(CT)对软骨也不敏感。此外,与CT相关的辐射也存在问题。可以进行CT联合关节内造影剂,称为关节CT。然而,这仍然存在辐射问题,以及与关节内(关节内)注射造影剂相关的感染风险。仅当患者由于严重的幽闭恐惧症或存在起搏器或类似的植入设备而无法进入MRI机器时,才使用此技术。然而,大多数软骨损伤患者更年轻,通常可以进入MRI机器。MRI有什么缺点吗?MRI没有真正的缺点,尤其是在不需要造影剂的情况下。唯一的风险是MRI的经典禁忌症,如心脏起搏器、心脏直视手术或开颅手术,以及有源电子设备,如输液泵等。有大型金属植入物的患者,尤其是铁磁体(即被磁铁吸引),也不允许进行核磁共振检查。核磁共振机器里有一些噪音,但给病人戴了护耳器。如果患者非常幽闭恐惧症,机器也可能令人不快。常见问题(FAQ)保险公司会支付核磁共振的费用吗?MRI不是很贵,但也不是特别便宜。如果您的医生认为您的膝关节、髋关节或踝关节的软骨有问题并且您需要进行核磁共振检查,则保险公司必须支付费用。然后,患者通常会在MRI扫描后询问保险公司是否会支付软骨修复程序的费用。这是非常昂贵的。然而,它旨在或多或少地治愈关节,或者推迟正在进行的骨关节炎或防止它发展。如果医生提出这样的治疗,保险公司必须支付费用。这取决于您居住的国家和相关的医疗保健系统。我需要做核磁共振吗?患者通常希望进行核磁共振检查,因此经常会问这个问题。如果怀疑软骨缺损,答案将是“是”。WhatisMRI?MRImachinesusemagneticfieldsandradiowavestoformimagesofawiderangeofstructuresinthebody.AnMRIisrequiredtoseepossiblecartilageproblemsinthejointand,moreimportantly,theMRIhastobeagoodone.Forthat,eithera1.5Teslaor,evenbetter,a3TeslaMRIisneeded.‘Tesla’isameasureofthestrengthoftheMRI’smagnetfield.ModernMRsystemsusuallyhavefieldstrengthof1.5or3.0Tesla.Basically,thehigherthefieldstrengthofthemagnet,thebetterthequalityoftheMRI.Additionally,forahigh-qualityMRI,adedicatedjointcoilisneeded.ThecoilisasmallcagearoundthejointthatimprovesthequalityoftheMRI.Inthekneejoint,forexample,therearespecialcoilscalled‘dedicatedmulti-channelkneecoils’,whichhave8or16channels.ThesechannelsfurtherimprovethequalityoftheMRI,asmoresignalscanbegainedand,therefore,thecartilagelayercanbeimagedingreaterdetail.Thebetterthecoil,andthebetterthescanner,thebetterthequalityoftheMRIimages.Ifyouhaveimageswithhighresolutionandgoodquality,goodcontrastandagoodsignal-to-noiseratio,itwillbepossibletoseeifthereareanylesionsinthisrelativelytinycartilagelayer.Furthermore,thephysiciansperformingtheMRIshouldbeawarethatyoumighthaveacartilageproblem,sothattheycanuseahighresolutionandagoodMRIprotocoltoproperlyvisualisethecartilage.Otherwise,theimagesmayshowaproblem,butitwillnotbepossibletodeterminethesizeofthecartilagelesion,thenumberoflesions,andthestatusofthemeniscus,thecruciateligaments,andtheunderlyingbone.Itisveryimportanttohaveanideaoftheconditionofthebones,asthepatientmayhaveisolatedcartilageinjuriesorcartilagedefects,ormayhaveboneandcartilage(‘osteochondral’)defects,whichincludetheunderlyingbone.Thisisveryimportantforchoosingtherightkindoftherapy.Inaddition,thesizeofthecartilagedefectiscrucial.Forverysmalldefects,microfracturetherapycanbeused.However,ifthereisabiggerdefect,andthesurroundingcartilageisnotgoodquality,cartilagetransplantation,suchasACI,MACI,orosteochondraltransplantation,mayberequired.Itishelpfultoknowthatbeforehand,asthepatientcansignaspecialpreoperativedocumentthatgivesthesurgeonpermissiontoperformacartilagebiopsy,whichisnecessaryfortheseprocedures.Cartilagebiopsyforasecondsurgerycannotbeperformedwithoutpriorpatientpermission,asitisconsideredaformoftherapy.MRIthereforenotonlyallowsthesurgeontochoosethemostappropriateprocedurebutalsoselectthecorrectpreoperativedocumentsforthepatienttosign.Itisalsoimportantbecausethepostoperativecareofthepatientcouldbecompletelydifferent,withadifferentorlongerrehabilitationprogramme.ThisiswhyitisimportantthatpatientshaveanMRIbeforetheirprocedure,particularlyonethatiscartilage-sensitive,sothatthedoctorcanseewhatishappeningwiththecartilage,thesizeofthedefectandthenumberofdefects.CanotherimagingtechniquesgivethesameinformationasMRI?AnX-ray,asdiscussedabove,showsthestatusofthejoint,andwhetherthereisosteoarthritisorafracture.Inotherwords,X-raysimplyvisualisesbonystructuresandabnormalities.Therefore,cartilagedefectscannotreallybevisualised.Ultrasoundvisualisesmuscleortendoninjuries.Cartilagecanbepartiallyvisualisedifitiswithinthedepthofthepenetratingultrasoundwaves.Thisabilityislimited,however,ashighresolutionultrasoundhasthedisadvantageoflowtissuepenetration.Computedtomography(CT)isalsonotsensitiveforcartilage.Inaddition,theradiationassociatedwithCTpresentsaproblem.CTcombinedwithintra-articularcontrastagent,knownasarthroCT,canbeperformed.However,thisstillhastheproblemoftheradiation,coupledwiththeinfectiousriskassociatedwithanintra-articular(withinthejoint)injectionofcontrastagent.ThistechniqueisonlybeusedifthepatientcannotgointoanMRImachineduetosevereclaustrophobiaorthepresenceofapacemakerorsimilarimplanteddevice.Themajorityofcartilageinjurypatients,however,areyoungerandcanusuallygointoanMRImachine.ArethereanydisadvantagestoMRI?TherearenorealdisadvantagestoMRI,especiallyifacontrastagentisnotneeded.TheonlyrisksaretheclassicalcontraindicationsforMRI,suchascardiacpacemakers,openheartsurgeryoropencranialsurgery,andactiveelectronicdevicessuchasinfusionpumps,etc.Patientswithlargemetalimplants,particularlyifferromagnetic(i.e.,attractedtomagnets),arealsonotallowedtohaveanMRI.ThereissomenoiseintheMRImachine,butpatientsaregiveneardefenders.Themachinecanalsobeunpleasantifpatientisveryclaustrophobic.FrequentlyAskedQuestions(FAQs)WilltheinsurancecompanypayfortheMRI?MRIisnotveryexpensive,butitisnotparticularlycheapeither.Ifyourdoctorbelievesthatthereisaprobleminthecartilageofyourknee,hiporanklejointandyouneedanMRI,theinsurancecompanyhastopayforit.Patientsthentypicallyaskwhethertheinsurancecompanywillpayforthecartilagerepairprocedure,followingtheMRIscan.Thisisveryexpensive.However,itisintendedtomoreorlesshealthejoint,andeitherpostponeongoingosteoarthritisorpreventitfromdeveloping.Ifaphysicianindicatessuchatreatment,theinsurancecompanyhastopayforit.Thisisdependentonthecountryinwhichyouliveandtheassociatedhealthcaresystem.WillIgetanMRI?PatientsusuallywanttohaveanMRI,andsooftenaskthisquestion.Ifacartilagedefectissuspected,theanswerwillbe‘yes’.Furtherreading·GriffinJW,MillerMD.MRIofthekneewitharthroscopiccorrelation.ClinSportsMed.2013;32:507-523.·TrattnigS,DomayerS,WelschGW,MosherT,EcksteinF.MRimagingofcartilageanditsrepairintheknee–areview.EurRadiol.2009;19:1582-1594.·WelschGH,MamischTC,HughesT,DomayerS,MarlovitsS,TrattnigS.Advancedmorphologicalandbiochemicalmagneticresonanceimagingofcartilagerepairproceduresinthekneejointat3Tesla.SeminMusculoskeletRadiol.2008;12:196-211.·TrattnigS,WinalskiCS,MarlovitsS,JurvelinJS,WelschGH,PotterHG.MagneticResonanceImagingofCartilageRepair:AReview.Cartilage.2011;2:5-26.Keywordscartilagerepair,computedtomography,imaging,Magneticresonanceimaging,MRI,ultrasound,X-ray关键词软骨修复,计算机断层扫描,成像,磁共振成像,MRI,超声波,X线
 陶可医生的科普号
陶可医生的科普号 2022年11月10日
2022年11月10日 283
283
 0
0
 2
2
-
膝盖髌股关节软骨损伤用富血小板血浆(PRP)治疗效果拔群
髌股关节软骨包括髌骨软骨和股骨滑车软骨,又些又会被诊断为髌骨软化,PRP治疗,效果拔群。唯一的缺点就是费钱。最近给个髌股关节软骨损伤的大哥做PRP治疗,已经打了两次,他很满意效果,正好每次做的时候也没法拍视频,征得大哥的同意,第三次治疗就让他的腿和声音出镜了。

 万方医生的科普号
万方医生的科普号 2022年11月07日
2022年11月07日 858
858
 0
0
 4
4
-
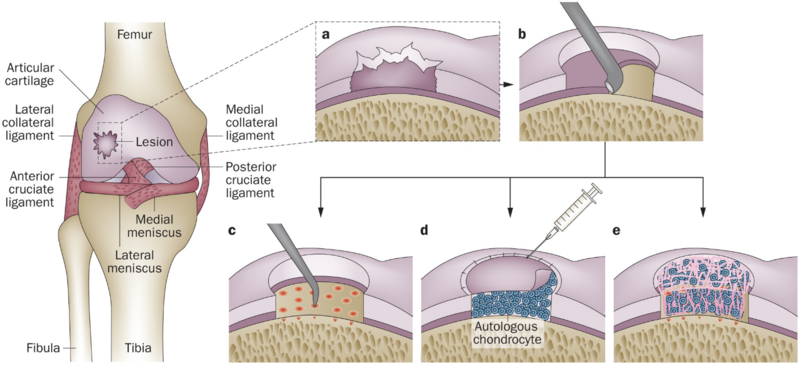
骨软骨损伤:新的(修复骨软骨损伤的)生物支架和细胞
新的(修复骨软骨损伤的)生物支架和细胞NewScaffolds&Cells Classictechniqueforautologouschondrocyteimplantation(ACI). A, Arthroscopicevaluationofthekneejointandidentificationofafull-thicknessmedialfemoralcondyleinjury.Acartilagebiopsyistakenfromthesuperiorintercondylarnotch,digested,andcultured.Autologouschondrocytetransplantationwilloccurwhenthecellshavereachedavolumethatcanfillthearticularcartilagedefect. B, Atwo-incisionapproachismadetotheknee.Thefirstisamedialarthrotomytoexposethefull-thicknessmedialfemoralcondyledefect.Thesecondisanincisiondistaltothepesanserinustendoninsertiontoharvestperiosteumtemplatedexactlytothedefectafteritisdebrided. C, ThetechniqueofACI.Aperiostealpatchisharvesteddistaltothepesanserinustendons.Itismicrosuturedwithinterrupted6.0Vicrylsuturesflushtothearticularsurfaceandtestedforwaterintegritytightness.Itisthensealedwithfibringluetomaintainwatertightness.Theautologouschondrocytesuspensionisinjecteddeeptotheperiostealcovertofillthedefect,andtheopeningissuturedoverandsealedwithfibringlue.Thekneejointisclosed.Thepatientundergoescarefulrehabilitationtorestoremotionandallowthegrafttomatureuneventfully.图1:2步支架移植法修复软骨缺损:自体软骨细胞移植(ACI)的经典技术。A,膝关节的关节镜评估和鉴定全层厚度的股骨髁骨软骨损伤。软骨块是股骨髁窝上部取得的(非负重关键区),被消化和培养。当细胞达到可以填补关节软骨缺陷的体积时,将准备自体软骨细胞移植。B,膝关节采取了两种切口方法。首先是髌旁内侧关节切开术,可暴露全层厚度股骨内侧髁缺损。第二个是髂胫束肌腱附着处的远端切口,以收获骨膜,这些骨膜被清理后,精确地插入了骨软骨缺损处(与骨软骨缺损处形态一致)。C,自体软骨细胞移植ACI技术。从髂胫束肌腱附着处的远端切口收集骨膜块。用6.0vicryl微创可吸收线缝合至关节表面并测试完整性、水紧密性。然后用纤维蛋白胶将其密封以保持密封性。自体软骨细胞悬浮液植入骨膜下以填补缺损,并用纤维蛋白胶将开口缝合并密封。膝关节关闭。患者进行了认真的术后康复,以恢复运动,并使移植物与自体软骨相融合为一体。数十年来,已经提出并尝试了许多手术方式,以治疗关节软骨(称为软骨病变)或软骨以及基础(骨软骨病变)的损害,目的是尽可能紧密地恢复(移植修复)组织到原始软骨。但是,迄今为止,没有任何方法能够完全修复正常、健康软骨的特性。软骨生物支架是临时的3D生物降解结构,由于患病或受损的软骨而被放置在软骨缺损处。软骨生物支架通常分为四种主要类型:基于蛋白质的支架,基于碳水化合物的支架,合成或基于人造聚合物的支架,以及这些类型材料的复合支架。软骨生物支架也可以以几种形式:膜状,多孔状或水凝胶状。软骨生物支架应该是:•生物相容性,体内几乎没有炎症反应;•能被身体分解时无害物质;•多孔,足以允许新的软骨细胞生长和最终的软骨生物支架降解,同时形成“网状”以维持最合适的软骨修复微环境;•易于生产和多种功能,具体取决于所需的尺寸和形状;•能够承受关节内的压应力和剪切应力(例如,膝关节)。软骨生物支架可以作为两步软骨修复手术的一部分植入,其中软骨生物支架与先前在实验室中扩增的软骨细胞相结合。这是一个类似于自体软骨细胞植入(ACI)的过程,称为基质辅助自体软骨细胞移植(MACT)或基质辅助自体软骨细胞植入(MACI)。或者,将支架植入一步过程中,其中软骨生物支架刺激后的软骨生物支架被放置在有缺损的软骨中,或者是移植柱,或作为促进新软骨生长(称为“智能”软骨生物支架)。尽管有长期的随访表明先前使用的软骨生物支架和软骨细胞会产生良好的结果,但正在等待新的“智能”软骨生物支架的长期研究数据。下面讨论了软骨修复中软骨生物支架的用途,优势和缺点以及临床证据。目标受众(阅读者)本文适用于任何关节软骨受损的人及其家人,他们想了解新的支架,以及任何对软骨问题感兴趣的人。什么是新的软骨修复支架?用于软骨再生的支架在1990年代后期被引入临床。这些是先进的生物聚合物,用作从患者身上提取的软骨细胞或“自体软骨细胞”的支持物。与自体软骨细胞移植ACI的手术相似,外科医生首先进行(关节镜检查)以从关节的非负重部分采集含有软骨细胞(软骨细胞)的小块软骨。软骨片被送到实验室,在那里分离和培养(增殖)细胞3-5周以获得足够数量的细胞(通常在5到1200万个细胞之间)。然后将软骨细胞放置在支架上,以便它们可以繁殖和成熟1到几天。随后将与软骨细胞结合的支架移植到关节的受损或患病区域。与此同时,一步技术也变得可用。对于这些程序,一种改进的“智能”生物材料被放置在软骨缺损内,该材料能够帮助身体自身的“构建细胞”形成软骨组织。骨髓刺激技术通常与这些支架结合使用,以允许身体自身的细胞离开骨髓并参与填充支架。这些骨髓细胞迁移到支架中,支架的目标是引导软骨单独或骨和软骨细胞生长、成熟并构建相应的组织。今天,有设计用于仅重建软骨(软骨缺损)或骨和软骨(骨软骨缺损)的支架。基质辅助自体软骨细胞移植MACT或具有自体软骨细胞的支架与“智能”支架之间的区别在于是否存在软骨细胞,以及是否需要进行一次或两次手术。软骨生物支架和细胞的优缺点是什么?新软骨生物支架和细胞的优点是什么?与其他手术治疗相比,使用不含软骨细胞的支架具有优势。例如,自体骨软骨移植需要两次手术,并且确实去除了一小块“正常软骨”。从尸体(供体)中采集的同种异体移植物的使用在欧盟存在问题,因为它们难以获得。此外,使用同种异体材料(即来自其他人)具有与潜在疾病传播相关的风险(尽管极低)。结合软骨细胞的支架已经上市大约15年,研究人员报告了良好的结果。使用没有软骨细胞的智能支架的优点是:它们是现成的,并且作为一步手术操作,也就是说,外科医生可以决定是否在他们在手术室时使用它,当他们对软骨损伤有更清晰的术中判断。新软骨生物支架和细胞的缺点是什么?就缺点而言,这完全取决于您放入的生物材料。换句话说,你有钻石、红宝石、蓝宝石和祖母绿。都是宝石,但都不同。软骨生物支架也是如此——你不能直接比较它们,因为每个软骨生物支架都是不同的。使用基质辅助自体软骨细胞移植MACT,它是一种相当统一的技术:软骨被收获,软骨细胞增殖并放置在支架上/支架内。然后将支架放置在软骨缺损处。对于“智能”支架技术,只需将支架放置在患病或受损的关节中,无论是否进行骨髓刺激(例如钻孔或微骨折)。最终结果与所使用的生物材料有关。“智能”支架已经很久没有使用了,因此缺乏长期甚至中期的成果。一些支架的短期结果令人鼓舞,但我们需要一些时间来了解这些支架是否表现良好。常见问题(FAQ)新的软骨需要多长时间才能在支架内生长?这因患者而异(骨软骨损伤面积大小、程度、部位以及是否合并有其他临近部位组织的损伤及程度)。请与您的医生在术前进行详细的讨论。Numeroussurgicalprocedureshavebeensuggestedandtriedovermanydecadestotreatdamagetojoint(‘articular’) cartilage (knownaschondrallesions)orcartilageandtheunderlyingbone(osteochondrallesions),withtheaimofrestoringthetissueascloselyaspossibletotheoriginalcartilage.However,nomethodstodatehavebeenabletocompletelymatchthepropertiesofnormal,healthycartilage.Scaffolds aretemporary3Dbiodegradablestructuresthatareplacedinsidecartilagedefectsasaresultofdiseasedordamagedcartilage.Thescaffoldstypicallyfallintofourmaintypes:protein-basedscaffolds,carbohydrate-basedscaffolds,syntheticorartificialpolymer-basedscaffolds,andacombinationofanyofthesetypes. Scaffolds canalsobeinseveralforms:membranes,meshesorhydrogels.Scaffolds shouldbe:· Biocompatible,andcauselittleornoinflammatoryresponseinthebody· Harmlesswhenbrokendownbythebody· Porousenoughtoallownewcartilagegrowthandtheeventualbreakdownofthescaffold,whileforminga‘net’tomaintainthemostsuitableenvironmentforcartilagerepair· Easytoproduceandversatile,dependingonthesizeandshaperequired· Abletowithstandthestressesandforceswithinthejoint(e.g.,theknee)Scaffolds canbeimplantedaspartofatwo-stepprocedure,inwhichthescaffoldsarecombinedwithcartilagecells(chondrocytes)multipliedpreviouslyinthelaboratory.Thisisaprocesssimilartothatusedin autologouschondrocyteimplantation(ACI) andiscalledmatrix-assistedautologouschondrocytetransplantation(MACT)ormatrix-assistedautologouschondrocyteimplantation(MACI).Alternatively,thescaffoldsareimplantedinaone-stepprocedure,inwhichthescaffoldisplacedinthedefectivecartilageeitheraftermarrowstimulation(drillingor microfracture) orasaplugthatencouragesnewcartilagegrowth(knownas‘smart’scaffolds).Whilethereislong-termfollow-upshowingthatthepreviouslyusedscaffoldspluschondrocytesproducegoodresults,longer-termdataforthenewer‘smart’scaffoldsisawaited.Theuses,advantagesanddisadvantages,andclinicalevidenceforscaffoldsincartilagerepairarediscussedbelow.IntendedaudienceThisarticleisintendedforanyonesufferingfromdamagetotheirarticularcartilageandtheirfamilieswhowouldliketofindoutaboutnewscaffolds,aswellasanyoneinterestedincartilageproblems.Figure2:NewScaffolds2Steps.图2:2步支架移植法修复软骨缺损:自体软骨细胞移植(ACI)的经典技术(与图1中的描述一致)。 Whatarenewscaffoldsforcartilagerepair?Scaffolds forcartilageregenerationwereintroducedthelate1990s.Thesewereadvancedbiopolymersusedasasupportfor cartilage cellstakenfromthepatient,or‘autologouschondrocytes’.Similarlytotheprocedurefor ACI,thesurgeonfirstperforms(arthroscopy)toharvestsmallpiecesofcartilagecontainingcartilagecells(chondrocytes),fromanon-weight-bearingpartofthejoint.Thecartilagepiecesaresenttoalaboratory,wherethecellsareisolatedandcultured(multiplied)for3–5weekstoobtainsufficientnumberofcells(usuallybetween5and12millioncells).Thechondrocytesarethenplacedonthescaffoldsothattheycanmultiplyandmatureforonetoseveraldays.Thescaffoldcombinedwithchondrocytesissubsequentlytransplantedintothedamagedordiseasedareaofthejoint.Inparallel,one-steptechniqueshavealsobecomeavailable.Fortheseprocedures,animproved,‘smart’biomaterial,whichiscapableofassistingthebody’sown“buildingcells”toformcartilagetissue,isplacedinsidethecartilagedefect.Bonemarrowstimulationtechniquesareoftenusedinconjunctionwiththesescaffoldstoallowthebody’sowncellstoleavethebonemarrowandparticipateinpopulatingthescaffold.Thesebonemarrowcellsmigrateintothescaffold,andthescaffold’sgoalistodirectcartilagealoneorboneandcartilagecellstogrow,mature,andbuildthecorrespondingtissues.Today,therearescaffolddesignedforthereconstructionofcartilageonly(chondraldefects),orofbothboneandcartilage(osteochrondraldefects).ThedifferencesbetweenMACT,orscaffoldswithautologouschondrocytes,and‘smart’scaffoldsarethepresenceofcartilagecells,orchondrocytes,andwhetheroneortwosurgeriesarerequired.WhataretheadvantagesanddisadvantagesofNewScaffolds&Cells?WhataretheadvantagesofNewScaffolds&Cells?Theuseofscaffoldswithoutchondrocyteshasadvantagescomparedtootherprocedures.Forexample,autologousosteochondraltransplantation requirestwosurgeriesanddoesremoveasmallpieceof“normalcartilage”.Theuseof allografts,whichareharvestedfromcadavers(donors),isproblematicintheEuropeanUnionastheyaredifficulttoobtain.Moreover,theuseofallogenicmaterials(i.e.,fromotherpeople)hasrisks(thoughextremelylow)associatedwithpotentialdiseasetransmission.Scaffolds combinedwithchondrocyteshavebeenonthemarketforaround15years,andresearchershavereportedgoodresults.Theadvantagesofusingasmartscaffoldwithoutchondrocytesare:theyareavailableoff-the-shelfandareperformedasaone-stepprocedure,thatis,thesurgeoncandecidewhethertouseitwhiletheyareintheoperatingroom,whentheyhaveaclearerideaofthecartilagedamage.WhatarethedisadvantagesofNewScaffolds&Cells?Intermsofdisadvantages,itdependscompletelyonthebiomaterialyouareputtinginside.Toputitanotherway,youhavediamonds,rubies,sapphiresandemeralds.Allarepreciousstones,buttheyarealldifferent.It’sthesamewithscaffolds–youcannotcomparethemdirectly,becauseeachscaffoldisdifferent.WithMACT,itisaratheruniformtechnique:thecartilageisharvested,thechondrocytesaremultipliedandtheplacedon/inthescaffold.Thescaffoldisthenplacedinthecartilagedefect.Forthe‘smart’scaffoldtechniques,thescaffoldissimplyplacedinthediseasedordamagedjoint,withorwithoutmarrowstimulation(e.g.,drillingor microfracture. ThefinalresultisrelatedtothebiomaterialusedThe‘smart’scaffoldshavenotbeeninuseforalongtime,sothereisalackoflong-orevenmedium-termresults.Theshort-termresultsforsomescaffoldsareencouraging,butwewillneedsometimetounderstandwhetherthesescaffoldsareperformingwellornot.FrequentlyAskedQuestions(FAQs)Howlongwillthenewcartilagetaketogrowinsidethescaffold?Thisvariesfrompatienttopatient.Pleasediscusswithyourdoctor.FurtherreadingTherehavebeennumerousstudiesontheoutcomesofscaffoldsforcartilagerepair.Somepapersthatgiveagoodoverviewoftheevidencesofarinclude:进一步阅读已经有许多关于支架用于软骨修复的结果的研究。迄今为止,一些对证据进行了很好的概述的论文包括:· FilardoG,KonE,RoffiA,DiMartinoA,MarcacciM.Scaffold-basedrepairforcartilagehealing:asystematicreviewandtechnicalnote.Arthroscopy.2013;29(1):174-186.· GoyalD,GoyalA,KeyhaniS,LeeEH,HuiJH.Evidence-BasedStatusofSecond-andThird-GenerationAutologousChondrocyteImplantationOverFirstGeneration:ASystematicReviewofLevelIandIIStudies.Arthroscopy.2013· IrionVH,FlaniganDC.NewandEmergingTechniquesinCartilageRepair:OtherScaffold-BasedCartilageTreatmentOptions.OperativeTechniquesinSportsMedicine.2013;21:125-137.· KonE,VerdonkP,CondelloV etal. Matrix-assistedautologouschondrocytetransplantationfortherepairofcartilagedefectsoftheknee:systematicclinicaldatareviewandstudyqualityanalysis.AmJSportsMed.2009;37Suppl1:156S-166S.· KonE,VanniniF,BudaR etal. Howtotreatosteochondritisdissecansoftheknee:surgicaltechniquesandnewtrends:AAOSexhibitselection.JBoneJointSurgAm.2012;94(1):e1(1-e18).· KonE,FilardoG,DiMartinoA etal. ClinicalResultsandMRIEvolutionofaNano-CompositeMultilayeredBiomaterialforOsteochondralRegenerationat5Years.AmJSportsMed.2013· KonE,FilardoG,DiMatteoB,PerdisaF,MarcacciM.Matrixassistedautologouschondrocytetransplantationforcartilagetreatment:Asystematicreview.BoneJointRes.2013;2(2):18-25.· MarcacciM,FilardoG,KonE.Treatmentofcartilagelesions:whatworksandwhy?Injury.2013;44Suppl1:S11-S15.· OlsonA,GraverA,GrandeD.Scaffoldsforarticularcartilagerepair.JLongTermEffMedImplants.2012;22(3):219-227.Keywordsautologous, biomaterial, chondrocytes, regeneration, Scaffolds
 陶可医生的科普号
陶可医生的科普号 2022年11月06日
2022年11月06日 630
630
 0
0
 1
1
骨软骨病相关科普号

王强医生的科普号
王强 副主任医师
安徽医科大学第二附属医院
儿科
79粉丝1.7万阅读

张亚平医生的科普号
张亚平 主治医师
固安县人民医院
医学影像科
387粉丝23.4万阅读

梅海波医生的科普号
梅海波 主任医师
湖南省儿童医院
骨科
2413粉丝19万阅读
-
 推荐热度5.0董轶非 副主任医师北京积水潭医院 小儿骨科
推荐热度5.0董轶非 副主任医师北京积水潭医院 小儿骨科小儿骨折 13票
先天性髋关节脱位 10票
先天性足畸形 5票
擅长:儿童四肢骨折、骨骺损伤、骨感染及后遗症治疗 生长调控及截骨治疗肢体畸形:肘内翻、膝内外翻,踝内外翻。 双下肢不等长的生长调控治疗,骨延长手术 髋关节疾病:先天性及发育性髋脱位,髋关节发育不良,儿童特发性股骨头坏死(Legg-Calve-Perthes病),先天性髋内翻,股骨头骨骺滑脱 先天性、习惯性髌骨脱位 手、足部疾病:多指、趾畸形、马蹄足、高弓足、扁平足的治疗 骨软骨瘤病、内生软骨瘤病、骨囊肿、骨样骨瘤等良性骨肿瘤的治疗及畸形矫正 天玑骨科机器人辅助微创治疗儿童骨骼疾病 -
 推荐热度4.7傅刚 主任医师北京积水潭医院 小儿骨科
推荐热度4.7傅刚 主任医师北京积水潭医院 小儿骨科小儿骨折 2票
骨软骨病 1票
擅长:小儿骨科常见骨折,发育性髋脱位,股骨头缺血坏死,畸形,肿瘤等疾患 -
 推荐热度4.6张鹏 主任医师山东省立医院 创伤骨科
推荐热度4.6张鹏 主任医师山东省立医院 创伤骨科骨折 17票
骨髓炎 2票
肩关节损伤 2票
擅长:擅长骨科常见及疑难杂症的诊疗; 擅长骨关节损伤如肩肘、髋膝、足踝损伤的诊疗;擅长创伤性血管神经和软组织损伤的诊疗;擅长骨不连、骨髓炎、脊柱脊髓损伤、骨盆髋臼骨折等复杂手术;擅长老年骨科疾病、骨质疏松症及脆性骨折的诊疗。




