科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 浆细胞性乳腺炎起因及防治方法
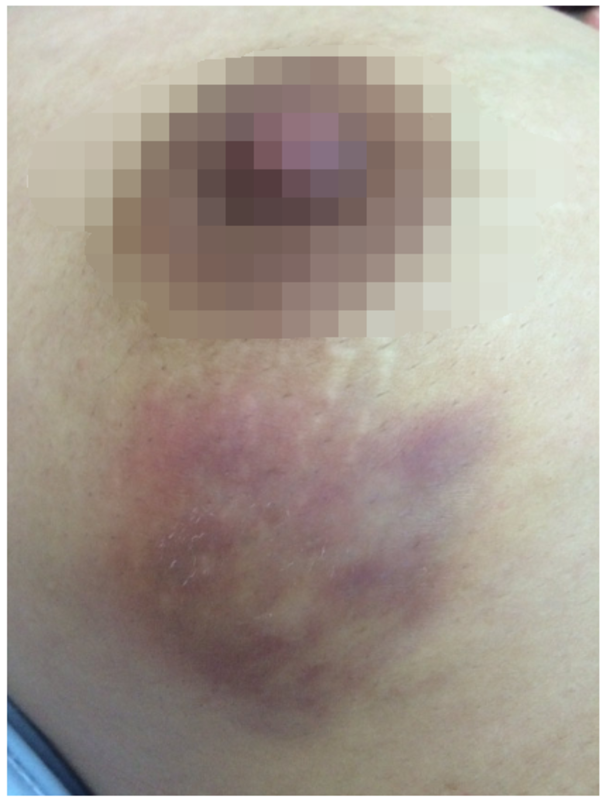
前言导管周围性乳腺炎是乳腺输乳管窦变形和扩张引起的一种非哺乳期、非特异性炎症。临床上常表现为急性、亚急性和慢性炎症过程,常复发、治疗困难,过去也称乳腺导管扩张症和浆细胞性乳腺炎。各大医院治疗意见不一,本人主张在疾病起病早期及时开展手术联合整形根治该疾病,以达到预防复发目的,及时阻断病程转为慢性期,或因疾病迁延带给病人无尽痛苦。但因该疾病进展迅速,较多病人就诊时被误诊或因早期病情轻微、对专业医生意见重视不足或持怀疑态度,最终导致错失最佳手术时机。以下本人将详细描述整个疾病。 1、流行病学特点导管周围乳腺炎并不多见,但也不罕见,占乳腺疾病的比例,国外为0.3%-2.0%,国内为1.9%至5.0%占乳腺良性疾病的比例为3.2%。导管周围乳腺炎的发病年龄见于各个年龄段,国外报道发病高峰年龄为40是49岁,40岁以上患者占三分之二。国内报道平均年龄为34岁至46岁,40岁以下患者占64%。男性也有发病。 2、病因和发病机制导管周围乳腺炎的始动原因并不十分清楚,引起乳腺导管堵塞和扩张的主要原因包括:1、先天性乳头内陷畸形或发育不良;2、哺乳障碍、乳汁滞留;3、细菌感染,尤其是厌氧菌、外伤及乳晕区手术累及乳管;4、导管退行性变致肌上皮细胞退化而收缩无力、腺体萎缩退化导致分泌物滞留等;5、自身免疫性疾病;6、吸烟、束乳损伤乳腺导管等;7、维生素A缺乏以及相关的激素平衡失调。国外报道导管周围乳腺癌发病与吸烟有关,认为乳房内聚集的类脂过氧化物、可替宁、烟酸的代谢物引起局限组织损伤,厌氧菌在乳管内滋生而引起的化脓性感染。 导管周围性乳腺炎的发病机制尚不十分明确,主要与导管扩张和间质炎症相关,通常认为导管周围性乳腺炎是输乳管窦扩张伴分泌物积聚,扩张向下一级导管推进(导管扩张期),这一病理过程临床表现为,非周期性乳腺疼痛,乳头回缩以及乳晕下硬结。积聚分泌物导致导管内膜溃疡,引起乳头溢血、溢液,导管内分泌物通过溃疡渗漏引起化学性炎症反应(非细菌感染期)这一病理过程临床表现为乳晕下肿块。这一环境为细菌的生长繁殖提供了条件,厌氧细菌或需氧细菌侵袭,造成继发性细菌感染,形成乳晕下脓肿并向下一级导管扩散至末梢导管,可发展为慢性易复发的瘘管或窦道。后期病变导管壁增厚,纤维化透明变性,导管周围出现脂肪坏死及大量浆细胞浸润,故也称浆细胞性乳腺炎。也可有泡沫状组织细胞,多核巨细胞和上皮细胞浸润,形成肉芽肿。最后炎症可导致管壁纤维化,纤维组织收缩,引起乳头内陷。 3、临床表现导管周围性乳腺炎临床表现为乳房肿块、乳头溢液、乳房疼痛、乳腺瘘或窦道。乳房肿块病变多位于乳晕2cm环内,常合并乳头内陷。某些病例中乳头溢液为首发早期症状且为唯一体征。乳头溢液为淡黄色浆液性或乳汁样或脓性溢液,血性者少见。后期可出现肿块软化形成脓肿,久治不愈或反复发作形成通向乳管开口的瘘管,脓肿破溃或切开引流后形成窦道。 按临床过程,导管周围性乳腺炎可分为以下三期(1)急性期,约两周,类似急性乳腺炎的表现,但一般无畏寒、发热及血象升高。(2)亚急性期,约三周,主要表现为局部肿块或硬结,红肿消退。(3)慢性期,肿块缩小,但仍持续存在,与皮肤粘连,呈橘皮样改变,或形成瘘管、窦道,经久不愈,可出现乳头回缩内陷。急性期一般抗生素治疗部分有效,亚急性期和慢性期一般抗生素治疗无效。为便于分类治疗,可将导管周围性乳腺炎分为四型。(1)隐匿性,约9.4%,以乳头溢液、乳房胀痛或轻微触痛为主要表现。(2)肿块型,约74%,此型最常见,肿块多多位于乳晕下或乳晕旁。(3)脓肿型,约8.3%,慢性病变基础上继发急性感染形成脓肿。(4)瘘管或窦道型,约6.3%,脓肿自行破溃或人为切开引流后经久不愈形成。 4、临床诊断导管周围性乳腺炎的临床表现及影像学等检查并无特异性,临床上容易误诊,对于伴有乳头溢液的患者可行乳管镜检查,排除导管内肿瘤的形成,镜下表现为导管呈炎症改变,伴絮状物及纤维架桥网状结构,对伴有脓肿形成,穿刺有脓液的患者可进行细菌培养检查,多数病人细菌培养无菌生长,极少数病人合并细菌感染。 病理学检查是导管周围性乳腺炎的金标准。导管周围性乳腺炎的早期病理表现导管有不同程度的扩张,官腔内有大量含有脂质的分泌物聚集,并有淋巴细胞浸润。脓肿时有大量淋巴细胞,中性粒细胞浸润。后期病变可见导管壁增厚、纤维化,导管周围出现小灶性脂肪坏死,周围可见大量组织细胞、淋巴细胞和浆细胞浸润,尤其是浆细胞显著。 *常见临床病例本人近5年统计我市门诊该类病人较为明显就医特点。多数病人因“乳房疼痛继而快速形成肿块”就诊,病史提示:起病1到2周,非月经周期相关疼痛,有哺乳史,部分患者有哺乳乳汁不通畅病史,小孩2-4岁;体格检查提示:部分病人乳头内陷或发育扁平短小,挤压乳头脓样分泌物,肿块累及一半乳晕下方及乳晕旁全腺体层;彩超提示:乳头下方导管明显扩张,乳晕区混合回声肿块多见,或微小脓肿形成。此类病人基本可以临床确诊。需要及时果断开展治疗,以免错失时机! 5、治疗根据导管周围性乳腺炎的临床分期和类型不同,各阶段治疗方法不同。导管周围性乳腺炎治疗通常按分型进行处理,以外科手术治疗为主,但窦道型和脓肿反复发作型治疗比较困难,无特效及固定治疗意见。 (1)隐匿型,乳头溢液表现者首选乳管镜检查,排除其他病变后行乳管冲洗,多数病情好转。部分病人合并局部腺体增厚明显,彩超提示明显导管扩张病人,在乳管镜检查无异常情况下,建议及时开展乳房按摩或拔罐处理,促进扩张导管内容物排出,阻断病程,同时联合中药调理,若病例选择恰当,可以起到显著疗效。 (2)肿块型,彩超提示明确肿块,初期起病或慢性稳定期可考虑手术治疗,因病变常累及乳头下方及全腺体层,本人总结手术要点,:1)切除范围超过正常组织5mm以上。2)乳头下方扩张导管封闭,大部分或全部切除,因与乳头想通多数不能全部切除。3)重视乳头下方病灶彻底清除。4)残腔周围正常腺体及组织分层游离,包括乳后间隙及腺体表层分离填补残腔,杜绝术后积血及感染(本人认为是复发重要因素之一)。5)乳头后方腺体瓣填充及残腔整形,减少局部凹陷变形。6)留置引流管负压引流,促进炎性渗出物排除及预防血肿。 (3)脓肿型或窦道瘘管期,进入脓肿期以后多数无特效治疗办法,传统治疗意见为穿刺抽浓降低脓腔压力,减少炎症向周围扩散,做细菌培养根据培养适当抗炎治疗。溃烂后积极换药保持卫生,但及时长时间伤口不愈合也鲜有爆发继发性细菌感染。目前广东省内部分大型医院采用中药联合治疗或抗结核治疗该期疾病,因病人个人体质而异,报道提示有效率40%以上,但因药物副作用及治疗周期长大半年以上及费用相对较高,随访困难,病人依从性不高。本人未能做到有效随访。 (4)关于乳房切除,部分病人因疾病迁延,伤口长期不愈半年以上,多家医院治疗无效,无肯定治疗意见,费用巨大,生活护理不便,心理压力巨大,自觉痊愈无望,可选择乳房切除,但作为专科医生需要慎重选择。 最后,希望广大病友在不幸遇到该疾病时能及时就医咨询,不要盲目使用药物导致错失治疗最佳时机。针对该疾病相关发作高危因素做好乳房保健,防病于未然。
 崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.7万人已读
崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.7万人已读 - 精选 哺乳期乳腺炎治疗意见
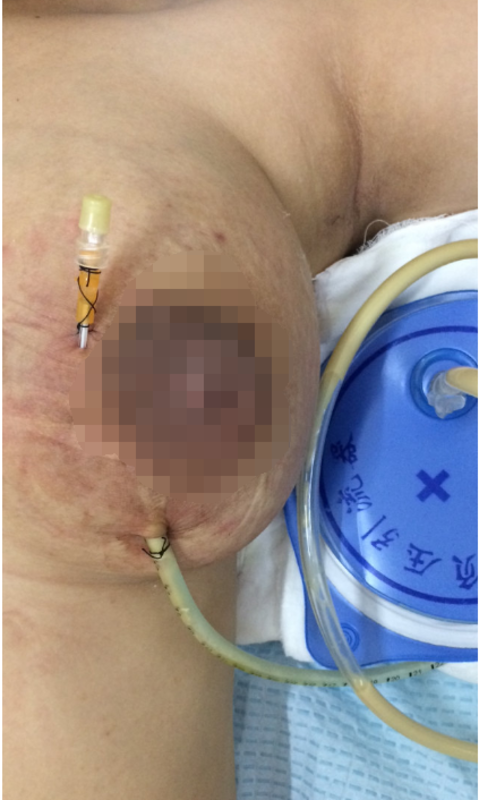
一、流行病学病因哺乳期乳腺炎是由细菌感染所致的急性乳腺炎症,常在短期内形成脓肿,多由金黄色葡萄球菌或链球菌感染,从乳头破口或皲裂处侵入,也可直接侵入,引起感染,多见于产后2-6周及6个月后的婴儿萌牙期,尤其是初产妇更为多见,故又称为哺乳期乳腺炎。 二、病因和病理(1)致病菌:哺乳期乳腺炎的致病菌主要是金黄色葡萄球菌,其中仅50%对青霉素敏感,而耐青霉素金黄色葡萄球菌与乳腺脓肿有密切相关。致病菌侵入主要通过以下两种途径。1、通过乳头破损或皲裂处侵入,婴儿吸吮乳头方式不当可能会导致乳头的皲裂、糜烂或细小溃疡,致病菌可经此处侵入形成感染病灶。2、通过乳腺导管开口,上行到该导管附属的乳腺小叶区段,感染早期可能局限在该乳腺小叶区段,随着疾病进展扩散到邻近的乳腺小叶区段。 (2)乳汁淤积:乳头内陷、皲裂、导管先天性发育不畅,产妇哺乳经验不足等,使乳汁未能充分排空,乳汁是细菌理想的培养基,乳汁淤积为细菌的繁殖创造良好条件,哺乳期乳房实质较为疏松,乳汁淤积导致管腔扩张,管内压力过大,细菌容易扩散至乳腺实质内,形成乳腺炎或脓肿。 (3)患者机体免疫力下降,产后机体免疫力下降,为感染创造了条件,免疫力良好者,病变可以停留在轻度炎症或蜂窝织炎期,可以自行吸收,免疫力差者,容易导致感染扩散,形成脓肿甚至脓毒血症。 (4)哺乳期乳腺炎的病理改变:为软组织急性化脓性炎症,化脓性乳腺炎早期切面界限不清楚、暗红灰白相间,质地软有炎性渗出物或脓性液体流出,晚期可形成界限相对清楚的脓肿,病变早期乳腺小叶结构存在,乳腺及导管内有乳汁淤积,大量中性粒细胞浸润,此时病变范围一般较局限,及时治疗后炎症消退,一般不留痕迹。病变发展,局部组织坏死,形成大小不一的化脓性病灶并液化,形成脓肿。随着炎症好转或治疗后病情好转局限,组织细胞聚集,纤维细胞及新生血管增生,最后形成纤维疤痕并恢复。 三、临床表现大部分患者有乳头损伤、皲裂或积乳病史。早期表现为患侧乳房胀满、疼痛,哺乳时更甚,乳汁分泌不畅通,局部可出现红肿热痛,或伴有痛性肿块,可伴有发热寒战全身不适。感染严重者,炎性肿块继续增大,可出现局部波动感,并可出现腋下淋巴结肿大,疼痛。不同部位浓重表现不尽相同,浅表脓肿常可出现穿破皮肤形成溃烂或乳汁自创口溢出。 四、临床诊断哺乳期乳腺炎诊断主要靠临床表现,哺乳期产妇合并典型临床表现即可诊断。有炎性肿块病人需要针刺取细菌培养并检查乳房彩超明确乳房脓肿情况为后期治疗提供参考。 五、治疗治疗原则:控制感染和排空乳汁。但是早期蜂窝织炎和后期脓肿期治疗原则不同,早期蜂窝织炎期不宜手术治疗,脓肿期也并非全部行手术治疗。 (1)早期蜂窝织炎治疗:呈蜂窝织炎表现,早期未形成乳腺脓肿之前用抗菌素治疗可获得良好效果,乳腺炎症感染主要致病菌为金黄色葡萄球菌,应尽早应用抗菌素而不必等待细菌培养结果,如果青霉素治疗无效,要根据细菌培养结果及早更换抗菌素治疗,如果病情不能改善应复查乳腺超声检查证实有无乳腺脓肿形成并调整治疗方案。如果经抗菌治疗后,症状改善,反复穿刺证明无脓肿形成,应根据细菌培养结果继续巩固治疗。(因抗菌药物可通过乳汁分泌,注意治疗期间需遵医生嘱咐合理哺乳) (2)脓肿形成阶段的治疗,一般在发病48小时后脓肿形成,如此时采用抗生素治疗,可能暂时控制症状,但并不能消除脓肿,反而导致更多的乳腺组织破坏,单纯使用抗生素不利于脓肿的治愈,反而容易导致慢性厚壁脓肿,这种类型的脓肿很难治愈。目前乳房脓肿主要治疗方案有三种。 1)细针穿刺抽吸脓肿:乳房脓肿患者中,至少70%的患者对切开排脓后乳房疤痕形成后的美观不满意,脓肿反复穿刺联合冲洗、全身抗菌素治疗能使80%患者得到治愈,治愈后局部无疤痕形成,治疗期间可以正常沐浴等优点使得该方法已经成为部分有条件乳房脓肿患者的首选治疗方案。 2)切开排脓:对于那些经反复穿刺抽脓治疗失败,脓肿形成时间较长,表皮有坏死的脓肿,需要切开排脓,在脓肿中央波动最明显处做切口,但乳房深部和乳房后脓肿可能无明显波动感,进入脓肿后,用手指探查,打开所有脓腔内间隔,以保证引流通畅,脓肿应常规做细菌培养与药敏检查,抗生素的选用原则同早期蜂窝织炎阶段的治疗,同时联合回奶治疗。 3)脓肿穿刺置管负压引流:部分乳房脓肿形成单一、脓腔巨大,彩超提示脓腔内无明显分隔,在脓腔表面皮肤未破损情况下可选择穿刺置管负压引流术。脓腔负压引流可保证脓液及时排出,促进局部炎症快速消退,避免因乳房脓肿切开引流时伤口换药而产生的疼痛给患者带来的痛苦。穿刺负压引流,同时联合回奶及全身有效抗菌素治疗,有利于缩短病人住院时间,穿刺口较小对术后患侧乳房形态美观影响保护也有明显好处。3)脓肿穿刺置管负压引流:部分乳房脓肿形成单一、脓腔巨大,彩超提示脓腔内无明显分隔,在脓腔表面皮肤未破损情况下可选择穿刺置管负压引流术。脓腔负压引流可保证脓液及时排出,促进局部炎症快速消退,避免因乳房脓肿切开引流时伤口换药而产生的疼痛给患者带来的痛苦。穿刺负压引流,同时联合回奶及全身有效抗菌素治疗,有利于缩短病人住院时间,穿刺口较小对术后患侧乳房形态美观影响保护也有明显好处。本人自2009年即逐步放弃传统切开引流法,对合适病例选择置管负压引流手术明显缩短病程,减少费用,特别是避免了引流口每日换药刺激疼痛给病人带来的心理阴影,社会效应显著。 六、预防哺乳期乳腺炎预防的主要措施是:正确的哺乳方法,不能只吸乳头,避免乳汁淤积,保持乳头清洁,防止乳头损伤及细菌感染,在妊娠期及哺乳期要保持两侧乳头清洁,如果有乳头内陷者,应将乳头轻轻挤出后清洗干净,养成定时哺乳的习惯。每次哺乳时应将乳汁吸尽,不能吸尽或奶水过多者,可用手按摩挤出多余奶水或用吸奶器挤出,如果乳头已有破损或皲裂时应暂停哺乳,用吸奶器吸出乳汁,待伤口愈合后再行哺乳。 总之,乳腺炎治疗方法不能一概而论,不同时期,不同位置治疗方法均大不相同,合理个体治疗对后期的乳房健康很有帮助。
 崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.1万人已读
崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.1万人已读 - 精选 哪些情况适合乳腺微创手术?
微创手术适用征:现全国微创手术开展“泛滥”,病人一味追求美观有可能导致微创手术开展过度,导致手术后复发残留等现象。本人结合实际情况建议广大患者术前详细咨询,先了解实际病情后决定手术方式,以下情况建议避
 崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.4万人已读
崔仁忠 副主任医师 中山市博爱医院 乳腺外科1.4万人已读
问诊记录 查看全部
- 乳房疼痛 平时经期前乳房胀痛,孩子3岁,一个月前碰到过右侧乳房。12月... 我的乳腺现在是什么情况,严重吗?需要怎么治疗?总交流次数14已给处置建议
- 发现乳头内陷数年 患者自觉乳头内陷数年,具体详见上传资料。未治疗。6天前顺产。... 寻求治疗方法,这种情况能治疗好吗?治疗的话还可以哺乳吗?总交流次数13已给处置建议
- 备孕,多发性乳腺结节 你好,医生,我乳腺结节,可以消融治疗吗,在备孕期间,手术费用... 因为担心怀孕,结节长得快,打算先手术再怀孕,可以做手术吗,麻烦回复一下总交流次数2已给处置建议
- 发现乳房结节2小时 2小时前患者于南方医科大学附属中山博爱医院行彩超提示双侧乳腺... 今天去博爱医院做B超 发现有结节 我和我老婆准备做试管,生殖中心医生医生让评估一下 如果做试管打激素...总交流次数7已给处置建议
- 乳腺问题 这么小建议手术吗?还是吃药呢?给个建议。 是否需要手术?总交流次数5已给处置建议
总访问量 1,456,281次
在线服务患者 4,586位
科普文章 8篇






