精选内容
-
如果怀疑自己是跨性别,应该怎么办?
如果在很长的一段时间之内,逐渐发现对自己的某些性征出现持续的不接纳甚至厌恶,或者逐渐发现自己有点不能适应目前的性别身份,甚至更希望自己以另一种身份存在的时候,需要警惕是否有性别认同不一致方面的问题。这
 潘柏林医生的科普号
潘柏林医生的科普号 2022年12月24日
2022年12月24日 821
821
 0
0
 12
12
-
性发育异常分类与诊断流程专家共识 中华预防医学会 生育力保护分会 生殖内分泌生育保护学组
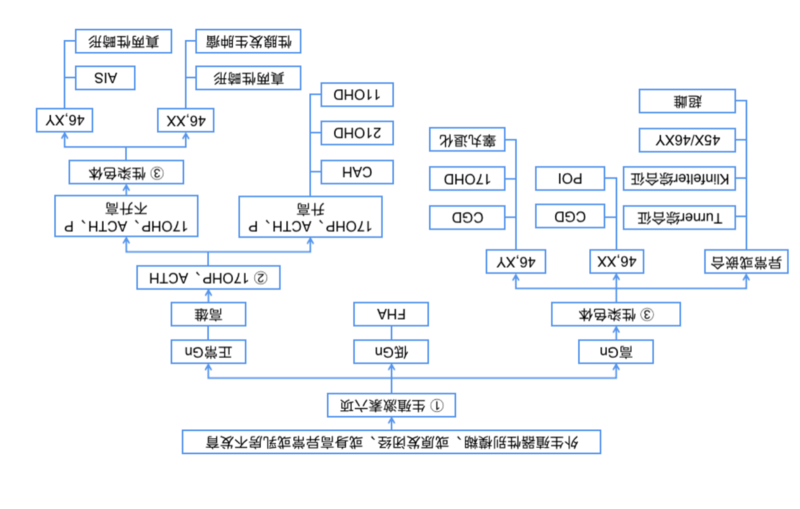
性发育异常(Disordersofsexdevelopment,DSD)是一种先天性异常,表现为性染色体、性腺或性激素性别的不一致[1]。因DSD就诊妇产科的患者,社会性别均为女性。DSD的发生率为新生儿的 1/4,500~5,000,其病因复杂,临床表现复杂多样,变化多端,对于不熟悉DSD的临床医生而言往往难以诊断和治疗[2]。人类的性别通常是由性染色体决定的,性染色体决定性腺性别,性腺的性质决定内外生殖器官的表型。但DSD患者可能存在不同形式的性染色体异常、性腺发育异常以及性激素合成和功能的障碍,形成三个层次的性别不匹配,即性腺性别与性染色体不匹配、内外生殖器官发育与性腺性别不匹配、以及性激素水平与性腺性别的不匹配。为了使广大临床医生,尤其是妇产科医生,能正确认识DSD、发现临床诊治线索、归类DSD,并最终确定DSD病因、提供恰当的治疗方案,特制定本共识,推荐适合于国内的DSD分类与诊断流程。一、DSD的分类长期以来,对此类疾病的诊断分类及命名一直难以统一,常以性腺的性质作为分类标准,将性染色体或性腺与表型不相符的称为“假两性畸形”。2005年在美国芝加哥国际会议上发布了DSD诊治共识,摒弃了既往“间性”、“两性人”的称谓,减少了歧视含义,也废除了“性反转”“XX男性”“XY女性”等词汇。进而将DSD按照染色体核型的不同分为性染色体核型异常DSD、46,XYDSD(主要与睾丸分化发育异常及雄激素合成、作用障碍有关)和46,XXDSD(主要与卵巢发育障碍、雄激素过多等有关)三大类[1](表1),这一命名与分类方法有利于在未明确诊断时给临床医师提供诊疗方向,是目前国际上认同度最高的分类法。此分类法大的分类较简单,但46,XYDSD和46,XXDSD两类中重复疾病种类较多,仅仅是染色体不同;另外其他类型,如46,XXDSD中MRKH综合征和泄殖腔发育异常等疾病属于生殖道发育异常,是否属于DSD尚有待商榷。表1.2005年芝加哥性发育异常诊治共识推荐的分类法[1,3-5](一)性染色体异常DSD45,X(特纳综合征和变异)47,XXY(Klinefelter综合征和变异)45,X/46,XY(混合性性腺发育不全,卵睾性DSD)46,XX/46,XY(嵌合体,卵睾性DSD)(二)46,XYDSD性腺(睾丸)发育异常: (1) 完全型性腺发育不全(Swyer综合征)(2) 部分型性腺发育不良(3) 性腺退化(4) 卵睾性DSD雄激素合成或作用障碍: (1) 雄激素生物合成缺陷a. LH受体突变(LHCGR)(如Leydig细胞发育不全或无发育)b. Smith-Lemli-Opitz综合征(DHCR7)c. 先天性磷脂增生(StAR突变)d. 胆固醇侧链裂解酶突变(CYP11A1)e. 3β羟基类固醇脱氢酶2缺乏(HSD3B2)f. 17羟基类固醇脱氢酶缺乏(HSD17B3)g. 5α还原酶2缺乏(SRD5A2)(2) 雄激素作用缺陷(AR)a. 完全型雄激素不敏感综合征(CAIS)b. 部分型雄激素不敏感综合征(PAIS)其他类别: (1) 综合征相关的男性生殖道发育异常(如泄殖腔异常,Robinow综合征,Aarskog综合征,手-足-生殖器综合征,腘翼状赘肉综合征)(2) 持续性苗勒管综合征(AMH,AMHR2)(3) 睾丸退化综合征(4) 与激素缺陷无关的(孤立的)尿道下裂(CX或f6);(5) 先天性低促性腺激素性性腺功能减退(6) 隐睾症(INSL3,GREAT)(7) 环境影响(三)46,XXDSD性腺(卵巢)发育障碍:(1) 卵睾性DSD;(2) 睾丸性DSD(如SRY+,重复SOX9,RSP01)(3) 性腺发育不全雄激素过多: (1) 胎儿肾上腺a. 21-羟化酶缺乏(CYP21A2)b. 11β-羟化酶缺乏(CYP11B1)c. 3β-羟基类固醇脱氢酶2缺乏(HSD3B2)d. 细胞色素P450氧化还原酶缺乏(POR)e. 糖皮质激素受体突变(2) 胎儿胎盘a. 芳香化酶缺乏(CYP19)b. 细胞色素P450氧化还原酶缺乏(POR);(3) 母体a. 男性化肿瘤(如黄体瘤)b. 外源性雄激素药物其他类别(1) 综合征相关(如泄殖腔异常)(2) 阴道闭锁(MRKH综合征);(3) MURCS(苗勒管,肾,颈胸部躯体异常),其他综合征(4) 子宫异常(如MODY5)(5) 阴唇粘连 北京协和医院葛秦生教授总结多年的临床经验与基础研究,于1994年提出根据性发育过程中三个最关键的环节:性染色体、性腺和性激素作为分类的基础,将此类复杂疾病按病因分为三大类的方法[6](表2),相比之下,我们认为葛氏分类法更简单、更实用、更方便,逻辑性也更强,推荐国内同行使用。葛氏分类法第一次彻底地抛弃了“假两性畸形”的混乱概念,根据疾病病因进行分类,并可据此进行相关病因的基础研究,避免了资源浪费,相比芝加哥共识,这一观念提前了10多年。1975年~2018年间,北京协和医院妇科内分泌组共收集了临床所见各种DSD病例近千例,按此分类法均可适当地进行分类,在实际应用中证明了此分类法条理清晰,简单明了,易于掌握,便于正确诊断和处理。葛氏分类法是一开放的分类法,虽未包括所有罕见类型,但亦不外乎这三个层次。表2 北京协和医院葛秦生性发育异常分类(一)性染色体异常:包括性染色体数与结构异常1. 特纳综合征2.XO/XY性腺发育不全3.超雌(47,XXX等)4.真两性畸形(嵌合型性染色体)5.曲细精管发育不良(Klinefelter)综合征(二)性腺发育异常1.XX单纯性腺发育不全2.XY单纯性腺发育不全(完全型与部分型)3.真两性畸形(46,XX或46,XY)4.睾丸退化(三)性激素量与功能异常1.雄激素过多1) 先天性肾上腺皮质增生a. 21-羟化酶缺乏(CYP21A2)b. 11β-羟化酶缺乏(CYP11B1)c. 3β-羟基类固醇脱氢酶2缺乏(HSD3B2)d. 细胞色素P450氧化还原酶缺乏(POR)2) 芳香化酶缺乏(CYP19) 3) 早孕期外源性雄激素过多4) 孕母男性化肿瘤(如黄体瘤)2.雄激素缺乏(合成酶缺乏)1) 17α-羟化酶缺乏(完全型与部分型)2) 5α-还原酶缺乏3) Leydig细胞发育不全4) 类脂性先天性肾上腺皮质增生症(StAR突变)5) 胆固醇侧链裂解酶缺乏(CYP11A1)3. 雄激素功能异常(雄激素不敏感综合征)1) 完全型2) 部分型二、DSD的诊断流程临床上遇到下列情况:原发闭经、身高过矮或过高、第二性征不发育、外生殖器性别不清和特殊的躯体特征等,要考虑DSD存在的可能,需通过以下流程,进行诊断与鉴别诊断。(一)病史询问围绕患者的主诉,仔细了解现病史、孕期用药史及家族史,特别是询问外生殖器、乳房、身高的变化历史,以及有无高血压病史。外生殖器出生后就发现异常,以后未再进展,常见于胚胎期的雄激素异常,如睾丸退化、孕早期使用大剂量雄激素等;出生后发现异常,以后又加重,提示出生后性腺仍有功能,常见于21-羟化酶缺乏导致的先天性肾上腺皮质增生(Congenital adrenalhyperplasia,CAH)、部分型雄激素不敏感综合征(Androgeninsensitivitysyndrome,AIS)、真两性畸形(或卵巢-睾丸型DSD)等。青春期后有自动乳房发育,提示有内源性雌激素作用;如是用药后发育或乳房整形,病因等同于无发育;乳房无发育,提示缺乏内源性雌激素作用,常见于性腺发育不全;乳房有发育、但乳头发育不良,常见于AIS。身高从小一直偏矮见于Turner综合征;较同龄人先高后矮、合并有男性化表现的性早熟常提示21-羟化酶缺乏CAH。身高明显超过同龄人者合并乳房不发育,提示缺乏雌激素作用,常见于性腺发育不全或超雌。孕早期服用含有雄激素作用的药物或母体分泌雄激素肿瘤,可导致出生后外生殖器异常,如阴蒂长大、后联合融合,但出生以后不会再进展发育。有些DSD种类有遗传家族史,如CAH为常染色体隐性遗传病,而AIS为X-连锁隐性遗传病,常见于母系家族。(二)体格检查要注意观察身高、肤色、喉结、嗓音,以及全身的特殊体征,并注意外阴阴蒂大小、后联合高低、性腺部位和盆腔检查。检查有无血压升高,CAH中的11-羟化酶缺乏、17-羟化酶缺乏均可有严重的高血压,但患者及家属可能从未发现或重视。如身高低于150cm,高度怀疑特纳综合征或常见的21-羟化酶缺乏CAH可能;而身高过高提示患者有男性XY染色体或多个X染色体(如超雌)存在的可能。特纳综合征患者常伴有面部多痣、颈蹼、肘外翻等特殊体征。而21-羟化酶缺乏CAH常有肤色深、嗓音低沉、新出现喉结、阴蒂肥大等。注意腋毛、阴毛的发育,没有阴腋毛提示缺乏雄激素作用;阴腋毛过多则提示雄激素过高或作用过强。阴蒂增大、后联合融合提示雄激素作用过强、较久。检查腹股沟或大阴唇内是否可触及包块,如是性腺则为睾丸或卵睾,卵巢不会下降到此。注意检查有无阴道、盲端阴道、有无宫颈、子宫。(三)辅助检查1. 生殖激素测定DSD患者通常都需要检测生殖激素六项,包括黄体生成素(LH)、卵泡刺激素(FSH)、泌乳素(PRL)、雌二醇(E2)、孕酮(P)、睾酮(T)。首先可以根据促性腺激素(LH、FSH)的水平区分出促性腺激素升高、正常以及降低三种类型。常见的DSD以促性腺激素升高和促性腺激素水平正常为主。雄激素是影响外生殖器分化的主要激素,雄激素主要包括T、雄烯二酮(A)、硫酸脱氢表雄酮(DHEA-S)、双氢睾酮(DHT)等。孕酮水平持续升高(任何时间点测定P均超过排卵后的水平 3ng/ml),排除常见的怀孕、妊娠产物残留、排卵等病因后被称为高孕激素血症,则是怀疑CAH的重要线索,可通过检测促肾上腺皮质激素(ACTH)、17-羟孕酮(17OHP)加以验证。涉及CAH相关的其他代谢酶缺乏,可通过质谱法检测的类固醇激素谱对比肾上腺类固醇激素合成途径,推断酶缺乏的部位。对于青春期前的患者,人绒毛膜促性腺激素(hCG)和尿促性腺激素(hMG)刺激试验对于评估性腺的功能很有必要。鉴别肾上腺来源的高雄激素血症,有时会采用地塞米松抑制试验进行鉴别诊断。2. 血清电解质检查包括K+、Na+、Cl-测定。CAH患者中,失盐型21-羟化酶缺乏可有高血K+、伴低Na+、低Cl-;而17-或11-羟化酶缺乏患者可有高血Na+、低血K+。3. 影像学检查最常用的是盆腔超声检查,未婚的经直肠超声较经腹超声好,了解子宫及性腺的结构和位置,必要时腹股沟区B超,及肾脏及肾上腺B超。但受限于子宫较小以及医生的经验不足,可能存在误报(超声报告有子宫而实际无子宫、报卵巢组织实际可能是睾丸组织等)和漏报(超声报告未见子宫而实际上有小子宫、未见到性腺组织等)的可能,还需结合其他临床信息综合判断。MRI 对DSD患者肾上腺增生与生殖器官的特异性及灵敏度均较高,其中子宫在93%左右,阴道在95%,阴茎在100%,睾丸在88%,卵巢在74%[7],但对于排除腹腔内性腺仍然不是绝对可靠[8]。有无子宫取决于胚胎发育早期有无睾丸分泌的抗苗勒管激素(Anti-mullerian hormone, AMH),对于缺乏AMH的DSD个体,绝大多数是会有子宫的,即使检查时偏小,多数是缺乏性激素所致,具有后天发育的潜能,所以对疾病的病因确认才能保证不错误切除患者有生育潜能的器官,而且不漏掉可能恶变的器官,这也是DSD疾病明确病因和正确分类的重要性所在。4. 染色体核型及基因检测染色体核型的检测对于DSD的诊断至关重要,临床常用的方法是染色体G带显色法,不仅可以检测染色体数目上的变化,而且可以观察到缺失、重复、倒位、异位等结构上的异常。染色体的检测结果不仅与诊断归类密切相关,更重要的是识别含Y染色体成分的患者,按女性生活需要进行性腺切除以预防肿瘤的发生[9],关乎治疗决策和预后。值得注意的是,少数病例的核型检测虽然没有Y染色体,但存在标记染色体成分,需要进一步行SRY基因的检测,如SRY(sex-determiningregionofY-chromosome,Y染色体性别决定区)基因阳性,应按含Y染色体成分处理[10]。随着基因检测技术的快速发展和对DSD作为公共卫生问题的认识提高,在过去10年中对DSD分子水平的病因认识有了长足的进步。对DSD患者进行相关病因基因的检测,为确定病因、鉴别诊断、改善预后和遗传咨询提供了条件[11-13]。但由于DSD的发病机制复杂,目前的基因检测技术并不能全部发现其基因突变,故其在临床的应用与价值尚需进一步的探索与研究,应在专业人士的指导下,结合临床诊断、有目的地开展与应用。5.手术探查对诊断不清楚、或怀疑真两性畸形诊断、有手术探查指征的DSD患者,手术探查对明确诊断、去除病灶、评估生殖预后有重要的意义[14]。真两性畸形的确诊,除个体有男女两性的临床表现外,还必须术中在一个个体中同时发现有睾丸和卵巢组织的存在、并且在活检或组织切除的病理切片中能同时见到卵泡和曲细精管。【共识要点】² DSD的诊断从症状、体征入手,结合影像学、激素水平和染色体、基因等辅助检查手段,绝大多数都可明确病因诊断、正确归类(见图)。 Gn:促性腺激素;FHA:功能性下丘脑性闭经;CGD:完全型性腺发育不全;POI:早发性卵巢功能不足;17OHP:17-羟孕酮;P:孕酮;ACTH:促皮质激素;CAH:先天性肾上腺皮质增生;21OHD:21-羟化酶缺乏;11OHD:11-羟化酶缺乏;AIS:雄激素不敏感综合征;46,XX、46XY:染色体结果。² 对于含有Y染色体或Y染色体成分的DSD患者,按女性生活的切除性腺是必要和重要的处理,理论上有子宫的尽量保留子宫,经规范的治疗后可有月经,且通过辅助生育技术可实现生育。² 北京协和医院葛氏分类法,经过多年临床验证,简洁实用,适于推广,同时也具有开放性,新发现或罕见的病种也可归入不同层次的类别中。参考文献省略
 田秦杰医生的科普号
田秦杰医生的科普号 2022年10月13日
2022年10月13日 1368
1368
 0
0
 1
1
-
如果想做男孩,就一定要长期吃雌激素

 男性健康专线
男性健康专线 2022年08月16日
2022年08月16日 94
94
 0
0
 0
0
-
转胎丸骗局下,90后父母正在制造双性儿
原创 郭恩一 闫如意 凤凰WEEKLY 2020-12-06 “生了一个女儿,去年流过一个女胎,前天查肚子里好像又是个丫头,跪求转胎药,圆我全家儿子梦。” 这样的帖子,和对“转胎丸”的迷信,依然会
 王军医生的科普号
王军医生的科普号 2021年01月09日
2021年01月09日 2565
2565
 0
0
 8
8
-
木兰之“美”之困惑
17岁小美,留着利落的短发,唇红齿白。当他第一次走进诊室的时候,会让人想到“又美又飒”日本影星天海佑希。初一的时候,小美看到自己的同学因为“大姨妈”体育课请假,心理还在暗自庆幸,不用受生理期困扰。14
乔洁医生的科普号 2020年09月13日
2020年09月13日 2144
2144
 0
0
 0
0
-
变性手术前应该做哪些准备
易性症属于性身份障碍。国际疾病诊断与分类第十版(ICD-10)给出的定义是“患者对自身性别的认定与解剖生理上的性别特征呈持续厌恶的态度,并有改变本身性别的解剖生理特征以达到转换性别的强烈愿望(如使用手术或异性激素)其性爱倾向为纯粹同性恋。 对需要做手术的患者,要做好以下准备。 一、选择合适的手术年龄。建议最好在可以自食其力、没有经济困难、对变性后的生存能力有稳定保障后。所以至少也要在25岁(相当于大学毕业)以上。 二、一定范围的事先告知。向父母及最亲近的朋友告知,并最好能取得他们的理解与接纳。因为人是社会化最高的动物,变性后不能失去亲人、家庭和朋友。如果是已婚者,还要处理完离婚手续及孩子抚养等事宜。 三、精神科鉴定。在户口所在地的三级甲等精神科专科医院建立大病历,接受医生的精神检查,并至少随诊2年以上,证明变性决定是在心理正常的前提下做出的。 四、生理学全面检查。完成与发育、遗传、激素等相关的所有的躯体、实验室乃至基因的检查,排除两性畸形、性激素障碍、脑部疾病等可能会导致性别不明的生物学病因及疾病。 五、公安机构备案及申请。变性之前要到所住地派出所户籍部门提交变更申请,准备重新申领身份证。在公安部门开出无犯罪记录证明。 六、手术前准备。找到正规有整形执业注册资质的三级医院,联系好手术医生。充分沟通手术方案、可能的合并症和风险、后遗症、费用、康复治疗流程等,特别是要讲清楚自己期望的低线,并对不良后果要有可以全盘接受的承诺,前述各种知情同意书。把自己目前患有的和既往患过的各种躯体与精神疾病史、过敏史、手术史、冶游史如实告知医生,如果有比较危险的家族史,也要如实告知。最好躲开夏季手术,以防术后感染。 最后,也是最重要的,心理要笃定,因为男变女也好、女变男也罢,都是没有回头路的损毁重建性手术。 (以上观点为个人多年工作的经验总结,不代表其它个人或机构。)
邸晓兰医生的科普号 2016年04月09日
2016年04月09日 11566
11566
 2
2
 4
4
-
性发育异常疾病(两性畸形)
疾病简介 两性畸形的病因、临床表现和治疗均十分复杂。简单说来,男性胎儿在发育过程中因睾酮合成不足或作用障碍,导致阴茎短小、尿道下裂、盲端阴道形成,或女性胎儿在发育过程中因暴露于过多雄激素,引起阴蒂阴茎
伍学焱医生的科普号 2013年01月18日
2013年01月18日 21686
21686
 2
2
 5
5
-
性分化异常(两性畸形)
性分化异常过去称着两性畸形,包括真两性畸形、男性假两性畸形、女性假两性畸形、Turner综合症、无睾综合症等。一)、什么是真两性畸形?真两性畸形比较罕见,一个个体内有两种不同的的性腺(卵巢和睾丸)。有
祖建成医生的科普号 2012年03月28日
2012年03月28日 17638
17638
 0
0
 4
4
-
苦恼的真两性畸形
一个月前,碰到一个矮小症女孩,12岁了,身高才130公分,第二性征也没发育。检查外生殖器完全是个女孩,可是B超检查发现子宫很小,几乎成条索状,而卵巢显示不清。骨龄落后。雌激素水平比较低,而促性腺激素水
施长春医生的科普号 2012年03月15日
2012年03月15日 11241
11241
 5
5
 1
1
-
2岁宝宝两性畸形可否手术
患者:病情描述(发病时间、主要症状、就诊医院等): 宝宝出生后(2010年2月11日)有男性的生殖器官,但是是畸形,被诊断为右侧隐睾,尿道下裂,49天在江西省儿童医院做了疝气手术后,左侧睾丸也逐渐变小
尚庆英医生的科普号 2012年02月27日
2012年02月27日 5734
5734
 0
0
 0
0
两性畸形相关科普号

孙华凤医生的科普号
孙华凤 副主任医师
杭州市第三人民医院
皮肤外科
404粉丝9.8万阅读

杨建林医生的科普号
杨建林 主任医师
北京同仁医院南区
泌尿外科
2967粉丝17万阅读

邸晓兰医生的科普号
邸晓兰 主任医师
北京回龙观医院
精神科
2826粉丝78.1万阅读
-
 推荐热度5.0陆良生 副主任医师复旦大学附属儿科医院 泌尿外科
推荐热度5.0陆良生 副主任医师复旦大学附属儿科医院 泌尿外科小儿肾积水 18票
先天性泌尿系畸形 10票
尿道下裂 7票
擅长:1.肾积水、膀胱输尿管返流、重复肾等泌尿系畸形微创手术,尤其对经脐单部位腹腔镜手术治疗肾盂输尿管连接部梗阻临床经验丰富; 2.尿道下裂、性发育异常(DSD)、女性阴蒂肥大、生殖道畸形等各类外阴畸形成形手术; 3.对小儿泌尿系肿瘤的诊治及手术处理经验丰富。 -
 推荐热度4.6毛宇 副主任医师四川省人民医院 小儿外科
推荐热度4.6毛宇 副主任医师四川省人民医院 小儿外科尿道下裂 2票
两性畸形 1票
擅长:小儿泌尿生殖系统疾病的治疗,包括外阴畸形、肾输尿管先天性畸形、性别发育障碍,小儿遗尿等,尤其擅长性别发育障碍的诊治和尿道下裂矫治。 -
 推荐热度4.4茹伟 副主任医师浙江大学医学院附属儿童医院 泌尿外科
推荐热度4.4茹伟 副主任医师浙江大学医学院附属儿童医院 泌尿外科尿道下裂 11票
小儿肾积水 6票
泌尿系疾病 2票
擅长:对尿道下裂、性发育异常、肾积水、输尿管扩张、重复肾等疾病的诊治具有丰富的经验。擅长单期治疗重度尿道下裂、尿道下裂术后复杂并发症,以及微创治疗肾积水、输尿管扩张等上尿路疾病。




