科普·直播义诊专区 查看全部
- 精选 早产儿宝宝:如何喂养才能实现追赶生长 (追重)
早产儿实现理想的追赶生长,爸爸妈妈需要在宝宝出院后,给予适合早产宝宝的喂养策略。那么,我们该如何制定早宝宝的喂养方案呢?今天,我们以《早产、低出生体重儿出院后喂养建议》为依据,给出大家以下几点参考:营养风险的评估在每个早产宝宝出院前,医生会对宝宝进行营养风险的评估,作为出院后个体化营养指导的基础。根据营养评估的结果,医生会按照以下流程,为宝宝制定合适的喂养方案:可能对于爸爸妈妈来说,这个表格过于复杂了,但是我们阅读后发现,其实早产儿的喂养方法的选择,是有一定规律的:无论高危、中危、低危、都是首先建议母乳喂养,在母乳喂养的基础上,根据风险程度,以及追赶生长的程度,给予不同程度的强化喂养。总结下来就是:1、如果有母乳且充足,首选母乳喂养,追赶不佳时增加母乳强化剂;2、母乳不足时,用配方粉补充;完全没有母乳,用配方粉喂养;4、早产儿配方粉——早产儿过渡配方粉——普通婴儿配方粉:能量密度从高到底递减。追赶过快时降级选择,追赶不足时升级选择。5、边追赶边评估,达到适合指标需要停止追赶,恢复普通喂养;6、有特殊情况的,比如牛奶蛋白过敏、遗传代谢病,需要用特殊医学用途配方喂养;7、适时添加辅食。敲黑板:什么是强化营养:强化营养是指出院后采用母乳强化剂、早产儿配方粉或早产儿过渡配方粉喂养的方法,主要对象是中危、高危的早产儿。而足量强化和半量强化,指的能量密度。未经强化的母乳和普通配方奶的能量密度为:每100毫升奶液约67千卡半量强化的母乳+母乳强化剂和早产儿过渡配方粉的能量密度:每100毫升奶液约73千卡全量强化的母乳+母乳强化剂和早产儿院内配方粉的能量密度:每100毫升奶液约80千卡制定早产儿个体化喂养方案:在宝宝出院时,医生会根据宝宝的营养风险评估,目前发育状态,追赶生长目标等,综合给出适合宝宝个体化的喂养方案,妈妈一定要向医生询问清楚。个体化喂养方案制定中,我们还需要注意:1、喂养方案不是一成不变的,在实施过程中,要注重随访,根据检测生长速度和水平,奶量等因素调整,保证早产宝宝达到理想的生长状态;2、一般来说,中危,生长速度满意的早产儿需要强化喂养到校正月龄3个月左右;而高危、并发症较多和有共内外生长迟缓的早产儿则需要强化到校正月龄6个月左右,个别可以校正到1岁;3、强化喂养需要多长时间,不是绝对某一个月龄来衡量的,要根据体格生长各项指标在校正同月龄的百分位数决定是否继续或停止强化营养。最好达到P25-P50,小于胎龄儿﹥P10。达到追赶目标,可逐渐终止强化喂养。4、停止强化喂养的过程需要逐渐过渡,先降低能量密度(全量强化——半量强化),再转换为母乳或普通婴儿配方粉,同时检测孩子的生长情况等指标,如果过程中,各项指标出现了下降,可酌情恢复部分强化,直至生长速率恢复正常。5、喂养方案中,还包括营养素的补充,需要遵医嘱进行。母乳强化剂(HMF):在整个追赶喂养的过程中,我们多次提到母乳强化剂,现在我们就来了解一下母乳强化剂的使用。母乳的能量密度为每100毫升奶液约67千卡,单纯母乳喂养,早产儿难以达到理想的生长状态,尤其是极(超)低出生体重儿。而按照标准配置的全量强化母乳,能量密度可达到80-85Kcal/100ml,同时,蛋白质含量增加约20%,矿物质和维生素含量也相应提高,可以满足早产宝宝的追赶性生长需求,同时也能实现母乳喂养。一般来说,胎龄小于34周,或出生体重小于1800g的早产宝宝,或出生体重大于1800G,但存在生长迟缓,摄入量不足,有追赶生长需求的宝宝,需要在母乳喂养的同时,增加母乳强化剂。举个栗子:当宝宝肠道能够达到50-80ml/kg/d的母乳喂养量,并且日龄超过10天的宝宝,可以开始使用母乳强化剂。根据宝宝喂养耐受的情况,强化的程度,需要从低剂量到高剂量逐渐过渡。如某品牌母乳强化剂每100毫升奶液加4包为全量强化,添加2包为半量强化,那么,一个宝宝开始添加强化剂时,先从每100毫升加1包的量开始,同时观察宝宝耐受的情况,如果没有腹胀,呕吐,便秘,腹泻等症状,可以每一天到数天,增加一包,直到增加到全量强化。如果是在院内已经使用母乳强化剂的宝宝,出院时需要向医生咨询目前宝宝能够接受的强化程度。注意事项:1、母乳强化剂需要添加在吸出的母乳中,不能添加在水或配方奶中;2、不可贪快,直接添加为足量强化,会增加宝宝消化不耐受的风险;3、需要现配现吃,不可放置太久,以免因渗透压改变或污染,引起宝宝肠道不适。早产宝宝辅食添加;早产儿开始辅食添加的时间,需要根据宝宝消化道成熟的情况具体评估,一般为纠正月龄4-6个月。胎龄小的早产儿发育成熟度差,引入的时间可以相对晚一些。添加过早,会减少奶摄入量,或导致消化不良,影响追赶生长;添加过晚,会引起营养素摄入不足,并营养进食技能的发展。建议爸爸妈妈在规范的随访中,请医生予以评估,并给予指导。需要注意的是,在早产宝宝辅食添加的阶段,我们要坚持给宝宝记录饮食日记,内容包括每日的食物种类、添加量、宝宝接受程度,有无异常症状等,用来观察宝宝对食物的耐受程度。同时,进食技能也是我们需要关注的,要根据早产宝宝发育程度,适时锻炼咀嚼功能和口腔运动能力。本文参考:《中华儿科杂志》编委会,中华医学会儿科学分会儿童保健学组,中华医学会儿科学分会新生儿学组。早产、低出生体重儿出院后喂养建议【J】中华儿科杂志,2016,54(01):06-11.声明:转载此文是出于传递更多信息之目的。若有来源标注错误或侵犯了您的合法权益,请作者持权属证明与本网联系,我们将及时更正、删除,谢谢。来源:小豆苗
 胡勇 主任医师 上海市东方医院 新生儿科1489人已读
胡勇 主任医师 上海市东方医院 新生儿科1489人已读 - 精选 宝宝腹泻怎么办?
腹泻病,一由多病原、多因素引起的以大便次数增加和大便性状改变为特点的消化道综合征。01正常的大便应该是什么样子的呢?1.胎便:新生儿最初3日内形状黏稠,呈橄榄绿色,无臭味。2-3日内转变为普通胎儿粪便。2.人乳喂养儿粪便:为黄色或金黄色,多为均匀膏状或带少许黄色粪便颗粒,或较稀薄,绿色、不臭。平均每日排便2-4次,一般在添加辅食后次数减少。3.人工喂养儿粪便:为淡黄色或灰黄色,较干稠。因牛乳及其配方奶粉含酪蛋白较多,粪便有明显的蛋白质分解产物的臭味,有时可混有白色酪蛋白凝块。大便每日1-2次,易发生便秘。4.混合喂养儿粪便:与喂牛乳者相似,但较软、黄,添加淀粉类食物可使大便增多,稠度稍减,稍呈暗褐色,臭味加重。便次每日1-3次不等。添加各类蔬菜、水果辅食时大便外观与成人粪便相似,初加菜泥时,常有小量绿色便排出。02引起婴幼儿腹泻病的主要原因?引起婴幼儿腹泻病的主要原因主要有感染性因素及非感染性因素[1]。1.感染因素:包括肠道内感染和肠道外感染。肠道内病毒或细菌感染,若大便呈黄稀水样或蛋花汤样,量多,无脓血,应考虑轮状病毒感染;若大便还有粘液脓血,应考虑细菌性肠炎。消化道外的器官组织受到感染,也可以引起腹泻,常见于中耳炎、肺炎、泌尿道感染、皮肤感染或急性传染病等,但较少见。2.非感染因素:2.1饮食因素:①喂养不当可引起腹泻,多为人工喂养儿,原因多为喂养不定时,饮食量不当,突然改变食物品种,过早喂给大量淀粉类或脂肪类食品;母乳喂养过早添加辅食;喂养果汁,尤其是含高果糖和山梨醇的果汁。以上均可导致腹泻。②过敏性腹泻:如对奶粉蛋白质过敏,多出现于2至3个月的婴儿,有遗传性过敏体质的新生儿,更容易产生对奶粉蛋白质的过敏症状。大便可混有黏液血丝,伴有皮肤湿疹,荨麻疹,气喘等症状。2.2气候因素:气候忽然变化、腹部受凉,使肠蠕动增加;天气过热,消化液分泌减少或由于口渴饮奶过多等都可能诱发消化功能紊乱导致腹泻。03宝宝腹泻的时候宝爸宝妈能做什么呢?《儿童腹泻病诊断治疗原则的专家共识》答案[2]:当新生儿发生轻度腹泻时不应禁食,可以继续喂养:母乳喂养者继续母乳喂养,人工喂养者应调整饮食,保证足够的热量。严重腹泻伴有呕吐者,不能继续喂奶,否则会加重或延长腹泻时间,应待腹泻稍微缓解以后再继续喂食。当婴儿腹泻严重,早期发现脱水,伴有呕吐、发热、口渴、尿少或无尿,眼窝下陷,前囟凹陷,哭时无泪等症状时,应及时将宝宝送到医院去治疗。合理应用抗生素。细菌性腹泻要在医生指导下应用抗生素;喂养不当、病毒感染所致的腹泻病不应使用抗生素。过敏性腹泻者应回避过敏食物,也可以采用游离氨基酸或深度水解蛋白配方饮食。做好家庭护理。家长应仔细观察大便的性状,颜色和大便量的多少。注意排便后用温水清洗臀部,防止红臀发生。图文|侵删本文作者王恒闵医师医学硕士擅长新生儿黄疸新生儿肺炎新生儿败血症早产儿的整体治疗疗儿童生长发育评估等文章审校胡勇教授参考资料[1].王卫平,孙锟,常立文主编.儿科学.第9版.北京:人民卫生出版社,209[2].中华医学会儿科学分会消化学组,中华医学会儿科学分会感染学组,《中华儿科杂志》编辑委员会.儿童腹泻病诊断治疗原则的专家共识[J].中华儿科杂志,2009,47(8)
 胡勇 主任医师 上海市东方医院 新生儿科2071人已读
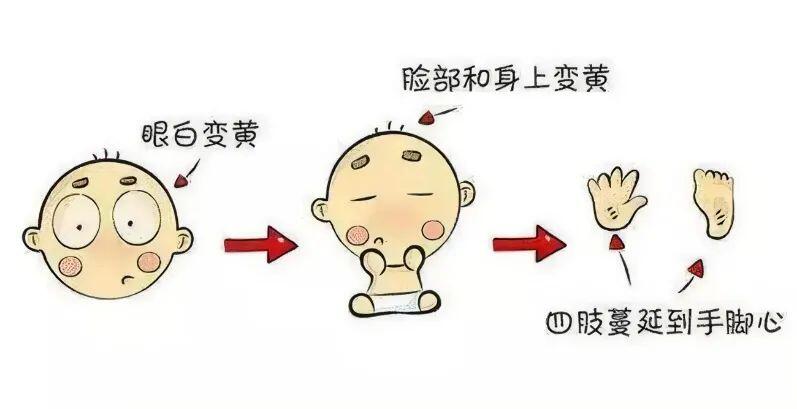
胡勇 主任医师 上海市东方医院 新生儿科2071人已读 - 精选 一文全解“小黄人”~ - 新生儿黄疸
黄疸是新生儿最常见的临床问题,尽管绝大多数新生儿黄疸的预后良好,但因未结合胆红素对中枢神经系统有潜在毒性,处理不当可造成永久的后遗症,因此应引起重视[1]。所有新生儿黄疸均需早期监测,评估高危因素。产科母婴同室在院新生儿,在出生后3天内,每12~24h监测1次皮肤黄染情况,可通过检测静脉血清胆红素、末梢微量血胆红素及经皮胆红素进行监测。血清总胆红素值是诊断新生儿高胆红素血症的金标准[2]。新生儿生理性黄疸新生儿红细胞容量较多,寿命仅为成人的2/3,1g血红素分解可产生35mg胆红素,因此新生儿每天产生的胆红素量(8-10mg/kg)为成人的2倍。还有25%的胆红素来自于非血红蛋白的血红素(如肌红蛋白、肝内游离血红素)和尚未成熟就在造血器官中破坏的红细胞,新生儿这两部分的来源也较多。新生儿胆红素代谢特点为胆红素生成相对较多,肝酶活性相对低下和肝脏清除胆红素代谢能力差。因此,60%足月儿和80%早产儿在生后1周可出现肉眼可见的黄疸,称之为“生理性黄疸”。黄疸多在出生后第2~3天出现,第4~6天达高峰,足月儿在生后2周消退,早产儿在3~4周消退[1]。其血清总胆红素值尚未达到相应小时龄的光疗干预标准,或尚未超出小时胆红素列线图的第95百分位[3]。母乳喂养性黄疸单纯母乳喂养的新生儿最初3~5天由于摄入母乳量不足,胎粪排出延迟,使得肠肝循环增加;另外母乳尤其是初乳中的葡萄糖醛酸苷酶含量较高,使结合胆红素重新转变为未结合胆红素,使胆红素的肠肝循环增加,导致其胆红素水平高于人工喂养的新生儿[2,4]。母乳喂养性黄疸的处理主要包括帮助母亲建立成功的母乳喂养,确保新生儿摄入足量母乳,必要时补充配方乳。已经达到干预标准的新生儿需及时干预[4]。图1:新生儿黄疸小时胆红素列线图新生儿病理性黄疸①血清总胆红素水平超过新生儿小时胆红素列线图的95百分位(图1)[4];②生后24小时以内出现的黄疸;③每天血清总胆红素水平上升幅度>85.5umol/L(5mg/dL)或每小时上升幅度>8.5umol/L(0.5mg/dL);④结合胆红素>25.6~34umol/L(1.5~2mg/dL);⑤黄疸持续不消退等,也应考虑为病理性黄疸,需进一步查找病因(表1)[1,5]。表1:新生儿病理性黄疸的病因新生儿溶血病母婴血型不合溶血病又称新生儿溶血病,是指母婴血型不合引起的同族免疫性溶血,仅见于胎儿和新生儿期,是新生儿期黄疸和贫血的重要原因。胎儿红细胞所具有的血型抗原恰为母亲所缺少时,胎儿红细胞通过胎盘进入母体循环,可使母体产生对胎儿红细胞抗原相应的抗体,此抗体又经胎盘循环抵胎儿循环,作用于胎儿红细胞使其致敏并导致溶血。在我国以ABO血型系统母婴不合引起的溶血者最为常见,其次为Rh血型不合。ABO血型不合溶血病仅限于O型母亲和A或B型的胎儿,且常发生于第一胎[1]。新生儿黄疸的治疗和预防每个新生儿出生后都应进行高胆红素血症高危因素的评估,对于存在高危因素的新生儿,住院期间应注意检测胆红素水平及其动态变化趋势,根据上述建议进行干预,并适当延长住院时间[1]。光疗是最常见的有效和安全的方法,不同胎龄、不同日龄的新生儿都应该有不同的光疗指征,另外还需考虑是否存在胆红素脑病的高危因素。出生胎龄35周以上的晚期早产儿和足月儿可参照2004年美国儿科学会推荐的光疗参考标准(图2)[4]。图2:胎龄≥35周的光疗参考曲线新生儿黄疸出院后宣教内容出生后7天内尤其是3天内黄疸监测尤为重要,>7天的晚期新生儿及小婴儿黄疸监测也同样重要,观察黄疸的同时要监测体重,注意有无大便色浅及尿色加深,大便比色卡用于筛查胆道闭锁,No.1~No.3为高度怀疑,No.4为不确定,需到医院就诊(图3)[2]。图3:大便比色卡图文|侵删参考文献:[1]江载芳,申昆玲,沈颖.诸福堂实用儿科学(第八版).北京:人民卫生出版社,2014.[2]张巍,侯新琳.新生儿黄疸管理流程共识[J].中国优生与遗传杂志,2021,29(3):297-299.[3]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学(第5版).北京:人民卫生出版社,2018.[4]中华医学会儿科学分会新生儿学组,《中华儿科杂志》编辑委员会.新生儿高胆红素血症诊断和治疗专家共识[J].中华儿科杂志,2014(10).[5]彭程,侯新琳.《2018昆士兰产科与新生儿临床指南:新生儿黄疸》要点介绍[J].中华围产医学杂志,2020,23(4):285-288.作者介绍新生儿科陈锡花医生/医学硕士擅长新生儿黄疸、新生儿早发感染、新生儿低血糖等诊治审核|胡勇教授
 胡勇 主任医师 上海市东方医院 新生儿科2612人已读
胡勇 主任医师 上海市东方医院 新生儿科2612人已读
问诊记录 查看全部
- 早产宝宝大便带血丝 在重症监护室有过nec、禁食、灌肠后开奶成功没有复发、纯母乳... 宝宝大便带血丝怎么办呀,还继续深度水解奶和母乳混合喂养嘛,维生素k宝妈需要补充嘛,需要停掉宝宝的补剂...总交流次数16已给处置建议
- 鼻塞 鼻塞、流鼻涕有6天,主要是鼻塞,两侧都堵,影响睡眠。打喷嚏也... 如何缓解?总交流次数18已给处置建议
- 大腿内侧长小脓包 6天新生儿大腿内侧长出脓包(出生时有小片红疹,今天又长出两颗... 是何种皮肤病,该采取何种措施总交流次数11已给处置建议
- 1.疑似痤疮2.眼部有分泌物 疑似痤疮于25号早上发现停止乳霜今日严重 1.目前已经停止使用面霜,温水沾棉柔巾擦脸,想问下医生这是痤疮吗?应该如何治疗。2.眼部分泌物的原因总交流次数14已给处置建议
- 斜颈,房缺,发育落后于一般儿童,持续哭闹 足月小样,斜颈,房缺,发育包括语言、运动 、认知等等迟缓 如何获得合适的治疗,是否有脑损伤严重的可能性总交流次数14已给处置建议
总访问量 529,621次
在线服务患者 6,077位
科普文章 63篇
年度好大夫 1位
领导风采





