精选内容
-
胰腺囊性肿瘤常见问题解答
有些人会在体检时发现“胰腺囊性肿瘤”,看到“胰腺”“肿瘤”这两个关键词就慌了神:这是不是就是癌中之王——胰腺癌?!殊不知,并不是所有的胰腺肿瘤都是恶性肿瘤,也并不是所有的胰腺肿瘤都是胰腺癌。胰腺囊性肿瘤是一种怎样的肿瘤?胰腺囊性肿瘤是一种以囊性病变为特征的胰腺肿瘤,主要分为浆液性囊腺瘤、黏液性囊腺瘤、胰管内乳头状黏液性瘤、实性假乳头状瘤。简单来说,就是胰腺上长了像囊袋一样的肿瘤,内容物可以是浆液、黏液等。胰腺囊性肿瘤是胰腺癌吗?胰腺囊性肿瘤不一定是胰腺癌。胰腺癌是起源于胰腺导管上皮及胰腺细胞的恶性肿瘤,而胰腺囊性肿瘤大多是良性的。不过,胰腺囊性肿瘤存在癌变的风险,尤其是黏液性肿瘤的癌变风险会更高。癌变的胰腺囊性肿瘤被称为“胰腺囊腺癌”,胰腺囊腺癌是属于胰腺癌的一种。有什么症状能够提示胰腺囊性肿瘤的发生吗?很遗憾的是,大多数胰腺囊性肿瘤缺乏明显的临床症状,很多患者都是通过B超、CT、核磁等体检项目发现的。随着肿瘤的增大,部分患者可以出现腹痛,在餐后加重,或伴有腹胀、上腹不适、恶心、呕吐、腹泻等症状,有些患者可以摸到上腹部包块,有压痛。但这些症状缺乏特异性,往往容易被患者忽视。发现胰腺囊性肿瘤要怎样处理?胰腺囊性肿瘤的唯一治疗方法就是手术切除。大多数胰腺囊性肿瘤都是良性的,且没有任何症状,因此不需要特殊处理,密切观察即可。但如果检查发现肿瘤直径大于3cm,或有明显症状,或恶性程度较高,或恶变潜能较高,或患者年龄较轻,则肿瘤后期发生恶变的风险比较高,还是要积极手术治疗。胰腺囊性肿瘤可以采用微创手术切除吗?胰腺囊性肿瘤的手术方式有开放性手术和微创手术,微创手术方法还包括腹腔镜手术、机器人手术等。由于胰腺囊性肿瘤大多是良性的,一般只需要进行肿瘤局部切除,所以微创手术就可以实现,还可以保留更多胰腺和周围器官的功能。因此,大多数胰腺囊性肿瘤手术都会通过微创手术来完成。胰腺囊性肿瘤手术后可能会发生哪些并发症?胰腺囊性肿瘤手术后最常见的也是最凶险的并发症就是胰瘘,尤其是长在胰头部位的肿瘤术后更容易发生,发生后一定要及时处理。除此之外,胰腺囊性肿瘤手术后也可能发生出血、感染等手术常见并发症。不过,目前胰腺囊性肿瘤的微创手术已经比较成熟,术后的并发症发生率已经显著降低,危害性也显著减小。只要在正规医院,由有资质的医生进行手术,就不必过于担心。胰腺囊性肿瘤手术后需要注意什么?1.饮食应清淡、易消化,多吃新鲜的蔬菜水果,避免油腻、辛辣刺激食物,不要暴饮暴食。2.戒烟戒酒。3.遵医嘱定期复查。
田孝东医生的科普号 2023年07月09日
2023年07月09日 217
217
 0
0
 0
0
-
大夫您好 我母亲做加强核磁胰腺尾部囊腺瘤3.4✖️2.9严重吗

 IBD科普健康号
IBD科普健康号 2023年04月25日
2023年04月25日 20
20
 0
0
 0
0
-
请问胰腺体部囊性灶多久跟踪一次?B超跟踪还是其他化验检查跟踪?

 王云峰医生的科普号
王云峰医生的科普号 2023年03月25日
2023年03月25日 99
99
 0
0
 0
0
-
胰腺囊肿知多少?

 刘国忠医生的科普号
刘国忠医生的科普号 2023年02月19日
2023年02月19日 85
85
 0
0
 0
0
-
腹部核磁共振发现4mm囊肿,在胰头,胰腺管小分支有IP MN,脂肪肝,怎么处理?

 陈波医生的科普号
陈波医生的科普号 2023年02月11日
2023年02月11日 81
81
 0
0
 0
0
-
胰腺囊性肿瘤
分浆液性与粘液性囊腺瘤胰腺粘液性囊腺瘤是胰腺囊性肿瘤的一大类,是处在良恶性之间的低度恶性肿瘤,50%发生在胰头,另外50%发生在胰体尾。一般单发、比较大的囊性瘤是典型表现,如果是多发、蜂窝状,往往是浆液性囊腺瘤。浆液性囊腺瘤不需要手术,除非非常大。粘液性囊腺瘤因为有恶变的可能性,所以要积极手术治疗。手术方式根据位置不同,可能胰头做十二指肠切除术,胰体尾做胰体尾脾切除术,或保留脾脏的胰体尾切除术1、胰腺肿瘤因为比较深,往往引起不典型表现,如上腹饱胀不适、消化不良或轻微疼痛症状,就是胰腺粘液性囊腺瘤,又简称MCN临床表现;2、CT、核磁共振表现为圆形占位。CEACa199,Ca724胰腺囊腺瘤是一种少见胰腺外分泌肿瘤
赵劲松医生的科普号 2022年12月29日
2022年12月29日 2
2
 0
0
 0
0
-
胰腺假性囊肿怎么治疗
胰腺假性囊肿怎么治疗首先和大家分享一个近期的病例。年轻男性,反复发作胰腺炎,半年前发作重症急性胰腺炎,住过ICU,做过持续血液替代治疗CRRT,即病人常说的持续透析,胰腺周围大量包裹坏死和液体积聚,且呈逐渐增大趋势。发病约半年,因为上腹胀,进食一点点就胃胀,饱食感明显,来我门诊。几个月来复查的CT见胰腺体尾部、胃、膈肌和脾脏之间最大径约16cm的囊性占位性病变,膈肌受压抬高,胃被压扁,胃周的静脉迂曲扩张,呈区域性门静脉高压的改变,典型的医源性门静脉高压。我给出了重症急性胰腺炎后胰腺假性囊肿的诊断,并给他指出了三个方案:1. 手术,做个假性囊肿的内引流,可以将假性囊肿和小肠吻合到一起,或者将假性囊肿和胃吻合到一起。2. 内镜治疗,在假性囊肿和胃之间做个引流,即内镜下的假性囊肿向胃内引流3. 经皮穿刺,直接穿个管到假性囊肿腔内,做个外引流,将囊内的液体排到体外。向他详细交代了各个方案的优缺点后,他果断地选择了我给出的手术方案:假性囊肿和小肠做个吻合,将假性囊肿腔内的液体和坏死组织直接引流到小肠内。下面是手术前和手术后两周回医院复查的CT图像,可以看到假性囊肿的长径已经从16cm缩小为4cm,手术效果非常明显。现在和大家说一说,为什么手术治疗对他是最优方案:胰腺炎急性发病,胰周出现液体及坏死物积聚,尤其是形成的包裹积液,通常在发病后6周,40%的病人会自行吸收,如果发病后12周,这些包裹的积液或者坏死组织还没有吸收,大概率是不能自行吸收了,需要进行有创治疗。首先,说说经皮假性囊肿穿刺外引流:对于仅仅是包裹的积液或者坏死组织,没有胰腺严重破损或者与胰腺导管相通的情况下,假性囊肿不再增大,可以进行穿刺引流,多可以彻底排净。这个办法也适用于有感染的情况下的应急治疗。显然这种方法并不适合这个病人,因为他的假性囊肿在持续增大,一旦穿刺引流,这个穿刺管就再也拔不掉了,或者说,拔掉后,很快会再次形成一个新的假性囊肿。即所谓的不能“除根”。其次,内镜治疗,确实微创,比手术创伤要小。但是,每次需要下多个支架,每3个月需要更换一次支架。其间支架可能出现阻塞、脱落,甚至落入假性囊肿腔内。另外,即使经过1年的反复支架治疗,仍有超过40%的病人以失败告终,最后不得不选择手术。意味着更多的住院次数,更更更高的花费高,最终可能又回到了原点。第三,手术治疗,将假性囊肿与消化道做个吻合,足够宽大的吻合口,同时清理囊腔内的液体和坏死物,更好的清理,更好的引流效果,且基本上是一次住院一次手术就从根本上解决了问题。最后再说一说,为什么一定要做这个手术1. 营养角度,由于持续增大的假性囊肿的压迫,导致饱胀感,进食少,营养状态持续下滑,出现营养不良及相关并发症。2. 保留残余的胰腺功能,避免假性囊肿持续增大,压迫好的胰腺实质,造成胰腺的功能进一步萎缩。3. 病程如果持续太长,假性囊肿的外壳就会越来越硬,形成一个“大椰子壳”,最终即使手术,这个“大椰子壳”也不会再缩小。
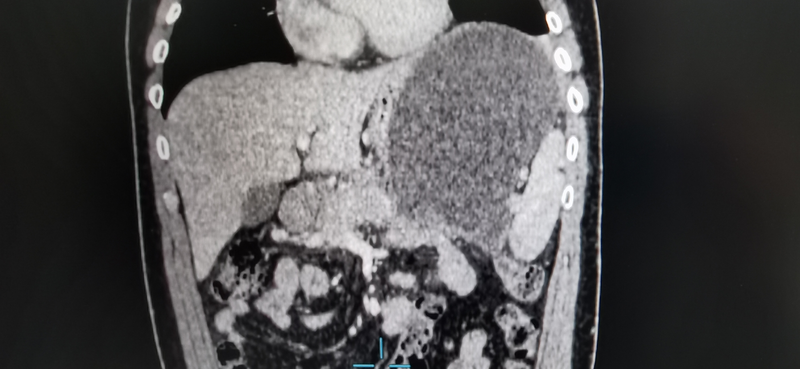 杨星医生的科普号
杨星医生的科普号 2022年11月16日
2022年11月16日 464
464
 0
0
 2
2
-
胰腺囊性肿瘤的认识和处理
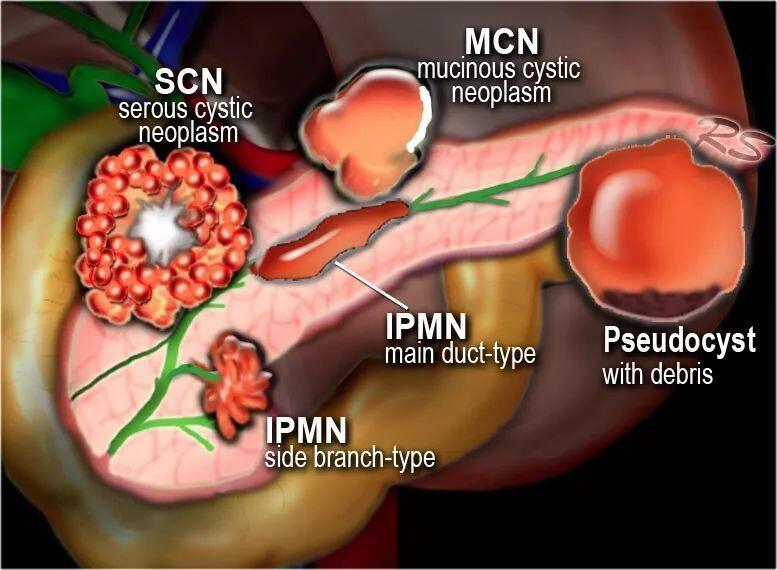
胰腺囊性肿瘤(pancreaticcysticneoplasms,PCN)是指源于胰腺导管上皮和(或)间质组织的囊性肿瘤性病变。而胰腺假性囊肿指慢性或急性胰腺炎,导致胰管的阻塞或者局部坏死,组织液化坏死之后积存大量液体,形成局部囊性病变。其本质是炎症引起,并非肿瘤性病变。PCN相对少见,包括良性、低度恶性及恶性,常见类型4种:导管内乳头状黏液性肿瘤(IPMN):约51%~57%浆液性囊性肿瘤(SCN):13%~31%黏液性囊性肿瘤(MCN):8%~18%实性假乳头状瘤(SPN):4%~5%不同类型的PCN均有恶性潜能,但癌变率差异较大。(1)导管内乳头状黏液性肿瘤(IPMN):最常见为胰腺导管上皮来源的产黏液囊性肿瘤。囊性病灶源于胰管,病灶沿胰管分布并与正常胰管相通是IPMN最重要的影像学特点。分为主胰管型、混合型、分支胰管型。(点击查看我的科普文章:浅谈胰腺导管内乳头状黏液性肿瘤)(2)浆液性囊性肿瘤(SCN):多见于老年女性,恶变率低于1%起源于胰腺中心腺泡细胞的非黏液性囊性肿瘤,多位于胰体尾部。不规则的多房蜂窝样结构,中央可伴有钙化,囊壁上无结节,囊肿不与胰腺导管交通可分为4种类型:小囊型、寡囊型、混合型和实性型。1.小囊型最为常见,通常由多个(≥6个)囊壁菲薄的小囊(<2cm)组成。内含浆液,囊泡叠加排列,形似蜂巢样结构,内部有呈辐射状的分隔。30%的患者可见中央钙化,又名“日出征”,为特征性表现。2.寡囊型SCN约占全部SCN的10%,通常由少数(<6个)较大囊肿(直径≥2cm)组成,亦可为单个囊肿位于胰头者多见,可压迫胆管,与MCN难以鉴别。3.混合型及实性型罕见,有误诊为胰腺癌的报道。研究显示其术前确诊率仅为13.7%(83/606),55.8%(338/606)的患者术前影像学仅作出胰腺囊腺瘤或囊性占位的模糊诊断。(3)粘液性囊性肿瘤(MCN):多见于中年女性,癌变率10%~17%为一类非导管细胞来源的粘液性囊性肿瘤,病灶多位于胰体尾部。典型的MCN为大囊结构,囊壁较厚,内有实性乳头状结节,内含粘液,囊液中癌胚抗原及CA19-9均明显升高。影像学表现为单囊或多囊,不同于SCN囊泡呈叠加排列,而为囊中含囊,中央无钙化,但肿瘤边缘多有强化或钙化。我国的多中心研究结果表明,仅有15.6%的MCN患者获得准确的术前诊断,而62.5%的患者仅作出囊腺瘤或囊性肿瘤等模糊诊断。(4)实性假乳头状瘤(SPN):多见于年轻女性,低度恶性肿瘤。为血供丰富的实性肿瘤,肿瘤内部出血导致其内部的实性成分形成假乳头样改变,似囊状结构。典型表现为中央囊性部分被厚而不规则的囊壁包裹。一经诊断,均应积极手术治疗。全国多中心回顾性研究数据显示:SPN术前正确诊断率为48.8%(314/644),15.5%(100/644)的病例仅作出“囊实性占位”的模糊诊断,误诊率为24.8%。二、手术治疗策略(1)IPMN的手术治疗策略:简单来说主胰管型及混合型IPMN,直径≥2cm的年轻分支胰管型建议积极手术切除,手术方式主要取决于分型及病灶位置。主胰管型及混合型IPMN根据病灶部分可行胰十二指肠切除术、胰体尾切除术甚至全胰腺切除术。(点击查看我的科普文章:浅谈胰腺导管内乳头状黏液性肿瘤)(2)SCN的手术治疗策略:由于SCN恶变率不足1%,对术前明确诊断者均可随访观察。我国《胰腺囊性疾病诊治指南(2015)》建议将肿瘤直径>6cm作为SCN的手术指征。(3)MCN的手术治策略:为癌前病变,可发展为黏液性囊腺癌,诊断明确的MCN均建议手术治疗。2018年欧洲循证医学指南推荐对肿瘤直径<4cm、无壁结节等危险因素的MCN,可密切随访观察。除了直径>4cm、有壁结节等特征外,肿瘤周围“蛋壳样”钙化、随访期间肿瘤直径进行性增大、合并CA19-9升高等,也是提示可能发生恶变的危险因素,此时应及时进行手术治疗。(4)SPN的手术治疗策略:由于SPN为低度恶性肿瘤,且包膜完整,绝大多数患者手术切除后可获治愈,5年生存率达94%~97%。对所有术前考虑为SPN的患者,根治性手术切除是最佳的治疗手段(5)术前无法明确类型的PCN手术治疗策略:术前作出精确到PCN亚型的正确诊断率仅为33%,约41.1%的患者术前仅作出囊腺瘤、囊/实性占位、胰腺囊肿等模糊诊断。4种亚型中,SPN和主胰管型/混合型IPMN术前最容易通过影像学检查得以确诊,而SCN、MCN和分支胰管型IPMN的术前影像学确诊最为困难。研究显示短期内生长速度较快(≥2mm/年)的PCN性质可能发生变化,应行手术治疗。囊肿壁强化结节常提示肿瘤具有恶性倾向,尤其直径超过3cm的PCN合并强化壁结节表现时,应及时手术治疗。总之,尽管目前PCN的临床检出率不断增加,但术前准确诊断率仍有待提高,治疗策略也存在较多争议。参考《中华肝脏外科手术学电子杂志》,2022,11(5):438-442
 陈勇医生的科普号
陈勇医生的科普号 2022年11月07日
2022年11月07日 1989
1989
 0
0
 6
6
-
胰腺占位诊断真困难(二)
胰腺假性囊肿通常是在急性重症(坏死性)胰腺炎发作后的4周左右形成,当胰腺炎发作损伤胰腺时,胰液渗漏积聚,被周围组织器官包裹后形成囊肿,与真囊肿不同的是假囊内壁无上皮细胞覆盖,故称为假性囊肿。这个患者从饮酒后发病至今也不过10几天的时间,怎么会如此快速的形成假性囊肿呢?事出反常必有妖!遵循梁主任的教导,继续追问患者,原来早在两年前,患者就曾因为急性胰腺炎就诊于我院的肝胆胰腺外科住院治疗,当时CT显示急性胰腺炎并周围渗出性改变,在经过抑酸、抑制生长激素分泌及营养支持等治疗后,好转出院。问题又来了!现在的胰腺占位究竟是2年胰腺炎发作遗留下来的假囊肿?还是真囊肿?会不会是胰腺囊腺瘤?必须想办法鉴别清楚。为了进一步查明原因,在完善了血常规血小板、传染性病毒检测、凝血功能和心电图等相关检查后,遵循先无创再有创的原则,我们先给患者复查了腹部CT增强检查,结果回示:1.胰头部异常密度影,考虑假性囊肿可能;胰腺体尾部萎缩,胰管扩张,胰周少量积液,胰腺炎?现在看来,胰腺假性囊肿的可能性更大了,可是,包括浆液性囊腺瘤、黏液性囊腺瘤、导管内乳头状粘液瘤、实性假乳头状瘤在内的胰腺囊性肿瘤在生长过程中同样也可以表现出腹痛甚至出现胰腺炎症状,CT上同样也可以显示出胰头部或者胰腺体尾部占位的情况,不同的是其中除导管内乳头状瘤好发于胰头部外,其余囊性肿瘤大部分好发于胰腺体尾部,而胰腺肿瘤中的胰腺癌也可在CT上表现为胰头部肿块,但其边界不清,形态不整,内部可出现坏死,CT增强时癌肿可表现为相对低强化,在肿瘤周围正常胰腺组织的衬托下呈低密度肿块区,当肿瘤出现供血不足坏死时,可向胰腺周围渗出,当肿块进行性增大时,可出现胰管及胆管的扩张等表现,所以单纯靠CT是不能对患者的病情做明确诊断。为了进一步明确病因,我们决定给患者做超声胃镜检查,并且做好超声胃镜引导穿刺做病理检查的准备。那天的超声胃镜发现:胰腺头部见截面大小约6X3厘米的不均匀回声,内有不规则无回声及中低回声,血管于其中走形走形正常,胰腺体尾部萎缩,胰管未见明显扩张,胆总管中上段内径约10毫米,下段受混杂回声包裹变窄。超声胃镜诊断:胰头部混杂回声,考虑胰腺炎性改变;胆总管略宽,胰腺体尾部萎缩。因为超声胃镜影像表现典型,可以做出胰腺假性囊肿的临床诊断,经过和家属协商,没有追加超声引导下穿刺病理学检查。至于胰头部的那个占位,大小6X3厘米,刚好达到临床所要求介入处理的临界值,一般情况下,小于6厘米、无症状的假性囊肿可以动态观察,暂时不予以处理,且患者现病情处于逐渐好转状态,经与患者家属沟通商议后,暂不予以穿刺引流。经过我们的精心治疗,患者病情明显好转,出院之际,我们反复叮嘱患者严格戒酒及清淡饮食,还需要定期复查腹部CT,观察假囊肿的变化情况。这次这个患者的诊断难不难?
 楚瑞阁医生的科普号
楚瑞阁医生的科普号 2022年09月04日
2022年09月04日 833
833
 0
0
 0
0
-
胰腺导管内乳头状黏液肿瘤(IPMN)是癌吗?如何治疗?
之前我们谈到过一种年轻女性易发的胰腺肿瘤SPT,除此之外,还有一种更为多见的、男性发病率略高于女性的胰腺囊性肿瘤——胰腺导管内乳头状黏液肿瘤(intraductalpapillarymucinousneoplasm,简称IPMN)。IPMN并不罕见,门诊过程中我们经常会遇到一些病人拿着写有“考虑IPMN”的检查报告过来咨询,看医生前也往往充满焦虑,生怕自己得了癌症,不知如何是好。那么,我们该如何正确认识IPMN呢?IPMN又该如何治疗呢?1. IPMN是胰腺癌的一种癌前病变,可逐步进展为恶性肿瘤“胰腺导管内乳头状黏液肿瘤”,顾名思义,是一种起源于胰腺导管上皮细胞、呈乳头状生长、可分泌大量黏液的胰腺肿瘤。IPMN并不是胰腺癌,但是是胰腺癌的一种癌前病变,而且不可自愈,有逐步进展成为恶性肿瘤的可能,有些检查报告上写着IPMN的患者甚至已经出现了恶变。大多情况下,IPMN并没有特异的临床表现,很多病人是通过体检才发现胰腺部位有囊性占位,仅有少数病人可能由于黏液阻塞胰管、胰液分泌受阻而出现腹部不适、消化不良、黄疸或者反复发作胰腺炎的症状。根据肿瘤发生部位不同,IPMN可分为三型:(1)分支胰管型(BD-IPMN):肿瘤主要存在于分支胰管、分支胰管扩张;(2)主胰管型(MD-IPMN):肿瘤主要存在于主胰管、主胰管扩张;(3)混合型(MT-IPMN):BD-IPMN合并MD-IPMN。其中,主胰管型和混合型恶变风险相对较高,分支胰管型风险则较低。为更好的明确IPMN的部位和性质,医生一般会推荐患者进行更具有针对性的检查,例如胰腺增强CT、MRI、超声内镜等。其中,胰腺增强CT检查有助于确认胰腺肿瘤的性质和位置;MRI因辐射更小、能更清晰地显示肿瘤与胰管的关系,故更推荐用于IPMN的诊断和分型;超声内镜可通过胃镜前端的高频探头获取胰腺肿瘤高清图像,有助于判断囊肿性质以及有无壁结节等危险因素,对于判断手术指征具有重要的参考价值。2. IPMN恶变的危险因素包括哪些?如何判断是否需要进行手术治疗?评估IPMN的恶性进展风险以及是否需要进行手术可以从以下几个方面综合来看:(1)IPMN类型:BD-IPMN和MT-IPMN都具有较高的恶变几率,因此一般推荐能够耐受手术的病人尽快进行手术;(2)肿瘤大小:一般认为较大的肿瘤(超过3cm)可能导致恶变风险升高,但小病灶也不能完全排除恶性可能;(3)胰管扩张程度:恶性IPMN主胰管扩张可超过10mm,扩张程度在5~9.9mm之间也应引起高度重视;(4)有无壁结节或实性肿块:IPMN囊内存在强化壁结节或实质性肿块与恶性风险升高有关,尤其大于5mm的强化壁结节通常提示恶性可能;(5)肿瘤生长速度:肿瘤生长速度过快(每年增大超过5mm)提示恶变可能;(6)临床表现:梗阻性黄疸、不明原因急性胰腺炎、新发糖尿病等临床表现可能与疾病进展高度相关;(7)肿瘤标志物水平:IPMN恶性进展可能伴随着血清CA19-9水平升高,但也有一部分病人自始至终都没有肿瘤标志物的升高;(8)家族史:具有胰腺癌家族史、检测出胰腺癌易感基因突变的病人尤应引起注意。3. 手术切除是治疗IPMN的首选方法医学界对于IPMN危险因素的认识其实一直处于发展和完善之中,考虑到疾病的复杂性,以及每个病人的年龄、心理状态的不同,是否需要手术治疗应经过专科医生的个体化综合评估。根据IPMN的部位、大小,手术方式可包括肿瘤剜除、胰腺中段切除、胰十二指肠切除、胰体尾切除术或联合脾脏切除术等。腹腔镜技术在IPMN的治疗中也有广泛的应用,其创口小、恢复快、术后并发症少、有助于病灶的精准切除和保留脏器功能等优势,可以更好地帮助患者获益。4. IPMN的随访策略因IPMN无法自愈,目前暂无手术指征的病人应每半年到一年来医院复查,终身随访。核磁共振MRI是IPMN首选的复查手段,且辐射较小,适合长期随访。特定情况下需进行超声内镜检查,帮助进一步判断疾病危险因素及其变化。肿瘤标志物检测对疾病的变化也有侧面提示作用,可作为辅助检查项目。一旦疾病发生变化,出现新的危险因素,应积极考虑手术。手术后的病人也应常规进行术后复查和随访。 IPMN离我们并不遥远,规范的检查和治疗有助于最大程度地降低IPMN对于生命健康的影响,应引起足够的重视。 参考资料:Europeanevidence-basedguidelinesonpancreaticcysticneoplasms(2018).WorldGastroenterologyOrganisationGlobalGuidelines: Pancreaticcysticlesions(2019).RevisionsofinternationalconsensusFukuokaguidelinesforthemanagementofIPMNofthepancreas. Americangastroenterologicalassociationinstituteguidelineonthediagnosisandmanagementofasymptomaticneoplasticpancreaticcysts.
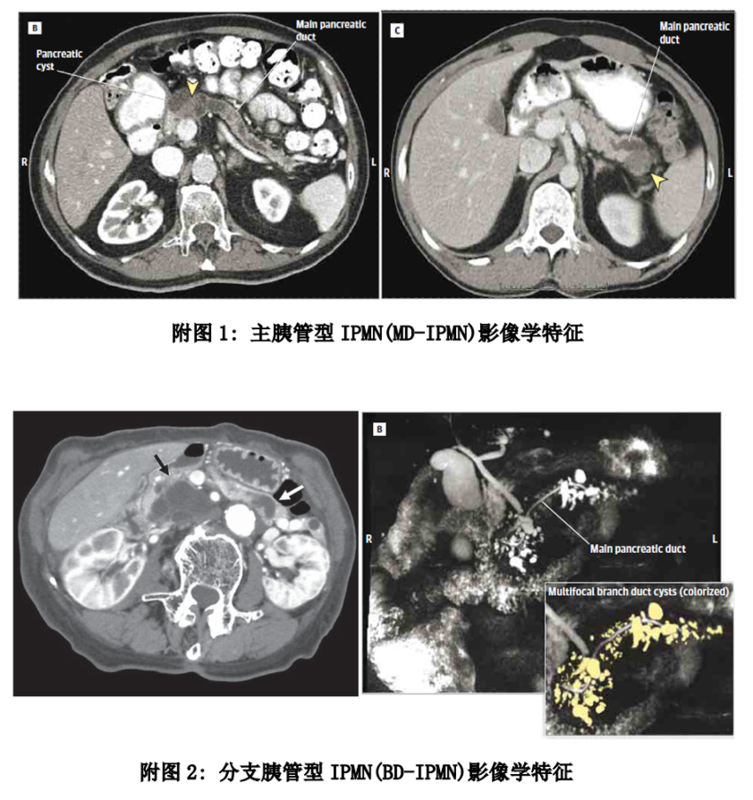 刘辰医生的科普号
刘辰医生的科普号 2022年08月15日
2022年08月15日 7623
7623
 0
0
 12
12
胰腺囊肿相关科普号
刘医生辨肺结节良恶性
刘伟 副主任医师
海安市人民医院
胸外科
978粉丝211.1万阅读

王从俊医生的科普号
王从俊 主任医师
上海交通大学医学院附属仁济医院(东院)
胆胰外科
779粉丝27万阅读

刘辰医生的科普号
刘辰 主任医师
复旦大学附属肿瘤医院
胰腺外科
1299粉丝17.3万阅读
-

 推荐热度5.0徐晓武 主任医师复旦大学附属肿瘤医院 胰腺外科
推荐热度5.0徐晓武 主任医师复旦大学附属肿瘤医院 胰腺外科胰腺癌 385票
胰腺囊肿 124票
神经内分泌肿瘤 97票
擅长:擅长各种胰腺良恶性肿瘤、神经内分泌肿瘤、肝胆脾脏良恶性肿瘤和胃肠道间质瘤的微创手术治疗(机器人/腹腔镜手术),尤其是胰腺良性肿瘤及低度恶性肿瘤的保留功能微创手术。胰腺肝胆各种良恶性肿瘤的外科综合治疗及辅助化疗。 -

 推荐热度4.6虞先濬 主任医师复旦大学附属肿瘤医院 胰腺外科
推荐热度4.6虞先濬 主任医师复旦大学附属肿瘤医院 胰腺外科胰腺癌 768票
胰腺囊肿 84票
壶腹周围癌 29票
擅长:胰腺良恶性肿瘤,神经内分泌肿瘤,胃肠道间质瘤,肝胆脾良恶性恶性肿瘤,十二指肠良恶性肿瘤的综合诊治。 -
 推荐热度4.5卓奇峰 副主任医师复旦大学附属肿瘤医院 胰腺外科
推荐热度4.5卓奇峰 副主任医师复旦大学附属肿瘤医院 胰腺外科胰腺癌 155票
胰腺囊肿 67票
神经内分泌肿瘤 66票
擅长:擅长肝胆胰疾病的外科诊治,尤其是肝脏及胆道的肿瘤外科治疗; 近2年特别专注于胰腺肿瘤的外科及综合诊治! 能熟练操作B超及CT定位穿刺引流,经皮肝胆管穿刺引流、肝射频等治疗




