精选内容
-
膀胱镜查右后壁1厘米菜花状肿物,有蒂,病理膀胱低级别尿路上皮癌,53岁女性无症状,需要膀胱吗?预后?

 前腺关爱家园
前腺关爱家园 2023年07月26日
2023年07月26日 53
53
 0
0
 0
0
-
膀胱黏膜白斑是肿瘤吗?
“叶教授,这次膀胱镜检查看到有白斑,这是肿瘤复发吗?”最近三个月,叶教授门诊遇到了2位病情相似的既往得了膀胱癌、目前在定期复查膀胱镜的患者,拿着这次复查的膀胱镜结果,忧心忡忡地来到了门诊。 膀胱粘膜白斑是什么?膀胱粘膜白斑的发病率相对比较低,1861年首次报道,距今已有150多年的历史。膀胱粘膜白斑多见于女性,好发年龄为50-70岁。近年随着泌尿外科微创技术的发展,膀胱镜检查的清晰度、便捷性增加,以及人民健康意识的提高,膀胱粘膜白斑的发病率逐年增加。那膀胱粘膜白斑究竟是良性还是恶性呢?目前泌尿外科学术界并没有达成统一意见,但大多数学者认为膀胱粘膜白斑是一种癌前病变,据统计,其癌变率为15%-20%。其实粘膜白斑并不是膀胱特有的疾病,白斑可以发生在全身各处的粘膜,包括口腔、食管、胆囊、外阴、直肠的黏膜,膀胱粘膜白斑的病因和发病机制仍不确切,一般认为与长期慢性刺激、感染、梗阻、增生等病变有关。在慢性刺激或感染的作用下,膀胱移行上皮组织转化为鳞状上皮,表层角化,并有角化蛋白形成。一旦转分化的细胞进一步出现异常增殖,即有可能发生恶变,其中绝大多数为鳞状上皮癌,少数为鳞状细胞及移行细胞混合癌。在膀胱镜下肉眼观察,膀胱粘膜白斑表现为膀胱粘膜上出现的灰白或灰色斑状隆起,大小不等,单发或多发。病变主要位于膀胱三角区及膀胱颈部。典型的膀胱镜检可见“飘雪征”,是大量脱落的上皮及角质碎片在水中游动,呈现暴雪景象。 膀胱粘膜白斑的治疗膀胱粘膜白斑目前建议早期发现,积极治疗。正如之前所述,膀胱白斑属于癌前病变,首先去除诱发因素,治疗基础疾病,然后再考虑手术治疗、膀胱灌注以及综合治疗等。 1.非手术治疗:(1)去除可能的诱因,例如尿路感染、吓尿了梗阻等;(2)对症药物治疗,膀胱刺激征明显的患者可口服坦索罗辛、托特罗定等,口服碳酸氢钠碱化尿液等。 2.手术治疗:目前临床上治疗膀胱粘膜白斑的方法,主要以膀胱腔内手术为主,包括电切、电灼、汽化、激光等方法。其中经尿道膀胱粘膜白斑电切术是腔内手术疗法的经典手术方式,电切的范围应包括膀胱粘膜白斑及其周围2cm正常的膀胱黏膜,切除深度达到黏膜下层。其他方式,如等离子电切、激光应用在膀胱白斑治疗方面也取得满意的治疗效果。 虽然膀胱粘膜白斑并非恶性肿瘤,但其有癌变风险,所以如果在复查膀胱镜期间发现白斑样改变,需要引起重视。复旦大学附属肿瘤医院泌尿外科很早就成立了膀胱肿瘤亚专业组,根据上海市申康中心市级医院统计数据显示,在叶定伟教授的领导下,膀胱癌手术量位列前茅,过去5年年均膀胱癌手术量近2000例,约占全上海市膀胱癌手术的四分之一。与此同时,复旦大学附属肿瘤医院泌尿外科治疗的膀胱癌患者在生存率上也同样出重,据统计,复旦大学附属肿瘤医院泌尿外科治疗的膀胱癌患者5年生存率达74%,高于同期中国总体膀胱癌5年生存率71%。所以,在专业团队进行科学、规范的复查与随访,选择专业的医生团队,能够尽可能减少患者膀胱癌术后复发风险。
叶定伟医生的科普号 2023年07月03日
2023年07月03日 152
152
 0
0
 0
0
-
“秒懂膀胱癌”系列之六: 关于“原位新膀胱”和“保留膀胱”我个人的一点看法
因为希望每篇科普都是结合个人临床体会的原创作品,而非简单的复制、粘贴或转载,所以请大家原谅更新较慢。如果病友有希望了解的科普知识,也请留言,我会详细解答。感谢您的信任!今天我们来谈谈很多患者的困惑。“我到底是应该选择原位新膀胱,还是保留膀胱呢?”首选,解释一下这两种选择。原位新膀胱是指,病人首先接受根治性的膀胱切除,然后将肠道等器官做成类似膀胱外形的圆球形囊袋,并用来储存尿液替代膀胱的部分功能。与常用的回肠输出道或输尿管皮肤造口相比,这种手术方式从外观上更接近术前患者的情况,不用佩戴造口袋。但“新膀胱”并不是真正的膀胱,它具有储存尿液的功能,但没有感觉尿液形成和收缩排出尿液的功能。尿液的排出需要利用腹部的压力(类似于便秘时用力排便,有时需要借助手按压腹部)将尿液挤出。因而如果患者不具备这样的能力会造成尿液储存在“新膀胱”内,继而引起许多并发症。 保留膀胱是指,病人不切除膀胱,而通过尽可能多的局部切除肿瘤,然后配合放疗、化疗、免疫治疗等综合治疗方式,达到保留器官的目的。这种方法,病人的膀胱功能、性功能得以保留。只要肿瘤控制满意,生活质量最高。但由于膀胱被保留,因而患者仍存在肿瘤复发、进展的风险。 原位新膀胱的适应症包括:(1) 预期寿命较长,身体一般情况良好,能耐受复杂手术;(2) 双侧肾功能良好;(3) 无上尿路感染;(4) 肠道无病变;(5) 具有较好的自我控制和学习、训练能力手术禁忌症:(1) 肾功能失代偿;(2) 重度肝功能不全;(3) 胃肠功能障碍,尤其是肠道感染性疾病;(4) 肿瘤侵犯前列腺、尿道;膀胱全切不能完整切除肿瘤;膀胱多发原位癌;尿道肿瘤行尿道切除;(5) 尿道狭窄;(6) 高剂量术前放疗;(7) 体质较差不能耐受复杂手术或不能忍受长期尿失禁 对于后者来说,理论上讲,只要患者有强烈保留膀胱意愿的,都可以尝试保留膀胱。但目前认为保留膀胱患者最好具备以下条件:(1) 单发、初发、体积较小的肿瘤(2) 肿瘤位于膀胱顶壁或前壁远离膀胱颈部(3) 切除面基底及边缘活检阴性(4) 临床分期T2-T3期(5) 除外膀胱原位癌和非肌层浸润肿瘤病史,没有上尿路(肾盂、输尿管)相关肿瘤的患者这样来看,如果患者对生活质量要求很高,而肿瘤分期和恶性程度不高(T1-T3a期),都可以先向医生咨询并提出保留膀胱的要求。通过医患双方的充分沟通,平衡生存时间和复发的风险后,在不严重缩短患者寿命的前提下,可以制定出个体化的保留膀胱预案,同时也要提出如果该方案失败,后续补救(包括膀胱切除等手段)的方案。
李凡医生的科普号 2023年06月09日
2023年06月09日 229
229
 0
0
 2
2
-
膀胱癌药物治疗之微管抑制剂(紫杉醇类)副作用管控(一)
紫杉类药物的抗肿瘤作用于1962年被发现,经历长达30年的研究后,自1992年12月29日起,由美国食品药品监督管理局(FoodandDrugAdministration,FDA)正式批准用于治疗晚期卵巢癌等多种肿瘤。在中国,紫杉类药物包括紫杉醇注射液、多西他赛、紫杉醇脂质体和注射用紫杉醇(白蛋白结合型,以下简称紫杉醇白蛋白结合型)等。临床实践中,紫杉类药物可用于多种肿瘤性疾病的治疗,如乳腺癌、尿路上皮癌等,是肿瘤化学治疗的基石药物。紫杉类药物的出现显著提高了肿瘤患者的生存率,然而,其在治疗过程中也会带来多种短期和长期不良反应,严重影响患者的生活质量,进而影响药物使用的依从性,导致减量或停药,对治疗结局产生不利影响。鉴于此,规范化管理紫杉类药物在肿瘤治疗过程中的不良反应至关重要。化疗致周围神经病变(chemotherapy-inducedperipheralneuropathy,CIPN)是化疗药物对周围神经功能造成的损伤,以及产生的一系列神经功能紊乱症状和体征。CIPN是紫杉类药物的常见不良反应,对临床医师和患者都是一种巨大的挑战。即使停止紫杉类药物治疗后,紫杉类药物相关周围神经病变仍可能继续恶化,这一过程被称为“滑行”现象。周围神经病变导致的疼痛、麻木、无力等症状严重影响患者日常生活,降低患者总体生活质量。
胡海龙医生的科普号 2023年05月30日
2023年05月30日 100
100
 0
0
 1
1
-
“秒懂膀胱癌”系列之五: 关于“药物组合和联合用药”那些事。
非常抱歉,因工作繁忙,很久没有更新了。应许多病人的要求,我们今天来谈谈有关膀胱癌药物治疗过程中的“药物组合”或者说“联合用药”的问题。前几次的话题中,我们提到了目前已有多种新型药物用于膀胱癌的治疗。为什么需要设计这么多新药呢?简单来说,就是并非所有患者对化疗药物有效。即便如此,目前来看,含铂化疗药物仍是膀胱癌药物治疗的首选和基础。而新型的药物也不是对所有患者都能发挥作用。往往受到了患者自身差异的限制。所以,医生开始尝试将各种药物组合在一起使用,希望获得更好的效果。目前在临床中已经开始使用或正在进行临床药物研究的有以下几种:化疗药物+免疫治疗药物(PD-1/PD-L1抑制剂/CTLA-4抑制剂)抗体偶联药物(ADC)+免疫治疗药物(PD-1/PD-L1抑制剂/CTLA-4抑制剂)抗体偶联药物(ADC)+靶向药物免疫药物(PD-1/PD-L1抑制剂)+免疫药物(CTLA-4抑制剂)免疫药物(PD-1/PD-L1抑制剂)+靶向药物靶向药物+靶向药物化疗+靶向药物这有点像数学中的排列组合,选择不同的两种药物相加,期望获得比一种药物更好的疗效。目前,上述联合治疗方案主要应用于局部晚期或者转移性的尿路上皮癌(膀胱癌或者肾盂输尿管癌)的患者。确实有研究证明联合药物治疗能为患者的疗效带来一定的好处。但我们需要注意的是,疗效增加的同时,不良反应也随之增加。所以,肿瘤科和泌尿外科的医生一定会在治疗前对药物的“风险和获益”进行充分的评估。而不是一味的追求更好的肿瘤杀伤效果。
李凡医生的科普号 2023年05月29日
2023年05月29日 97
97
 0
0
 0
0
-
ADC药物——治疗尿路上皮癌的新武器
什么是抗体偶联药物?最近尿路上皮癌治疗进展比较快,既传统化疗和免疫时代之后,近两年来,以细胞毒性药物和靶向单抗偶联成药的ADC型药物以卓越的抗肿瘤成绩引起了医学界的广泛关注。,ADC(antibody-drugconjugate)药物,又称为抗体偶联药物,可以起到精准打击肿瘤的作用。要了解抗体偶联药物,我们先回顾一下化疗药物的机制,传统的化疗药物,相当于重型轰炸机,狂轰乱炸同时,炸死了肿瘤细胞,也无差别杀伤了不少“无辜的”细胞,因此,会出现各种并发症,如骨髓抑制,脱发,恶心呕吐等,因此不少人都对化疗谈之色变。什么是抗体偶联药物呢,首先我们看一下这类药物的结构,这个药物分为三部分组成,抗体,连接子和细胞毒性药物,也就是俗称的化疗药物。抗体可以靶向结合肿瘤细胞上的靶点,然后连接子断开,将化疗药物精准地投递到肿瘤细胞上,起到靶向化疗的作用。因此,抗体偶联药物本质上还是化疗,与传统化疗相比,抗体偶联药物就像带有导航地精准制导导弹,定点清除效果更好,副作用更少。 针对尿路上皮癌的抗体偶联药物有哪些?截至目前,全球范围内已有3种ADC药物获批治疗尿路上皮癌,包括恩诺单抗(Enfortumabvedotin,Nectin-4抗体-MMAE偶联物)、戈沙妥珠单抗(Trop-2抗体-SN-38偶联物)和维迪西妥单抗(HER2抗体-MMAE偶联物)。其中,维迪西妥单抗是唯一一款获批的国产的ADC药物。目前上述药物获批的适应症都是一、二线治疗以后的晚期尿路上皮癌,这里科普一下,一项新药从研发到上市都要经过不同分期的临床研究的考验。获得批准说明至少有不错的II期临床研究的数据。以维迪西妥单抗为例,在其编号为C009的II期临床研究中,纳入了64例既往接受治疗、HER2过表达的晚期尿路上皮癌患者,接受了维迪西妥单抗治疗后,ORR为46.9%,中位OS为14.8个月,而以前这个期别的患者只能接受毒性更大的二线化疗,客观反应率都不到15%,中位生存期都不足12个月。在上述药物中,恩诺单抗是目前唯一有III期临床研究数据的药物,III期临床研究是随机对照研究,证据等级是最高的,在其编号为EV-301的III期临床研究中,对比恩诺单抗与二线化疗在既往接受过铂类化疗(一线化疗)和免疫治疗的晚期尿路上皮癌患者中的疗效。研究共入组608例患者,结果显示,恩诺单抗较化疗可显著延长患者的总生存(12.88个月vs8.97个月,P =0.001)。恩诺单抗组的无进展生存期(5.55个月vs3.71个月,P<0.001)和客观反应率(40.6%与17.9%,P<0.001)均优于化疗组。而两组的不良反应发生率都是相当的。 抗体偶联药物未来可能有哪些进展?鉴于ADC药物在晚期尿路上皮癌中良好的治疗数据,越来越多的临床研究把抗体偶联药物的适应症扩大到一线治疗(与传统的铂类化疗PK),甚至手术前新辅助治疗尿路上皮癌,并取得不错的初步数据,此外,一些ADC药物与靶向治疗、免疫检查点抑制剂联合应用的临床研究也正在开展。相信未来,这方面药物和适应症都会越来越丰富。目前,华山医院泌尿外科也积极引领和紧跟最新研究方向,正在开展一项:“在未经治疗的局部晚期或晚期尿路上皮癌比较ADC药物Enfortumabvedotin+帕博利珠单抗与单独化疗的开放性,随机,对照,III期研究”,本研究已获得国家食品药品监督管理总局(编号2021LP00183)和我院伦理委员会批准。本研究主要拟入组不可切除的局部晚期或转移性尿路上皮癌患者,随机进入A组接受Enfortumabvedotin联合帕博利珠单抗,或B组接受传统的吉西他滨和顺铂或卡铂化学治疗,目前,研究正在入组中,欢迎各位有意向的患友至刘晟骅医生泌尿外科门诊就诊咨询(周五下午华山医院泌尿外科4楼3号房间)。入组条件1.患有不可切除的局部晚期或转移性尿路上皮癌2.未曾接受化疗、PD-1/L1或其他ADC药物治疗3.有可测量病灶4.体能状况良好5.愿意参加且能遵守研究方案的要求
 刘晟骅医生的科普号
刘晟骅医生的科普号 2023年05月28日
2023年05月28日 342
342
 0
0
 1
1
-
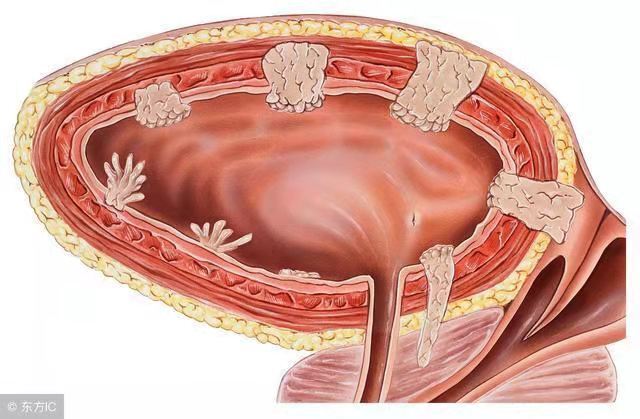
膀胱癌术后为什么要灌药?灌什么药?灌多久?(基于中国非肌层浸润性膀胱癌(NMIBC)治疗指南)
很多膀胱癌患者都有这样的经历:血尿,膀胱镜检查发现是膀胱肿瘤,万幸的是早期肿瘤,不需要切除膀胱,可以做微创手术。做了经尿道膀胱肿瘤等离子电切术,但是后续需要一年甚至更长时间的膀胱灌注治疗,还要定期检查膀胱镜,又花钱又遭罪。对于这样的情况,我们医生见到的更多,这是非肌层浸润性膀胱癌(NMIBC)治疗的基本方案。膀胱癌在恶性肿瘤中算比较温和的一种,非肌层浸润型膀胱癌(NMIBC)致死率不高,但是复发率非常高,术后灌注治疗就是为了抑制肿瘤的复发。这篇文章就非肌层浸润型膀胱癌(NMIBC)经尿道膀胱肿瘤等离子电切(TURbt)术后的灌注药物和大家讨论一下。非肌层浸润型膀胱癌(NMIBC)的手术治疗不需要切掉整个膀胱,只需要经尿道切除肿瘤即可,目前大多数医疗机构采用的手术方式为经尿道膀胱肿瘤等离子电切术,属于碎片化切除,术中碎片化的切除方式增加了肿瘤细胞种植转移的风险,近几年使用激光整块切除(ERBT),一定程度上减少了相关风险,但实际上即使把肉眼可见的肿瘤全部切至肌层,仍有肉眼不可见的肿瘤定植。有统计研究表明,首次进尿道膀胱肿瘤切除的肿瘤残留率高达30%以上,因此有人建议在首次手术之后2~6周做第二次电切。但是不管做不做第二次电切,术后3个月一定是要进行膀胱镜检查的,并且术后一定是需要药物灌注治疗的。术后灌药的目的就是防止肿瘤复发!按照灌注药物的性质,总体可以分为化疗类灌注药物和免疫类灌注药物。这些药物的每次灌注在膀胱内停留时间以具体说明书为准,都在半小时至2小时之间。一、灌注化疗吡柔比星:每次灌药30~50毫克,以5%葡萄糖为溶剂,稀释成1mg/ml的浓度灌注;表柔比星:每次灌药50~80毫克,以生理盐水或者5%葡萄糖为溶剂,稀释成1mg/ml的浓度灌注;吉西他滨:每次灌药1000~2000毫克,以10%生理盐水为溶剂,稀释成20~40mg/ml的浓度灌注;作用机制:化疗药物,多为细胞毒药物,根据类型不同,作用于细胞DNA,mRNA等,抑制细胞复制或转录。但细胞毒药物可以理解为无差别杀伤,对膀胱内的正常细胞也具有杀伤效果,因此会产生化疗性出血性膀胱炎,患者会有血尿,尿频尿急等并发症。二、免疫药物卡介苗:每次灌药81~150毫克,以50ml生理盐水稀释进行灌注;N-CWS(红色诺卡氏菌细胞壁骨架):每次灌药800ug,以50ml生理盐水稀释进行灌注;作用机制:膀胱恶性肿瘤细胞具有免疫逃逸性质,即身体内的免疫系统无法识别膀胱肿瘤并形成有效的抗肿瘤免疫反应。免疫药物则是将各种细菌进行灭活(卡介苗)或者取其具有免疫原性的一部分(红色诺卡氏菌细胞壁骨架),将其灌注到膀胱后,人体的免疫系统会识别这些细菌成分,从而产生免疫反应,免疫系统被灌注药物激活后将会有效的灭杀肿瘤细胞。(人体的免疫系统就像非常强大的警察局,肿瘤细胞就像会隐身的强盗,免疫药物就是我们故意放进去的光天化日出现的小偷,让免疫系统反应过来,开启大搜捕,肿瘤细胞也就无处躲藏了)选择药物首先根据膀胱癌的病理情况,手术之后一定会有一个病理诊断,根据病理诊断和肿瘤的数量及直径对肿瘤进行危险程度评级,分为低危、中危、高危和最高危四个档。低危组:化疗药物,即刻单次灌注即可中危组:化疗药物,即刻单次灌注+诱导灌注(6-8周,每周一次)+维持灌注(每月1次,6-10月);若化疗药物不耐受,或效果不佳,可结合实际使用免疫类药物灌注高危与最高危组:免疫类药物,即刻单次灌注+诱导灌注(6-8周,每周一次)+维持灌注(每月1次,6-10月,1年后每2月1次,维持1年);免疫类+化疗药物联合灌注,目前为B级推荐,1a-1b类证据表明与单用免疫类药物有相似效果,可根据经济实际情况选择。其次,药物的选择需根据患者的耐受情况,经济情况来选择。如化疗药物刺激性较强,部分患者不耐受,出现出血性膀胱炎,就可以考虑改用免疫类药物;卡介苗的类膀胱结核样反应很强,大多数患者会出现严重的尿频尿急,也会导致不耐受从而停药,可以考虑选择其他种类的免疫药物,如N-CWS(红色诺卡氏菌细胞壁骨架;由于免疫类药物如卡介苗(1800元/支),红色诺卡氏菌细胞壁骨架(1300元/支)价格较高,高危患者目前也可以根据经济情况选择免疫类+化疗药物联合灌注。首先就是灌注药物的浓度:药物的浓度比总体药物的剂量要重要。为了保证膀胱内的药物维持一个较好浓度,患者在灌注前应该少喝水,这样会减少尿液的产生,保证药物的浓度。第二就是保证药物的作用范围:如果药物灌注以后患者只是躺着,那么膀胱内有些地方是接触不到药物,或者接触药物的时间比较短,为了解决这个问题,患者需要在灌注期间不断的变换体位,平躺、侧躺以及俯卧,每个姿势保持5~10分钟。热灌注:适当对灌注药物加热,是能够增加其杀伤性和通透性的,但是不能过热。凡是非肌层浸润性膀胱癌术后都应该灌注药物进行辅助治疗,治疗药物的选择根据膀胱癌的类型以及个人经济情况,并且膀胱癌术后一定要定期复查膀胱镜,早期发现肿瘤复发,早期处理是最佳的选择。
 泌尿男科徐医生
泌尿男科徐医生 2023年05月27日
2023年05月27日 473
473
 0
0
 3
3
-
新的微创技术助力降低膀胱癌复发
膀胱癌是泌尿外科常见的恶性肿瘤,以肌层是否浸润分为非肌层浸润性膀胱癌和肌层浸润性膀胱癌。经过多年的探索,对不同类型的膀胱癌我们用不同的新技术的进行治疗,对于前者多采用整块切除膀胱肿瘤电切术治疗,对于后者我们采用腹腔镜膀胱癌根治术及原位回肠新膀胱或回肠膀胱术治疗。对于非肌层浸润性膀胱癌目前常规的治疗方法根据文献报道复发率仍比较高,30-70%。为了降低肿瘤复发率和进展率,我们从2017年开始就进行了改良,通过扩大整块切除肿瘤及早期灌注化疗,通过扩大切除范围、整块切除肿瘤和准确判断切除深度,切除过程几乎不接触肿瘤达到减少肿瘤播散。这样不仅有助于准确进行病理评估,更主要的是降低了肿瘤复发率,经过随访复发率低于10%。该技术适用于几乎所有的浅表膀胱癌,即使广泛的多发的肿瘤。该技术获得了新技术奖,并且我们将该技术总结成论文于2022年发表于英国的《BMCurology》杂志。也使广大的膀胱癌患者获益,不必进行多次电切,同时也降低了因膀胱癌进展需要切除膀胱的比例。
 滕立臣医生的科普号
滕立臣医生的科普号 2023年05月25日
2023年05月25日 93
93
 0
0
 0
0
-
2023AUA争论:极高危非肌层浸润性膀胱癌:根治性切除OR膀胱局部治疗
美国泌尿外科协会(AUA)年会于2023年4月28日至5月1日在芝加哥举行,该年会做为世界上最主要的泌尿外科医生学术交流盛会之一,是帮助我们了解泌尿外科医学的突破性研究、新指南和最新进展非常重要的途径。在本届会议上,膀胱癌专题领域由众多专家展开了很多有趣的临床热点话题的辩论,在这样形式新颖、内容精彩纷呈的正反观点辩答中,不仅体现了经典与创新的“新王之战”,也有盲从、追捧热点与“退烧”的思辨之争。极高危NMIBC:根治性膀胱切除术or膀胱内治疗?(特邀撰稿:叶振扬四川大学华西厦门医院)SarahPsutka医生在会议上首先介绍了一名74岁女性的病例,因连续3个月间歇性发作肉眼血尿被转诊以进一步评估,血尿原因怀疑为肾结石和尿路感染。其他伴随症状还有每2小时1次的频繁夜尿和排尿困难,经给予抗生素治疗无效。她的主治医生为其安排CT扫描,显示多发膀胱大肿物,无淋巴结肿大和远处转移,无肾积水。该患者的既往病史有膀胱过度活动症、子宫肌瘤、高血压、糖尿病和慢性肾脏疾病。手术史包括经腹子宫全切术和阑尾切除术。她的社会生活史包括吸烟42年,每天0.5-1包,职业是理发师。血肌酐1.1,肝功能正常。随后,为其行经尿道膀胱肿瘤切除术(TURBT),麻醉状态下检查全腹无可触及的肿块,膀胱活动度良好,术中见:膀胱右侧壁和底部有多个直径为3-6cm高度血管化的乳头状肿瘤,未侵及输尿管开口,完全切除可见肿瘤。最终,共切除肿瘤组织累计直径超过10cm,术后病理示:高级别T1尿路上皮癌,标本中有肌层存在且无肿瘤累及,无乳头状癌前病变。4周后,患者进行了二次经尿道膀胱肿瘤切除术(re-TURBT),见:原手术区域有明显的痂皮,周围有红斑,在膀胱颈部有少量复发性或持续性乳头状肿瘤,给予完全切除肿瘤组织。二次TURBT的病理结果示:高级别Ta和高级别T1尿路上皮癌,局灶有CIS,送检标本中肌层存在且未受肿瘤侵犯。Psutka医生随后向现场提问:“您会为这位患者推荐什么下一步的治疗方案?”· 12%:膀胱内诱导性BCG灌注治疗,随后进行为期1年的BCG维持灌注治疗· 48%:膀胱内诱导性BCG灌注治疗,随后进行为期3年的BCG维持灌注治疗· 4%:膀胱内诱导性吉西他滨/多西他赛灌注治疗(6周)· 36%:根治性膀胱切除术观点1:根治性膀胱切除术接着,FredWitjes医生提出了对该患者进行即刻根治性膀胱切除术的立场。为什么高级别pT1病变如此危险?主要原因是分期不准确,部分肿瘤已经超出非肌层侵犯膀胱癌(NMIBC),而是侵犯膀胱肌层组织了。尽管我们在经尿道膀胱肿瘤切除术(TURBT)方面有明显进步,可能是由于设备的完善,但约有10%的T1肿瘤仍然分期不准确。Witjes医生指出,也许磁共振成像(MRI)有助于对这部分患者的病变进行更准确的分期。Cornellssen等人1最近的一项系统回顾和荟萃分析评估了20项研究,纳入了1,724名患者,用于预测膀胱肿瘤局部浸润分期。合并分析结果显示:对于鉴别≤T1和≥T2阶段,敏感度为0.92,特异度为0.88。主要影响因素包括患者数量(即经验值)、磁场强度(1.5Tvs3T)、图像层厚和VI-RADScutoff值。下图是T1和≥T2病变的代表性图像:Witjes医生强调:高危非肌层浸润性膀胱癌(NMIBC)存在进展可能。人群水平的研究表明,在5年内进展率可能高达23%。2016年EORTC评分系统的更新版2对1,812名接受1-3年BCG治疗的患者进行评估,中位随访时间为7.4年。该研究终点是早期和晚期复发、进展和死亡。结果表明:复发的显著危险因素包括先前的复发性病变和肿瘤数目,进展和死亡的显著危险因素包括肿瘤分期和分级。T1高级别肿瘤(甚至达不到极高危)患者,1-5年的进展率为11.4%-19.8%。更令人担忧的是,多项研究结果显示,对于初诊为非肌层浸润性疾病(NMIBC)但后来诊断为肌层浸润性疾病的这部分患者,进展后的癌症特异性死亡率高达60%-65%。Witjes医生提醒我们要非常警惕高危T1非肌层浸润性膀胱癌(NMIBC):· 约10%的病例分期不准确,实际上≥T2期。· 至少20%的病例很快进展为肌层浸润性疾病,≥50%的病例在3年内死于膀胱癌。· 因此,对于这些患者来说,治疗机会窗口非常有限。引用主持人AshishKamat医生的话,“T1高级别膀胱癌的疾病特异性生存率与cT3b、Gleason5+5、12/12核心阳性并且PSA为75ng/mL的前列腺癌相当”。对于极高危患者,尤其是伴有CIS的高级别T1或多发性T1肿瘤的患者结局更为糟糕。女性患者预后更差,因为随访20年内女性患者的复发风险更高,特别是二次TURBT仍然提示存在高级别T1和CIS阳性的情况下。此外,膀胱颈(类似于前列腺部尿道)受累对于膀胱内治疗来说是一个棘手的位置。部分T1亚分类或存在淋巴血管浸润的患者预后可能更糟糕。Martin-Doyle等人于2015年的一项研究3分析了15,215名患者,结果显示:疾病进展(HR3.34)和癌症特异性死亡(HR2.02)的最重要风险因素是T1b/c病变。与患者预后较差相关的其他危险因素包括淋巴血管浸润、CIS、未行BCG干预、肿瘤>3cm和高龄。对于极高危非肌层浸润性膀胱癌,指南建议如下:· AUA(美国泌尿外科学会):对于高危并在诱导BCG治疗后仍持续存在或复发的Ta或CIS患者,建议进行第二个疗程的BCG治疗(中度推荐;证据强度等级C)。对于复发的高级别T1病变或伴有CIS、淋巴血管浸润(LVI)或变异组织学类型的T1病变,并且适合手术的高危患者,建议初始选择行根治性膀胱切除术(中度推荐;证据强度等级C)。对于接受2个周期BCG或维持BCG治疗后1年内持续/复发的高危患者,建议行根治性膀胱切除术(中度推荐;证据强度等级C)。· EAU(欧洲泌尿外科协会):对于拒绝或不适合根治性膀胱切除术的患者,考虑行膀胱切除术(姑息性)或1-3年的膀胱内全剂量BCG灌注治疗(建议等级:强烈)。Witjes医生在演讲时也提出他个人的建议:· 宁可过度治疗,让患者存活,也不要因治疗不足而导致患者死亡。· 对于这位ECOG0级的74岁女性患者,建议进行根治性膀胱切除术、盆腔淋巴结清扫、尿道术中冰冻检查和尿流改道术。观点2:膀胱内治疗SethLerner医生随后参与讨论,认为膀胱内治疗是这位患者的最佳治疗方案。Lerner医生指出,AUA/SUONMIBC指南在2020年进行了修订,强调了高危(EAU指南根据肿瘤体积确定为极高危)以及二次电切确认肿瘤彻底切除并排除肌层浸润的重要性。对于部分高危患者,围手术期单剂的膀胱内灌注治疗并没有作用。与Witjes医生一样,Lerner医生也强调T1亚分期的重要性。举例讨论了VanRhijn等人于2012年发表的文章4:134例初诊为T1的患者中,有50例(37%)在肿瘤浸润前缘组织中未观察到黏膜肌层和血管丛组织。T1亚分期如下:40例T1m(一个高倍视野内单个病灶≤0.5mm),94例T1e(更大或多个病灶);81例T1a,18例T1b,35例T1c。多变量分析结果显示,亚分期(T1m/T1e)与肿瘤进展(p=0.001)和DSS(p=0.032)存在显著相关性,而根据T1a/T1b/T1c的亚分类则相关性不显著。Lerner医生主张病理医生应该在TURBT标本中报告肿瘤浸润黏膜固有层的深度,并提出了几种方法:· 微测法(3种方法)· 组织解剖学法· 需要进一步的头对头前瞻性研究验证此外,应按浸润深度评价肿瘤侵袭性组分;如果不可能,则按最大尺寸进行评估。膀胱肿瘤整块切除可能有助于改善T1分期和亚分期(亚分类)。根据AUA/EAU指南,对于高危肿瘤,进行6周的诱导BCG治疗是可接受的。对于T1高级别肿瘤,合并存在其他危险因素(CIS、LVI、变异组织学、重复TURBT仍持续存在的T1高级别肿瘤、多个或较大的T1高级别肿瘤),应考虑早期行膀胱切除术:2018年,Klaassen等人5提出了对于新诊断T1高级别膀胱尿路上皮癌的治疗策略,并得出以下结论:预期寿命更长、广泛的CIS或变异组织学、多灶性肿瘤以及重复TURBT仍残留T1高级别肿瘤应立即行膀胱全切术,而没有上述特征的患者可以合理地选择BCG治疗,但对于接受了足够的BCG治疗仍然出现复发的高级别肿瘤患者,可以考虑早期膀胱全切术。作者提出了T1高级别膀胱癌的治疗流程图,如下:有研究评估了T1高级别肿瘤采用BCG保守治疗结局,显示,肿瘤进展率6%-31%,疾病特异性生存率为81%-97%。Lerner医生还提到了BRAVO试验6,该试验是一项双臂、前瞻性多中心随机研究,将高危非肌层浸润性膀胱癌患者随机分配到膀胱全切术组和膀胱内BCG治疗组,旨在确定未经BCG治疗的高危NMIBC适用于2种治疗方法的可行性。共筛选了407例患者,其中185例符合试验条件,最终51例(27.6%)同意参加试验。在BCG组中,25例患者中有23例(92.0%)接受了BCG治疗,其中4例在诱导治疗后出现NMIBC复发,3例在4个月时出现NMIBC复发,4例接受了膀胱全切术。在膀胱全切术组中,20例(80.0%)患者接受了膀胱全切术,术后病理显示:5例(25.0%)未发现肿瘤,13例(65.0%)为高危NMIBC,2例(10.0%)存在有肌层侵袭肿瘤。Robertson等人7不仅对患者进行T1亚型分类,还进行转录组测序和无监督聚类(一种机器学习方法)分析,最后确定了经过重复经尿道切除术、诱导和维持BCG治疗的T1肿瘤的5个亚型。研究结果如下:· T1-LumGU亚型:与原位癌相关,E2F1和EZH2高表达,并且在E2F靶基因和G2M检查点方面富集。· T1-Inflam亚型:具有炎症和免疫细胞浸润。· T1-TLum亚型:具有最高的中位管腔乳头状评分(luminalpapillaryscore)和FGFR3表达,没有肿瘤复发,并且拷贝数增益最少。· T1-Myc和T1-Early亚型:复发率最高(24个月内14/30复发),且具有最高的中位MYC表达。· T1-Early亚型:BCG治疗的前6个月内有5例(38%)复发,并且抑制IFN-α和IFN-γ标志物以及炎症反应。最后,Lerner医生强调了基于基因组特征预测高级别T1膀胱癌结局的治疗流程8:Lerner医生总结陈述了以下观点:· 该患者肿瘤体积大,系高危(AUA)/极高危(EAU)T1高级别肿瘤。· 然而,患者肿瘤彻底切除(二次TRUBT)、不伴CIS、LVI或变异组织学,并且是存在合并症的74岁高龄患者,治疗方案应选择诱导BCG灌注治疗,3个月后再仔细评估其治疗反应。· 直接选择膀胱切除的风险:可能证实为pT0N0,则属于过度治疗;围手术期1-3%的死亡率,15-25%的重大并发症风险,生活质量降低风险。· 未来的发展方向是基因组风险分层。Psutka医生随后再次询问现场:“您会为该患者推荐哪种下一步治疗方案?”· 38%:膀胱切除术;· 54%:膀胱内诱导性BCG灌注治疗,随后进行3年维持性BCG灌注治疗;· 4%:膀胱内诱导性BCG灌注治疗,随后进行1年维持性BCG灌注治疗;· 4%:膀胱内诱导性吉西他滨/多西他赛灌注治疗(6周);参考文献:1.CornellssenSWE,VeenboerPW,WesselsFJ,etal.DiagnosticaccuracyofmultiparametricMRIforlocalstagingofbladdercancer:Asystematicreviewandmeta-analysis.Urology.2020Nov;145:22-29.2.CambierS,SylvesterRJ,ColleteL,etal.EORTCNomogramsandRiskGroupsforPredictingRecurrence,Progression,andDisease-specificandOverallSurvivalinNon-Muscle-invasivestageTa-T1urothelialbladdercancerpatientstreatedwith1-3yearsofMaintenanceBacillusCalmette-Guerin.EurUrol2016Jan;69(1):60-69.3.Martin-DoyleW,LeowJJ,OrsolaA,etal.ImprovingSelectionCriteriaforEarlyCystectomyinHigh-gradeT1BladderCancer:AMeta-Analysisof15,215patients.JClinOncol.2015Feb20;33(6):643-650.4.VanRhijnBWG,vanderKwastTH,AlkhateebSS,etal.AnewandhighlyprognosticsystemtodiscernT1bladdercancersubstage.EurUrol2012;61:378-384.5.KlaassenZ,KamatAM,KassoufW,etal.TreatmentstrategyfornewlydiagnosedT1high-gradebladderurothelialcarcinoma:Newinsightsandupdatedrecommendations.EurUrol2018Nov;74(5):597-608.6.CattoJWF,GordonK,CollinsonM,etal.RadicalCystectomyAgainstIntravesicalBCGforHigh-RiskHigh-GradeNonmuscleInvasiveBladderCancer:ResultsfromtheRandomizedControlledBRAVO-FeasibilityStudy.JClinOncol.2021Jan20;39(3):202-214.7.RobertsonAG,GroeneveldCS,JordanB,etal.IdentificationofDifferentialTumorSubtypesofT1BladderCancer.EurUrol.2020Oct;78(4):533-537.8.BellmuntJ,KimJ,ReardonB,etal.GenomicPredictorsofGoodOutcome,Recurrence,orProgressioninHigh-GradeT1Non-Muscle-InvasiveBladderCancer.CancerRes.2020Oct15;80(20):4476-4486.专家述评:叶振扬四川大学华西厦门医院高危或极高危非肌层浸润性膀胱癌(NMIBC)初始治疗是选择膀胱内治疗还是根治性全膀胱切除术是一个争议性的热点问题。两种治疗方式都有其不同的合理性,充分沟通后的患方意愿也是临床治疗决策的重要参考。总体上,预期寿命长、伴有广泛CIS、LVI或变异组织学亚型、多灶性肿瘤以及重复TURBT仍持续存在T1高级别肿瘤者应考虑早期行根治性膀胱全切术,其他患者可以选择下一步行BCG灌注保守治疗。但如果接受充分BCG治疗后仍然出现高级别肿瘤复发的患者亦应考虑早期行根治性膀胱全切术。需要我们特别重视的是,单次TURBT难于彻底切除膀胱肿瘤组织,重复RURBT非常重要,并且有约10%的病例术后病理分期不准确,实际上≥T2期。更细化的肿瘤分期(T1sub-staging)和基于基因组特征的危险分层有助于高危NMIBC治疗决策选择。 转自:泌尿科那点事儿 2023-05-16发表于湖南
 刘敏医生的科普号
刘敏医生的科普号 2023年05月21日
2023年05月21日 111
111
 0
0
 0
0
-
机器人全膀胱切除+原位新膀胱术让膀胱癌患者重获新膀胱,回归自然排尿
对于肌层浸润性膀胱癌,我们团队不单单注重膀胱肿瘤病灶的全切除以及盆腔淋巴结的清扫,同时兼顾患者术后的生活质量,用机器人微创技术,重建新的膀胱,修复尿控,让患者术后回归“自然”排尿。近期李文智主任及其团队顺利开展多例机器人膀胱癌根治性切除+盆腔淋巴结清扫术+原位回肠新膀胱术。原位回肠新膀胱术就是切取一段肠管重新缝合成一个新的膀胱,重新接到尿道上,让膀胱癌患者通过微创的手段在膀胱切除以后依然能够像正常人一样从尿道排尿,依然可以有质量、有长度地生活。但由于手术难度高、术后管理复杂,在国内许多大医院未能大规模开展。术中首先在机器人辅助下进行膀胱全切和盆腔淋巴结清扫术,截取回肠肠袢约60cm,进行回肠新膀胱的缝合制作以及左右侧输尿管与新膀胱的输入肠管吻合,最后将新膀胱的膀胱颈与后尿道断端行连续性吻合,整个过程都使用机器人微创技术完成。该手术程序复杂,操作难度较大,特别是对医生在腹腔镜下的缝合技术要求极高,但是对病人创伤小、恢复快;术后尿控及瘤控与预期一致,患者重获“新膀胱”,避免了终身“背尿袋”的尴尬。为了保留患者的尿控功能,李文智主任采用全功能性长度尿道括约肌保留技术最大限度保留患者的尿道括约肌。目前所有患者康复出院并在随访中,绝大多数患者已学会使用新膀胱经尿道自然排尿,经过1个多月缩肛运动,患者的尿控已明显改善。研究表明,在有经验的中心术后1年日间控尿率高达90%,夜间控尿率高达95%。
李文智副主任医生的科普号 2023年05月15日
2023年05月15日 241
241
 1
1
 2
2
膀胱癌相关科普号

殷华奇医生的科普号
殷华奇 主治医师
河南省肿瘤医院
泌尿外科
11粉丝469阅读

王平贤医生的科普号
王平贤 主任医师
陆军军医大学新桥医院
泌尿外科中心
820粉丝39万阅读
张保医生的科普号
张保 主任医师
航天中心医院
泌尿外科
570粉丝94.9万阅读
-

 推荐热度5.0金迪 主治医师上海交通大学医学院附属仁济医院(东院) 泌尿外科
推荐热度5.0金迪 主治医师上海交通大学医学院附属仁济医院(东院) 泌尿外科膀胱癌 515票
泌尿系肿瘤 9票
肾肿瘤 5票
擅长:擅长泌尿系统肿瘤,尤其是膀胱肿瘤的早期诊断,手术和综合治疗,擅长达芬奇机器人辅助下膀胱癌根治术以及腹腔镜膀胱癌根治术,原位新膀胱术以及回肠膀胱术,高危非浸润性膀胱肿瘤的保膀胱综合治疗(包括术前新辅助化疗,保膀胱化疗,免疫治疗等等)。同时擅长膀胱软镜检查,膀胱癌的腔内灌注治疗和BCG免疫治疗,晚期尿路上皮癌的全身化疗和PD1免疫治疗。 -

 推荐热度4.7曹明 副主任医师上海交通大学医学院附属仁济医院(东院) 泌尿外科
推荐热度4.7曹明 副主任医师上海交通大学医学院附属仁济医院(东院) 泌尿外科膀胱癌 530票
肾肿瘤 29票
泌尿系肿瘤 20票
擅长:盆腹腔复杂肿瘤手术,尤其擅长膀胱切除术后原位新膀胱重建,血管重建,输尿管重建,精通机器人及腹腔镜手术,包括保留神经的前列腺癌根治术,复杂肾脏肿瘤的保肾手术等。在全国各省数十家医院进行过手术演示及会诊,完成全膀胱手术、前列腺癌根治术及肾脏肿瘤手术。学术研究主攻膀胱肿瘤创新药物及检测,开展多项保留膀胱的综合药物治疗临床研究。 -

 推荐热度4.6胡海龙 主任医师天津医科大学第二医院 泌尿外科
推荐热度4.6胡海龙 主任医师天津医科大学第二医院 泌尿外科膀胱癌 183票
泌尿系肿瘤 14票
泌尿系疾病 12票
擅长:擅长最新型号达芬奇机器人手术包括:膀胱切除术,新膀胱手术,回肠导管手术,全腹腔镜下输尿管肿瘤切除术,全腹腔镜下肾盂肿瘤切除术,肾上腺肿瘤切除术,肾积水成型手术,输尿管成型手术,输尿管损伤修补手术。 擅长应用等离子电切环,针状电极,钬激光,铥激光,2微米激光等能量平台进行膀胱肿瘤整块切除 擅长肿瘤个体化综合治疗包括:靶向治疗,免疫治疗,化疗及联合治疗 承担全球及全国尿路上皮癌(膀胱癌,肾盂癌,输尿管癌)多中心临床研究,免费让合适的患者用上最新的治疗方案




