精选内容
-
亚肺叶那些事儿(二)——磨玻璃肺结节的专属术式?
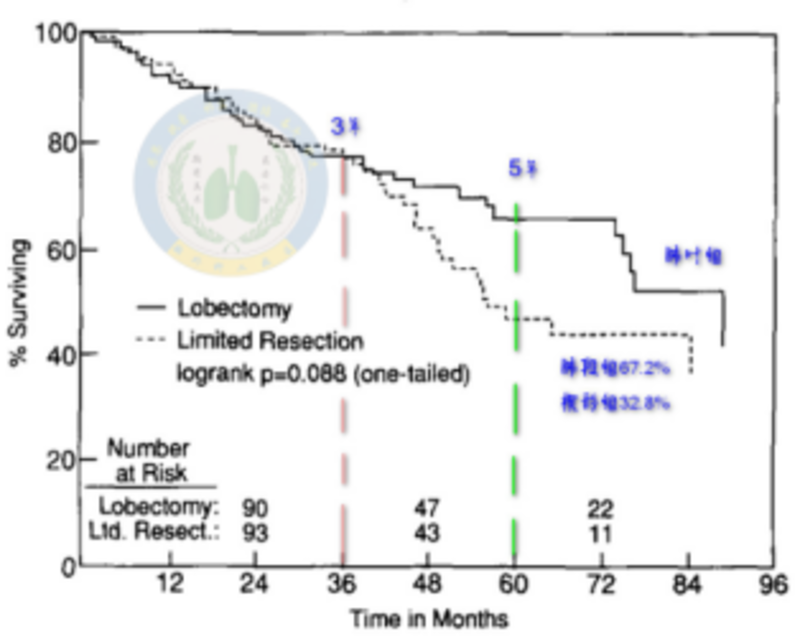
上期文章我们回顾了肺癌外科的术式沿革以及胸外科对亚肺叶的持续探索历程。作为一项探索中的术式,首先必须确认它的优势,同时要找到适合的患者人群,通过开展临床试验以获取证据,这是循证医学的要求,是一种治疗方法走入临床实践规范的必由之路。一、亚肺叶切除的优势与挑战胸腔镜和亚肺叶是胸外科发展史上的两大重要里程碑。胸腔镜通过降低开胸的创伤,达到了切口层面的微创,即“切口微创”;而亚肺叶切除属于更深层次的“器官微创”。前者(胸腔镜)在表,后者(亚肺叶)在里。如果胸腔镜下做亚肺叶切除,“内外兼修”,微创优势将更明显。但除了优势,必须看到亚肺叶面临的挑战,这也是在亚肺叶治疗肺癌必须回答的问题——缩小了手术范围,与标准的肺叶切除相比,总生存期会不会下降,术后复发率会不会增高?要回答这个问题,临床上常用而且比较直观的方法是通过生存曲线图和统计学方法,评估不同术式之间哪一种疗效更有优势,涉及到两项重要指标:1.生存期和生存率(overallsurvival,OS)。对早期肿瘤,治愈和生存是第一要务,常用指标是5年生存期和生存率,在当今肿瘤高发且年轻化的趋势下,甚至要评估10年乃至20年生存情况。2.无复发生存(relapse-freesurvival,RFS),特别是手术区域内的复发受到极大关注。再次复习北美肺癌研究小组(LCSG)开展的临床试验,研究结果中肺叶vs亚肺叶治疗I期肺癌的生存情况如图1所示,最初3年内,两种术式的曲线交织在一起,但第5年,两条曲线拉开,说明肺叶组的生存,也就是OS明显好于亚肺叶组。同时亚肺叶组复发率是肺叶组的3倍,也就是亚肺叶的RFS也明显低于肺叶组。这项研究之后,很多同类研究(图2)也未能打破这一魔咒,亚肺叶在生存和/或复发方面无法与标准的肺叶切除相比拟。二、选择合适的患者人群,在试验证据中深入探索亚肺叶的手术指征。综上所述,选择亚肺叶的底线原则是至少不降低生存,不增加术后复发,要综合OS/RFS指标,才能考虑亚肺叶带来的红利——微创和脏器保护。这样看,亚肺叶切除似乎陷入了“鱼和熊掌不可兼得”的悖论,如何打破这种僵局(图3)?进一步研究必须调整探索方向:第一,必须找到适合做亚肺叶的人群;第二,结合对肿瘤生物学行为和转移模式的研究以区分肺结节的危险度(高危vs低危);第三,针对特定人群开展临床试验,可以考虑采用非劣效检验,如果亚肺叶术后生存情况不比肺叶差,亚肺叶就可能成为和标准肺叶方案“共存”的另一种合理选择。现实临床实践中,很多新术式、新疗法都有这样“共存”的过程,就像靶向治疗、免疫治疗大行其道之时,化疗仍然是肿瘤科医生无法放弃的基础抗肿瘤手段一样。开展一项临床试验将耗费大量的人力物力,特别是早期癌,需要超长时间的随访,还要考虑试验中患者的依从性,伦理等要素,研究实施起来要求非常严格,毕竟对于早期癌,手术是治愈的唯一手段,选择合适的术式可以理解成“一锤子买卖”,显然从试验设计,患者群体还是随访时间,既往国内外的研究都不足以指导当前日趋精准化、个体化的临床实践。纵览国际上林林总总的众多亚肺叶研究,唯日本的JCOG系列和美国的CALGB140503是符合这些严苛标准的,但考虑到发病人群和治疗理念的不同,JCOG系列更值得国内同道借鉴和参考。该研究系列集日本国内50多家权威医疗中心的通力合作,历经2002年到2021年,20年磨一剑,单是这种匠人精神的执着,足以令人敬佩。三、亚肺叶探索之路——JCOG研究解读JCOG是日本临床肿瘤学会的缩写,研究命名的前两位数字是研究启动的时间,比如JCOG0201是2002年启动,1211是2012年开始,该系列包括4项重要研究,针对的目标人群是近年来发病率逐年增高的外周型肺结节,尤其是磨玻璃肺癌,“磨玻璃”是对结节影像特征的描述,顾名思义,薄层CT显示的云雾状淡薄阴影,其密度不足以掩盖肺的本底结构(肺血管或气道的纹理),称为磨玻璃病灶。根据其密度、大小、实性成份比例和空泡、牵拉征等表现,可判断病理层面的侵袭程度。JCOG0201是其他3项研究的重要基础,该项目根据CT影像特征中的两项参数将肺结节人群分组,并进一步通过其他3项试验的验证或对照研究确定亚肺叶的适合人群和手术指征,可以说是JCOG0201衍生了JCOG0804/1211/0802(图4),因此本文将重点解读JCOG0201研究。JCOG0201招募了来自日本31所权威医疗中心的肺结节患者,最终543例患者进入研究队列,首先通过手术切除探索影像特征与结节病理的关联度,接下来对患者进行长期随访以获得最终的生存数据。JCOG0201很重要的贡献是磨玻璃肺结节危险度分级,采用了两项参数(图5):薄层CT显示的结节大小(最大径,φ),和实性成份占比(实性部分最大直径/肿瘤最大直径,CTR)。根据这两项参数将患者分为4组(图5):A组:φ≤2cm,CTR≤0.25;B组:φ≤3cm,CTR≤0.5;C组φ≤2cm,CTR>0.5;Dφ≤3cmCTR>0.5。经过肺叶切除术后,研究首先分析哪组患者可能对应病理上的非浸润癌,结果发现,A组患者的CT特征预测病理诊断为非浸润癌的敏感度96.4%,特异度为98.7%,如果按国际标准定义的非浸润癌CT参数(直径小于2cm,CTR小于0.5),也就是当CTR从0.25扩大至0.5,相当于JCOG定义的AB两组综合后的标准,这时预测病理非浸润癌的特异度显著降低至30.4%。当然这只是根据影像-病理对照分析的结果,实际为了检验这一结果的效能,需要继续评估前文提到的OS/RFS生存指标,毕竟,生存数据才是确定肿瘤生物学行为的金标准!当所有入组患者经10年随访后,长期生存数据显示,A/B组的生存均十分优异,OS分别为94%和92.7%,这时研究组进行第二次修订,确定CT直径≤3cm,CTR≤0.5的结节,也就是A+B组,才是关联病理非浸润癌的群体,这部分患者可能是亚肺叶切除的最佳适宜人群。综合影像特征-病理结果-10年生存结果,才能确定进一步的研究策略,即通过对影像特征分组,对应不同患者群体,接受不同的手术方式,如图6所示,A/B两组均可采用亚肺叶切除,采用验证性分析,不设对照组;其中A组可采用简单的楔形切除术式,对应0804研究;B组可能适合楔形或肺段切除,需要根据具体情况分析,对应1211研究;C组对应病理的浸润癌,是否适合做亚肺叶需要做严格的随机对照研究,这也是被重点关注的研究JCOG0802;D组患者10年生存仅68%,在身体耐受的前提下,只能选择肺叶切除,不能缩小手术范围。四、本期小结:1.胸腔镜和亚肺叶是当代肺癌外科发展的里程碑事件,胸腔镜技术已经纳入临床规范,但亚肺叶的指征需要进一步探索,包括对适宜人群的选择,早期肺癌生物学行为的研究和转移模式的分析等。2.磨玻璃肺癌的CT影像特征与病理侵袭度具有良好的关联性。3.JCOG研究是目前唯一适合中国人群亚肺叶临床实践的重要研究,其中JCOG0201是其他研究的重要基础,该研究确认了磨玻璃肺结节灶的CT影像特点与病理侵袭度的高度关联性,将患者分组并选择不同的个体化术式,其研究结果可以指导手术医生“读片手术,挂图作战”!
 郭洪波医生的科普号
郭洪波医生的科普号 2022年05月19日
2022年05月19日 1000
1000
 1
1
 2
2
-
肺楔形切除术是胸外科医生的基本功
 胸外科吴亮医生的科普号
胸外科吴亮医生的科普号 2022年05月10日
2022年05月10日 575
575
 0
0
 9
9
-
「瑞金胸外」2021年学术论文盘点
2021年,上海交通大学医学院附属瑞金医院胸外科在医院领导的关心和科研处的指导下,科室全体医护人员和研究生在国内外学术期刊上共发表了22篇学术论文,其中SCI文章16篇,累计影响因子94.75分,平均5.92分,两项临床试验结果均发表于中科院1区期刊。为比较机器人和胸腔镜辅助肺叶切除术后的短期疗效和长期生存,我们进行了该项单中心、开放、前瞻性随机对照临床试验,本文首先报道了该项临床试验的短期研究结果。2017年5月至2020年5月,研究共纳入了320例非小细胞肺癌患者,随机化分组,并分别予以机器人辅助肺叶切除术(157例)或胸腔镜辅助肺叶切除术(163例)。主要研究终点为3年生存率和淋巴结清扫情况。研究的短期结果显示,两组均未出现围手术期死亡病例,机器人组和胸腔镜组在围手术期并发症发生率、手术时间、术后住院天数等短期疗效指标均未见差异。机器人组的术中出血轻度改善,而在术后总胸引量、住院总费用和间接费用方面存在劣势。淋巴结清扫方面,机器人组在淋巴结清扫总数、N1淋巴结清扫数目和淋巴结清扫站数方面具有优势。本研究为世界首次发表的机器人对比胸腔镜肺叶切除术随机对照临床试验,首次前瞻性地证实了机器人肺叶切除术的安全性和可行性,并揭示了机器人手术在淋巴结清扫方面的优势。为临床实践中肺叶切除的术式选择提供了证据支持,具有重要的学术影响。后续进一步的随访,则将解答机器人辅助肺叶切除术对肺癌患者长期生存的影响。本研究目的在于探究术前帕博利珠单抗联合放化疗治疗可切除食管鳞癌的安全性和可行性(NCT03792347)。研究入组20例可切除食管鳞癌患者(不基于PD-L1表达水平筛选患者),术前予以帕博利珠单抗联合同步放化疗治疗。术前治疗方案包括:卡铂(AUC=2,1周1次,共5次),紫杉醇(50mg/m2,1周1次,共5次),放疗(共23次,每次剂量1.8Gy,1周5次)以及帕博利珠单抗(2mg/kg,治疗开始的第一天和第22天给药)。在术前治疗完成后的4-6周内,患者接受食管癌根治术。主要研究终点设定为安全性,次要研究终点包括可行性、病理完全缓解率和影像学缓解率。通过手术切除标本的免疫组化和免疫荧光检测,进一步评估CD8阳性T细胞的免疫特征。19名患者完成新辅助帕博利珠单抗联合同步放化疗治疗,1名患者由于白细胞减少的不良反应未接受末次化疗。13名患者(13/20,65%)出现三级及以上不良反应,1名患者出现五级不良反应。最常见的三级不良反应为淋巴细胞减少(12/13,92%)。18名患者在术前治疗完成后的4-9周内接受食管癌根治术,病理完全缓解率为55.6%(10/18)。病理完全缓解组患者的手术切除标本中,TCF-1阳性细胞比例显著高于非病理完全缓解组(P=0.010)。本研究是新辅助免疫治疗在可切除食管鳞癌中的首次探索,认为术前帕博利珠单抗联合同步放化疗方案安全可行,未导致手术延期,治疗后可切除肿瘤的病理完全缓解率达55.6%。为进一步评估该项新辅助治疗方案的有效性,一项II期多中心研究正在开展(NCT04435197)。对于晚期NSCLC患者推荐以铂类为基础的化疗或分子靶向药物,但耐药的产生阻碍了患者从这些治疗中充分受益。簇集素(Clusterin,CLU),也称为载脂蛋白J,是一种多功能分子伴侣,由多种组织产生,存在于大多数生物体液中。有研究报道,CLU的高表达赋予不同肺癌细胞系对化疗和放疗的抵抗力。通过使用抑制CLU产生的第二代反义寡核苷酸(ASO)Custirsen(OGX-011)沉默CLU,不仅可以使细胞对化疗和放疗敏感,还可以降低它们的转移潜力。本文回顾了将CLU与NSCLC联系起来的大量文献,更新了CLU的研究现状,以更好地了解这种独特的蛋白质并开发更有效的抗CLU治疗。漏气是肺部术后的常见并发症之一,本研究旨在探索肺术后漏气的潜在危险因素,并以此构建术前的漏气预测模型。研究纳入2014年1月至2018年1月于我院行肺部手术的肺恶性肿瘤患者。术后持续漏气(PAL)的定义为术后漏气时间持续5日。基于患者的临床资料分析PAL的危险因素。采用多因素逻辑回归鉴别独立危险因素,并基于回归模型绘制列线图,以2018年2月至2018年9月的患者队列进行内部验证。总计1511例患者符合入组标准,纳入分析。PAL的总发生率为9.07%(137/1511)。年龄、FEV1%、手术类型、手术技术、吸烟史作为独立危险因素,纳入最终预测模型。基于多因素逻辑回归模型绘制列线图。模型构建组的C指数为0.70,内部验证组的C指数为0.77。模型构建组及内部验证的goodness-of-fit检验均无显著性。本预测模型及列线图具有良好的PAL术前预测效能。基于此模型,可于术前预测肺恶性肿瘤患者的PAL风险,并据此采取预防手段。定位是肺结节诊疗的重要环节,术前定位是当前较为主流的定位选择。由于术前定位与手术之间存在患者转运和一定的等待时间,可能提高气胸、出血风险,并增加患者痛苦。术中定位可在患者麻醉后完成,定位完成后即刻手术,因此减轻了患者痛苦并降低了并发症风险。然而,当前的术中定位技术对设备和技术人员提出了较高要求,因此推广受限。本课题结合了当前最新的虚拟现实技术,对肺结节术中定位方案进行了创新。自2019年6月起,课题组通过在犬模型中植入肺部病灶完成动物模型构建,随后基于胸部CT图像制定术中肺结节定位方案,将既定方案导入AR眼镜设备。在动物接受全身麻醉后,在AR图像引导下,完成肺结节术中定位。结果显示,AR引导下的肺结节定位技术在犬模型中是安全有效的,平均定位操作时间为6分钟,肺部病变与标记物之间的平均距离为1.9mm,未观察到显著的气胸和出血。本技术具备定位时间短、定位精准等优势,且仅需消费级AR设备、定位器械和相应的软件即可实现,为肺结节定位提供了潜在的更加安全、经济的技术选择。该项技术在动物模型中得到了良好验证,后续仍需临床试验进一步证实其有效性和可行性。瑞金胸外团队于2020年在胸外科顶级期刊TheJournalofThoracicandCardiovascularSurgery发表了一项机器人对比胸腔镜肺段切除术的倾向性评分匹配研究,通过多中心的回顾性数据,揭示了机器人肺段切除术的短期治疗效果与胸腔镜手术相当,在N1淋巴结清扫方面更具优势,但手术花费也更多。此项研究发表后吸引了各国学者展开热烈讨论,先后发表6篇述评,碰撞学术火花。本文围绕“时间与金钱成本”、“实际临床意义”这两大讨论热点,针对各国学者此前提出的疑问一一进行答复,呼吁在理解与尊重的基础上积极展开学术讨论,并期待更多前瞻性研究提供高质量数据。本研究旨在比较RATS和VATS在解剖性肺切除术中的长期和短期结果。我们检索已发表的研究,提取长期结果(无病生存率和总生存率)和短期结果(30天死亡率、术后并发症、开放手术中转率和淋巴结分期),基于风险比(HR)和优势比(OR)的95%置信区间(CI)进行比较和测试。共纳入25项研究,包含50404名患者(RATS7135名,VATS43269名)。RATS组的无病生存期长于VATS组(HR:0.76;95%CI:0.59-0.97;P=0.03),总生存期也有相似趋势但无统计学差异(HR:0.77;95%CI:0.57-1.05;P=0.10)。RATS组的30天死亡率显著降低,两组的术后并发症发生率、中转开放手术率和淋巴结分期没有显著差异。通过分析得出结论:对于解剖性肺切除术,与VATS相比,RATS具有相似的短期结果和潜在的长期生存获益。自噬在癌症中具有双重功能,但其在食管癌中的作用仍知之甚少。在本研究中,我们探讨了自噬在食管癌中的预后价值。使用来自癌症基因组图谱(TCGA)的158名原发性食管癌患者的RNA测序数据,包括食管腺癌和鳞状细胞癌,得到差异表达的自噬相关基因(ARG):DNAJB1、BNIP1、VAMP7和TBK1,GO和KEGG分析揭示了与这些ARG相关的信号通路。使用Cox分析来评估TCGA食管癌队列中ARG与总生存期(OS)之间的关联,并根据这些ARG将食管癌患者分为高危组和低危组[HR=1.508,95%CI:1.201-1.894,P<0.001]。在测试集中,构建风险评分在多变量分析中仍然是一个独立的预后因素(HR=1.572,95%CI:1.096-2.257,P=0.014)。预测1年生存率的受试者工作特征(ROC)的曲线下面积(AUC)对预测模型显示出更好的预测能力。训练和测试组的AUC分别为0.746和0.691。本研究在独立队列中成功验证了四种ARG的预后特征,同时构建了预后列线图,改善个体化结果的预测,强调了自噬在食管癌患者预后中的重要作用。本研究旨在展示机器人辅助微创食管切除术(RAMIE)的学习曲线,对2015年5月至2020年8月期间由同一位外科医生进行IvorLewis食管切除术(胸内吻合)的前124名连续患者进行了回顾性分析。应用风险调整累积总和(RA-CUSUM)分析来生成针对主要并发症发生率的RAMIE学习曲线,这反映了技术熟练程度。30天的总体并发症发生率为38.7%,而主要并发症的发生率为25.8%。学习曲线分为两个阶段:阶段I,初始学习阶段(案例1-51);阶段II,熟练阶段(案例52-124)。当我们将熟练阶段与初始学习阶段进行比较时,主要并发症发生率(37.3%对18.7%,P=0.017)、总手术时间(330.9±55.6对267.3±39.1分钟,P<0.001)和住院时间(10[IQR,9-14]天对比9[IQR,8-11]天,P=0.034)显著下降。总结来说,RAMIE的学习曲线由两个阶段组成,至少需要51个案例方能达到技术熟练。术后肠内营养已广泛应用于食管癌,但术前营养,尤其是免疫增强营养(IEN)的有效性和安全性仍存在争议。这项荟萃分析旨在定量探索术前营养是否能改善可切除食管癌患者术后并发症发生率和死亡率。在Medline、Embase、Cochrane和临床试验数据库中进行系统检索后,纳入了随机对照临床试验和观察性研究,这些研究都比较了术前营养支持和未进行术前营养支持的食管癌患者术后结果。随机效应模型应用于主要结局(总体并发症发生率、住院死亡率)和次要结局(感染并发症发生率、吻合口瘘发生率、术后住院时间)的荟萃分析。通过定性分析评估管饲营养的并发症和围手术期的体重减轻,并针对术前免疫营养/标准营养、随机对照试验进行了亚组分析。分析共纳入了15项研究,包含了1864名参与者。整体荟萃分析发现,术前营养可以减少感染并发症(OR=0.51,95%CI[0.26,0.98];I2=48%)和住院时间(平均差=-2.10天,95%CI[-3.72,-0.47];I2=78%),而总体并发症的发生率(OR=0.76,95%CI[0.52,1.11];I2=32%)、院内死亡率(OR=1.03,95%CI[0.41,2.61];I2=12%)和吻合口瘘发生率(OR=1.05,95%CI[0.69,1.58];I2=0%)没有显著差异。术前免疫营养亚组显示出更突出的获益,管饲营养的并发症发生率低(1.6-16%)。总之,食管癌患者术前营养安全可行,在感染并发症发生率和住院时间方面有获益;与标准营养相比,免疫营养具有更多优势。自噬和细胞凋亡在食管鳞状细胞癌(ESCC)预后评估和治疗中的作用仍有待阐明,因此我们对ESCC的组织病理学进行了回顾性研究,探索Beclin-1和Bcl-2蛋白(与自噬和凋亡相关)在食管癌组织中的表达,并分析了这些蛋白对食管癌预后的意义。在本研究中,Beclin-1在ESCC中的表达水平显着低于邻近组织(p<0.01),而Bcl-2的表达水平显示出相反的趋势(p<0.01)。此外,Beclin-1的低表达与更晚期的ESCC分期和淋巴结转移有关。然而,Bcl-2的高表达与更晚期的ESCC分期、更深的肿瘤侵袭和淋巴结转移有关。此外,Bcl-2表达与OS之间的关系不显著(p>0.05),而Beclin-1表达与OS显著相关(p<0.05)。亚组分析显示,Beclin-1表达与高表达Bcl-2组的OS显著相关,但与低表达Bcl-2组的OS无关。重要的是,在EC9706细胞中,结合Bcl-2的高表达,Beclin-1的上调或下调能够显著地上调或下调侵袭。这些发现表明,自噬和凋亡状态及其活动的差异可能促进恶性肿瘤分化,这可能导致更具侵袭性的ESCC表型和更差的生存预后。在这里,Beclin-1被证明是高表达Bcl-2人群中ESCC患者的有前景的预后生物标志物和治疗靶点。本例肺原发性腺泡细胞癌是有史以来报道的最大肿瘤,也是首例通过根治性右全肺切除术治疗的病例,同时伴有严重纵隔移位的情况也非常罕见。经手术治疗,患者痊愈,病情稳定,随访2年无复发转移。本例与已报道的其它病例共同表明:肺原发性腺泡细胞癌恶性程度较低,手术治疗的预后和治疗效果较为满意。食管癌根治性切除术后肠内营养(EN)的临床价值在住院期间已得到广泛认可;然而,患者出院后是否应在家中继续使用EN尚不明确,尤其是对于老年患者。因此,本研究旨在探究持续EN对接受根治性食管癌手术的老年患者的营养和免疫状态的影响。我们将2016年10月至2018年10月期间在本中心接受食管癌手术治疗、符合条件的老年患者60例随机分为EN组和对照组,每组30例。其中,EN组出院后除日常饮食外,继续每日口服EN制剂(Ensure®);对照组的患者在出院后仅接受常规饮食。在出院时和出院后的第4周和第8周评估营养状况和免疫指标,在EN组和对照组之间进行比较。结果显示,在出院时EN组与对照组的BMI、PG-SGA评分、血红蛋白、血清白蛋白、血清前白蛋白、CD4和CD8T细胞计数、CD4/CD8比值、IgA、IgG和IgM无显著差异(均P>0.05)。出院后第4周,EN组的血清前白蛋白水平显着高于对照组(P<0.05)。第8周,EN组的BMI、PG-SGA评分、血清白蛋白、血清前白蛋白、CD4、CD8T细胞计数、CD4/CD8比值、IgA、IgG、IgM均显着高于对照组(均P<0.05)。因此,家庭EN有助于提高老年食管癌根治性手术患者术后的免疫功能,值得临床推广。为了优化其功效,家庭EN应在出院后持续不少于八周。近年来,随着CT的普及,越来越多的早期肺癌被发现,肺段切除术在临床上得到广泛应用。段间平面的形成是肺段切除术中最关键的一步,目前识别段间平面的方法很多。此外,由于复杂的解剖变异,几十年来段间平面的解剖一直是胸外科医生的挑战。本研究聚焦于不同方法在肺段切除术中段间平面的识别和解剖中的安全性和有效性。简政,张亚杰,张家豪,李鹤成.2022年V1版《NCCN小细胞肺癌临床实践指南》更新解读[J].中国胸心血管外科临床杂志,2021,(11):1272-1276.陈香,张亚杰,李鹤成.免疫治疗在恶性胸膜间皮瘤中的应用[J].中国胸心血管外科临床杂志,,():1-5.张家豪,张亚杰,王洁,李鹤成.2021年V1版《NCCN非小细胞肺癌临床诊治指南》更新解读[J].中国胸心血管外科临床杂志,2021,(03):271-277.陈学瑜,赵广垠,徐敬慈,陈小勇,朱良纲,李鹤成.102例CT引导下术前Hookwire定位肺部结节的临床分析[J].中国胸心血管外科临床杂志,,():1-6.董懂,韩丁培,曹羽钦,吴晗,陈凯,项捷,车嘉铭,朱良纲,杭钧彪,李鹤成.《单孔胸腔镜手术治疗肺癌中国专家共识》解读[J].中国胸心血管外科临床杂志,2021,(02):137-145.陈香,韩宇,张亚杰,李鹤成.机器人手术系统在不同分期肺癌根治术中的应用[J].机器人外科学杂志(中英文),2021,(01):10-16.
 李鹤成医生的科普号
李鹤成医生的科普号 2022年05月08日
2022年05月08日 399
399
 0
0
 0
0
-
什么是袖式肺叶切除?为什么要做袖式切除?
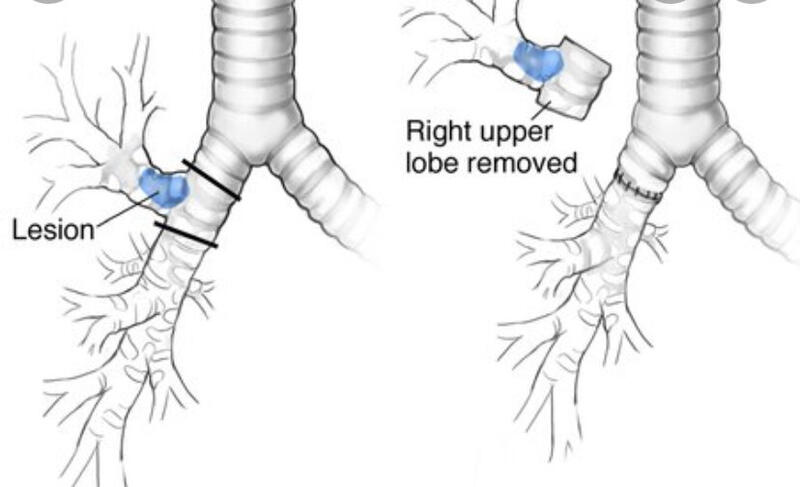
袖式肺叶切除术是一种较为复杂的胸外科手术,与常规肺叶切除术相比,其不同之处在于:在常规肺叶切除术中,医生通常只需要在根部切断肺叶支气管;而袖式切除则需要在支气管根部的近、远端一定距离上切断上一级和同一级支气管,然后再把支气管切缘像接“袖子”一样缝合连接起来。这就意味着袖式切除术会留下一个支气管吻合口。大家都知道,存在吻合口就面临着愈合不良、吻合口瘘的风险,这也是这种术式最主要的术后并发症之一,对患者的威胁很大。那么,为什么要使用这种术式呢?因为肿瘤病灶的部位。如果病灶不是长在较小的支气管或肺组织的外周部位,而是长在肺叶支气管这种较大支气管的根部或开口位置,依据外科手术的原则,支气管的切缘需要距离病灶一定长度。这就意味着医生不可以紧贴着肿瘤边缘切断支气管,这样有可能造成肿瘤残留,导致愈合不良或肿瘤复发。因此,切缘需向叶支气管开口的远近端推移一定距离,以避免残留肿瘤细胞。于是,袖式切除术就成为了必然选择。这种术式可以在切除病变肺叶的同时,保留余肺的同一级支气管,从而最大程度上保留患者的肺功能。
 逄旭光医生的科普号
逄旭光医生的科普号 2022年05月07日
2022年05月07日 2869
2869
 0
0
 1
1
-
胸外科围手术期如何进行肺功能锻炼?
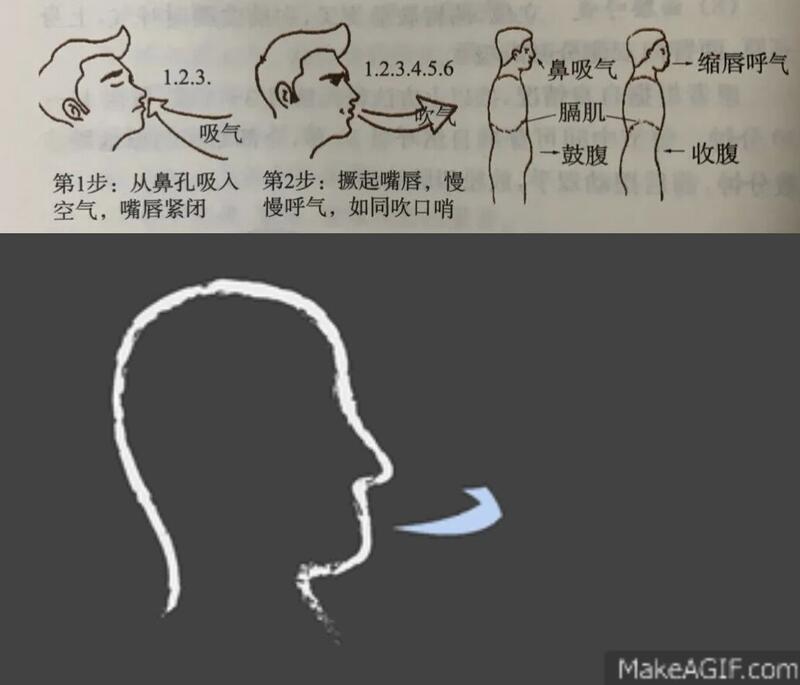
手术是胸外科很多疾病的重要治疗手段,良好的肺功能是保障手术顺利开展的必要因素,而肺功能受损的患者会增加围手术期并发症的风险,并影响远期生活质量和预后。因此,术前我们除了要对患者进行肺功能评估以外,也需要指导患者进行适当的肺功能锻炼以保证手术的安全进行,术后的患者也需要尽早开始肺功能锻炼以及气道管理,以减少并发症的发生,加快术后的肺复张、肺功能的恢复。”那么常用的肺功能锻炼方法有哪些呢?简单介绍几种方式”1缩唇呼吸方法:练习在嘴唇半闭(缩唇)时呼气,类似于吹口哨的嘴型。原理:这个方法可在气管支气管内产生压力差,防止细支气管由于失去放射牵引和胸内高压引起的塌陷。要点:吸气小,呼气长。可以避免了气道塌陷而帮助控制呼气。适用:基础肺功能较差的患者,也同样适用于术后,可以帮助肺复张和肺功能恢复。2腹式呼吸方法:吸气时,采取仰卧或舒适的坐姿,可以把一只手放在腹部肚脐处,放松全身,先自然呼吸,然后慢慢吸气,最大限度地向外扩张腹部,使腹部鼓起,胸部保持不动。呼气时,腹部自然凹进,向内朝脊柱方向收,胸部保持不动。最大限度地向内收缩腹部,把所有废气从肺部呼出去,循环往复,保持每一次呼吸的节奏一致。原理:腹式呼吸是让横膈膜上下移动。由于吸气时横膈膜会下降,把脏器挤到下方,因此肚子会膨胀,而非胸部膨胀。呼气时横膈膜将会比平常上升,因而可以进行深度呼吸,吐出较多易停滞在肺底部的二氧化碳。要点:由鼻慢慢吸气,鼓起肚皮,每口气坚持10~15秒钟,再徐徐呼出,每分钟呼吸4次。做腹式深呼吸每天锻炼5~30分钟为宜,也可与胸式呼吸相结合。适用:基础肺功能较差的患者,也同样适用于术后,可以帮助肺复张和肺功能恢复。3吹气球锻炼方法:选择一个大小、厚度、弹性适中的气球。先深吸一口气,然后稍微屏住呼吸,对着气球口,缓慢的把气体吹入气球,一直到刚才深吸气的气体都被吹出,直到吹不动为止。原理:能把肺部的多余空气完全排出体外,从而能够有效地增强肺活量。要点:鼻子吸气,嘴巴吐气。吹气球时需要确认嘴巴包紧气球口,以免漏气,完成一次练习的时间控制在3到4秒,强调缓慢吹气,不能贪快。每天重复练习3-4次。适用:术前术后均适用。4主动循环呼吸技术方法:包括三个动作:平静呼吸、扩胸、用力哈气。可以三个动作灵活组合适用。可以是:扩胸→平静呼吸→哈气→平静呼吸,也可以是:扩胸→平静呼吸→扩胸→平静呼吸→哈气→平静呼吸→哈气→平静呼吸。平静呼吸:常用半卧位或坐位,能让呼吸肌放松,减少呼吸困难,提高肺容积。正常呼吸3到4次放松。扩胸:缓慢深吸气,吸气末屏气3到5秒,然后放松呼气。可以做3-4次。用力哈气:保持嘴和声门(喉咙)开放,用力呼气,发出“哈~”的声音。此动作可以加快呼气流速,促进痰液排出。原理:这是一组特定的呼吸练习方法,属于呼吸训练中气道廓清技术的一种,旨在去除支气管中多余的分泌物。要点:每次锻炼10分钟左右。咳嗽剧烈、呼吸困难、气道痉挛的情况可以增加平静呼吸时间。适用:术前术后气道分泌物多的患者,尤其适用于术后排痰困难的患者。5心肺功能锻炼适当爬楼训练、慢跑、打太极拳,能同时锻炼心肺功能。要点:运动场合选择空气流通好的地点。运动量量力而行,以不累、不挑战身体极限为标准,循序渐进。爬楼时以向上爬楼为主,下楼时尽量坐电梯减少膝盖受损。如果出现明显的胸痛、难以忍受的呼吸困难、冒虚汗、面色苍白,就要停止测试;如果在近一个月内有过心绞痛、心肌梗死、心动过速、严重的高血压(舒张压>100毫米汞柱,收缩压>180毫米汞柱),或其他危险因素,如骨关节疾病、神经系统疾病导致行走困难等,也不推荐进行此类锻炼。适用:一般情况好,无严重基础疾病的患者。同样适用于术后恢复期患者。6气道管理除了肺功能锻炼、气道分泌物排出等锻炼方法外,术前建议戒烟1-2周,避免接触有毒有害气体,以改善气道环境。如存在气流受限、肺通气功能下降的情况(FEV1/FVC<70%),可以先吸入长效支气管扩张剂,比如噻托溴铵、欧乐新等改善肺通气功能。如合并有肺部感染,需先使用药物控制感染,同时有条件的患者还可以雾化吸入支气管扩张剂、化痰药等湿化、扩张气道。做好这些呼吸功能锻炼,可以使手术患者呼吸更轻松、大大改善生活质量和远期预后,也可以让原本肺功能较差不能耐受手术的患者重新获得手术机会。有需要的患者,赶快做起来吧。
 叶波医生的科普号
叶波医生的科普号 2022年05月06日
2022年05月06日 1155
1155
 1
1
 7
7
-
伍宁说肺结节手术2-肺叶肺段和楔形切除损伤多少肺组织和肺功能,术后能恢复多少?
肺叶切除是早期肺癌标准的手术治疗方式,但是在临床诊疗过程中发现,对于一部分很早期的肺癌,亚肺叶切除和肺叶切除具有一样的预后,这就给外科医师新的思考,亚肺叶切除可以保留更多的肺功能,患者的生活质量明显优于肺叶切除,这也是亚肺叶切除这些年兴起的重要原因。亚肺叶切除包括楔形切除和肺段切除,楔形切除的优点是操作方便,切除的肺组织最少,主要适用于位于外周1/3小结节的切除。肺段切除需要单独处理肺段的动脉,静脉尤其是支气管,因此肺段切除的范围是固定的,就是肺段支气管所属的全部肺组织,一般而言,肺段切除范围大于楔形切除,但是小于肺叶切除。但是肺段切除和肺叶切除一样,都是解剖性切除,也就是根治性切除手术。肺结节手术,首先考虑的是根治程度,另外关注的重点就是术后肺功能恢复程度,保留的肺功能和生活质量直接相关,因此切除肺组织的多少直接决定了生活质量。工作中接触的患者往往对肺组织的切除程度缺乏直观的认识,这篇文章主要讲解不同手术切除方式,术后肺功能恢复的程度。先看下面的图片,从左到右依次是楔形切除,肺段切除和肺叶切除,可以很直观的看出,楔形切除肺组织损失最少,肺段切除居中,肺叶切除最大。最右边的示意图是肺段的划分,每一个肺叶是由多个肺段构成,上叶由3个肺段,中叶由2个肺段,下叶由4个肺段构成,精准的肺段切除,一般是一个肺叶的1/3-1/4,因此单独一个肺段切除的体积就是整个肺叶的1/3。下面一个例子,便是近期一个手术患者,左肺下叶背段的磨玻璃结节,直径约1cm,我给患者做了左肺下叶背段切除,背段大概占下肺叶体积的1/4,切除下来的肺标本组织就是第二张图片,拿在手上大家可以感受下肺组织的大小,下面纱布的宽度大概是10cm,缝线地方就是肺癌组织,最终病理是微浸润腺癌。大家也可以由肺段的体积初步估计肺叶的大小。肺是有弹性的,切除的肺组织不能再生,但是可以由临近肺组织体积的膨大,填充相应的空间,所以肺结节切除术后,胸腔一样是填满的,但是肺功能多少都会有损失,这个损失的比率,也是临床医生必须估量的指标,也直接决定到患者的手术耐受和术后生存质量。有相关研究评估术后肺功能的恢复程度,这里引入一个肺功能的评价指标,第1秒用力呼气容积FEV1,在医院做过肺功能检测的都知道,测量肺功能首先要尽力吸气,然后尽力呼出气体,测量第一秒内最大呼气量就是FEV1,是判断通气功能最基本的指标。我们先看日本同行的一个研究,将肺癌手术患者分为肺叶切除组、肺段切除组和楔形切除组,研究了肺功能随时间变化的情况,测量和评估术后1秒用力呼气量(FEV1)与术前值的百分比,研究结果显示术后1年的时候,肺叶切除组FEV1为91.3%,肺段切除组为93.8%,楔形切除组为98.1%;术后5年的时候,肺叶切除组FEV1为86.2%,肺段切除组为91.1%,楔形切除组为94%;因此随着时间的延长,肺的生理机能下降,肺功能的损失有逐步放大的趋势,因此保留更多的肺功能,对于患者的长期生存质量特别重要。第二个是国内同行的研究,评估胸腔镜术后肺叶切除、肺段切除和楔形切除术后6个月的肺功能变化,研究结论是楔形切除对肺功能的影响最小。平均下来胸腔镜肺段切除术每个肺段损失5%的肺功能,而肺叶切除术每个肺叶损失10%的肺功能。综合以上研究可以明确,胸腔镜肺叶切除损失的肺功能最多,每个肺叶损失约10%;肺段切除损失的肺功能居中,每个肺段损失约5%;楔形切除最少。而且随着时间的延长,肺生理机能退化,肺功能损失有放大的趋势。楔形切除虽然损失最少,但是楔形切除不是根治性手术,每种手术的适用情况都应该根据实际情况综合判断,在手术根治和肺功能保留上达到最优平衡。伍宁科普文章视频荟萃门诊入院指南篇(伍宁门诊入院指南)伍宁门诊入院指南-如何找复旦大学附属华山医院胸外科伍宁医生挂号就诊?伍宁门诊入院指南-入院须知:复旦大学附属华山医院胸外科伍宁主任组患者入院准备事项肺结节/肺癌概述(伍宁说肺结节概述)伍宁说肺结节概述1-原位癌的形态特征、进展规律、手术干预时机和预后伍宁说肺结节概述2-磨玻璃结节随访时机,手术策略和预后伍宁说肺结节概述3-肺结节增长速度是多快,6个月随访会不会急剧增大耽误治疗伍宁说肺结节概述4-磨玻璃结节都是肺癌么,磨玻璃结节是怎样进展的,该怎样选择手术时机呢?检查篇(伍宁说肺结节检查)伍宁说肺结节检查1-胸部CT的种种:辐射剂量,增强CT,薄层和PET/CT选择伍宁说肺结节检查2-网上图文会诊必读,怎么用手机将CT图像完美拍下来,清晰显示肺部组织和小结节特征手术篇(伍宁说肺结节手术)伍宁说肺结节手术1-外科手术前需要停用或者调整药物(含中草药)须知伍宁说肺结节手术-肺叶肺段和楔形切除损伤多少肺组织和肺功能,术后能恢复多少?伍宁说肺结节手术-肺结节手术肺切缘和胸膜侵犯的测量和临床意义伍宁说肺结节手术-楔形切除,肺段切除和肺叶切除三种手术方式的优缺点和应用伍宁说肺结节手术5-肺结节有多少比例会消失,手术前需要消炎治疗么?伍宁说肺结节手术-磨玻璃结节进展形成的微浸润腺癌,是手术可以完全治愈的最后一道防线伍宁说肺结节手术7-原位癌是否需要手术辅助治疗篇(伍宁说肺结节治疗)伍宁说肺结节治疗-肺癌靶向治疗是什么?什么情况下需要靶向治疗?伍宁说肺结节治疗-肺癌是不是需要化疗,什么情况下需要化疗。肺癌预后篇(伍宁说肺结节预后)伍宁说肺结节预后-得了肺癌能活多久之一肺癌TNM分期和肺癌预后伍宁说肺结节预后-得了肺癌能活多久系列之二,磨玻璃结节预后好于同分期实性结节伍宁说肺结节预后-得了肺癌能活多久系列之三,手把手教你看懂病理报告中的生存密码案例篇(伍宁说肺结节案例)伍宁说肺结节案例-232双侧多个肺结节一次手术伍宁说肺结节案例-233多发肺结节:左肺5个结节一次切除,其中四个微浸润腺癌,一个原位癌视频篇(伍宁说肺结节视频)伍宁说肺结节视频-磨玻璃结节发展成的肺腺癌,预后怎么样?伍宁说肺结节视频-肺结节出现哪些变化趋势需要手术干预伍宁,副主任医师,副教授,医学博士。上海市医学会胸外科分会会员;上海市医师学会胸外科分会会员;中国抗癌协会肿瘤围术期整合康复专委会会员;上海市抗癌协会肿瘤营养学分会会员。2009年毕业于复旦大学医学院,2018-2019年美国匹斯堡大学医学中心(UniversityofPittsburghMedicalCenter)访问学者。2020/2-2020/4月赴武汉华中科技大学同济医学院附属同济医院光谷院区重症监护室参与新冠肺炎危重症患者抢救工作,通过有创呼吸机和ECMO等设备,成功救治众多极危重症患者。参编《单操作孔胸腔镜肺叶肺段切除手术图谱/复旦大学出版社》、《肺部小结节诊断与治疗/人民卫生出版社》等专业著作。主持和参与上海市卫生和健康委员会、国家基金委课题多项。发表SCI论著10余篇。擅长鉴别肺部结节和肺磨玻璃结节良恶性,判断肺结节所处的阶段(腺瘤样增生-原位腺癌-微浸润癌-浸润腺癌),制定随访计划和精准选择手术时机;最早开展肺小结节术前精准定位技术并应用于临床,同步开展肺结节立体定位肺段/亚肺段微创手术,肺叶切除和多级淋巴结彻底清扫手术,尤其擅长多发结节微创手术治疗(一次手术切除多肺叶结节/一次手术切除双侧肺多发结节),位置差结节(位置深/靠近肺门/靠近血管)的保留肺组织的微创手术。组建多学科门诊开展复杂肺癌联合放化疗免疫治疗以及靶向治疗立体综合治疗,反复耐药后多学科综合治疗。专家门诊:周五上午,华山医院总院(上海市静安区乌鲁木齐中路12号)门诊4楼32诊室。周三下午,华山医院浦东院区(浦东新区红枫路525号),E48诊室。特需门诊时间:周一下午,华山医院宝山院区(上海市宝山区陆翔路108号,地铁顾村公园站)门诊3楼343诊室。
 伍宁医生的科普号
伍宁医生的科普号 2022年05月01日
2022年05月01日 4987
4987
 12
12
 37
37
-
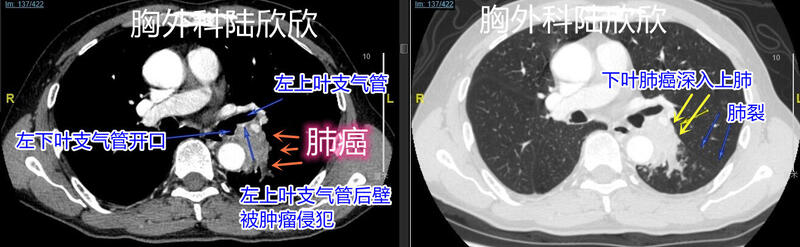
一例左全肺切除患者术后发生谵妄
谵妄是什么意思?谵妄是指一组综合征,又称为急性脑综合征。表现为意识障碍、行为无章、没有目的、注意力无法集中。通常起病急,病情波动明显。该综合征常见于老年患者。患者的认知功能下降,觉醒度改变,感知觉异常,日夜颠倒。谵妄并不是一种疾病,而是由多种原因导致的临床综合征。我曾经遇见一例左全肺切除术后的患者出现谵妄,比较危险。下面说说这个2019年春节后手术的病人。术前症状:咳嗽伴痰中带血一月余。术前我院气管镜:会厌、声带未见异常,气管粘膜光滑,环状软骨清晰、隆突锐利,右主支气管粘膜及各叶段开口均未见异常,左下叶开口新生物,平次级隆突水平(上下肺的支气管交界处),予活检。病理:左下叶开口(活检):鳞状上皮高级别上皮内瘤,癌变。上图,可见左下肺的中心型肺癌,肿瘤位于上下叶支气管交界处,总体位置偏向于下肺侧。但是,左边的图是纵隔窗CT,可见肿瘤侵犯上叶支气管的后壁,而且侵犯上叶支气管的后壁的长度比较长。右边的图是左边照片的肺窗CT,蓝色细箭头指示的是上下叶之间的肺裂,肿瘤侵犯肺裂前方的上肺。因此,此肿瘤试图只切除下肺,保留上肺是不行的。如果行袖状切除左下肺,进行左上叶支气管和左主支气管吻合,这时会面临两个不如意之处:1、左上肺支气管后壁的肿瘤切除不干净,会残留;2、左下肺肿瘤已经进入左上肺,试图保留左上肺肿瘤可能会残留。所以为了将肿瘤切除干净,只能进行全肺切除术。术前诊断:左下肺中央型肺癌,慢性阻塞性肺病。后来我进行了左全肺切除术。术后病理是中分化鳞癌,淋巴结没有转移。上图,左边的图是术后第一天的床旁胸片,可见右肺较好,心脏还比较正常。右边的图,是术后第4天的床旁胸片,可见右肺里面发白的部分是肺炎,心脏不正常变大。左全肺切除术后发生肺炎比较麻烦,因为已经45%的左肺被切除了,剩下55%的右肺再发生肺炎,又有10%的肺被炎症占据了,所以病人有点气促。术后第一天晚上患者睡觉不太好。术后第2天晚饭后,患者逐步出现头脑不清,大部分时候对话正常,第二天晚上仍然睡眠较差,出现术后谵妄,开始胡言乱语。术后第3天谵妄加重,不自主活动增多,烦躁不安,谵妄时无自主意识,有时躁狂,气促加重,痰液粘稠淡黄绿色,无法咳出,无法气管镜吸痰。病人的头脑一回儿清醒,一回儿糊涂。我只能等待患者神志清楚的时候,进行床边气管镜吸痰。全肺患者气管镜吸痰是比较危险的。病人糊涂时,有时不认识自己的的女儿和妻子,对我大部分时候还是认识的。问我;“陆主任,前面墙上铺满了100块一张的钱,你怎么不去拿呢?”病人妻子说她已经被问过有没有看见墙上的钱。我一听,知道病人出现了幻视,只好给病人每天用上抗精神病药物,好在病人对吃药不抗拒。术后第4天,心率开始加快,胸片见心脏增大,出现心功能衰竭。术后第4天,病人说:“不好了,这儿发大水了,我们赶紧往楼上搬吧”。这又是幻觉。患者老家的住处比较低洼,所以每次降雨大、洪水来时,需要搬到高处才能安全。病人说话的意思是他看到又发大水了,所以要搬病床。经过治疗,谵妄逐步好转。术后谵妄持续达7天半。患者术后的肺炎与谵妄有关。患者经常咳嗽几下,痰液还没有咳出来,就忘记了还需要继续咳嗽,东张西望。我和家属眼睁睁看到病人突然中断咳嗽,痰基本上出不来,所以主要依靠我进行床边气管镜吸痰来排痰。积极治疗肺炎,术后14天胸片示:右中下肺炎症基本消散,右上肺炎大部分消散。病人为什么会谵妄?谵妄很大程度上与术前长期大量饮酒有关。患者子女述:患者平素每日饮白酒10两,多时一天饮白酒15两。所以,手术后不能喝酒了,人体急刹车后不适应,有些人会出现严重的谵妄。术后谵妄有相当的死亡率。这个患者术后谵妄继发重症肺炎,并由肺炎再继发急性左心功能不全,非常危险,最终顺利的从鬼门关回来了。最后病人和妻子、女儿高高兴兴出院回家了。后记:2022年四月门诊,患者的一个熟人看病时说:病人现在精神体力较好,还在继续开餐馆。病人术后已经高生活质量地存活3年多。你可以点击下面的文章链接:肺的手术方式有几种?我的手绘示意图全肺切除手术危险吗?全肺切除手术的死亡率有多高?
 陆欣欣医生的科普号
陆欣欣医生的科普号 2022年04月18日
2022年04月18日 715
715
 1
1
 9
9
-
早期肺癌术后肺功能恢复程度及存活率如何?
早期小肺癌(小于2厘米)肺切除后的肺功能和存活率改变情况:1.肺切除术导致肺功能下降切除肺会降低肺功能,不会恢复。肺癌手术有四种类型。切除肺的最大手术是切除一侧肺的肺全切除术,其次是肺叶切除术,下一个最大的切除手术是肺段切除术,最小切除术是楔形切除术。切除肺后,肺功能通常不能恢复到手术前的水平。肺叶切除术、肺段切除术和肺楔形切除术后肺功能下降程度与术前相比,分别大致为80%、90%和95%左右。乍一看,它似乎没有太大的区别,但80%和90%之间有很大的差异,因为肺功能下降到50%,它几乎接近卧床不起。肺功能下降出现在生活和什么地方,肺叶切除术和肺段切除术的区别,当身体承受负荷时,如走楼梯,斜坡,或携带重物。为了享受生活,保证生活质量,你需要体力。例如,旅行、徒步旅行和每天携带重物自己购物对于享受生活至关重要。肺段切除比肺叶切除技术上多更困难,需要更长的手术时间,但肺功能保留是一个人一生的问题,因此外科医生多争取对惰性小肺癌进行肺段切除手术。2.惰性小肺癌肺叶切除术后及肺段切除术后存活率早期肺癌肺叶切除术和肺段切除术的存活率总体上没有区别。少数纯实性肺结节或实性为主较大肺结节(1厘米以上)小肺癌仍需要肺叶切除减少复发或转移可能,多数患者掌握早期惰性小肺癌手术适应症及肺段手术技巧和保证足够手术切缘的早期小肺癌局部复发率不会明显升高。肺楔形切除术在保证切缘充足方面有显著缺陷,肺门等部位淋巴结等无解剖切除,导致局部复发明显增加,故只适用肺外周病变或姑息手术切除。
王永忠医生的科普号 2022年04月14日
2022年04月14日 563
563
 0
0
 0
0
-
切掉一个肺叶,对肺功能有多大影响?
目前针对肺癌的标准手术治疗,是肺叶切除术。那就意味着,只要一个肺叶中长了一个癌结节,那为了彻底的根治性,就必须完整地把整个肺叶切掉。而一个人,只有五个肺叶,左边两个,右边三个。每次术前谈话,只要提起这个事,从病人到家属都很慌。一方面,为了治疗效果,不得不切;但另一方面,少了一个肺叶,那出院以后的生活可怎么办?切了一叶肺,肺功能会丢多少?还能恢复吗?将来对日常生活影响有多大?今天我们就来聊聊这个问题。丢一个肺叶,肺功能会丢多少?肺叶是由不同的亚段组成的,不同的亚段所承担的肺功能相当。为通俗起见,下文将晦涩的亚段,改称为呼吸单位。因此,含呼吸单位数量越多的肺叶,它的肺功能占比就越多。举个例子,橘子瓣大小接近,但是瓣数越多的橘子往往越大。这里面,不同肺叶的呼吸单位数目如下:右侧:右上肺——6个;右中肺——4个;右下肺——12个。左侧:左上肺——10个;左下肺——10个。左上肺,包括固有段6个亚段,舌段4个亚段。算下来,一个人总共有42个呼吸单位。那么,我们就可以算一下切掉一个肺叶会丢失多少肺功能了。比如,切掉一个左上肺叶,丢掉的是10个肺单位,那么手术以后的预测肺功能占术前的比例就是:1-10/42=76.2%其他肺叶也是这么个算法。还能恢复吗?要知道,身体在面对各种损伤的时候,会开展各种补救措施进行弥补,这种补救机制,叫做代偿。何为代偿?一指代为偿还;二指由原器官的健全部分或其他器官代替补偿功能或结构发生病变的器官。比如,眼睛失聪,双耳就会很敏锐;右手不行,左手就会变得很灵活。在生理条件下,切掉的肺虽然不能再生,但身体会为这种损失开展代偿。在这个目的驱使下,身体剩下的肺组织会进一步膨胀,来填补切除肺叶以后的缺损空间。但是,这里需要一个过程:一般来说,手术急性创伤的恢复需要2周时间;身体的代偿活动,会在术后2周以后逐渐开始。但具体是怎么样的呢?这里我引用2007年发表在胸心血管外科杂志上的一项研究,用数据说话。在这个研究中,作者通过对18个肺叶切除手术以后的肺功能进行随访,并在术后2周、3月、6月以及1年复查肺功能。最终绘制得到下面这个图。手术以后半年内的恢复速度是最快的,用力肺活量从2周的64.1%直接恢复到81.6%。术后半年后,恢复程度则不大,用力肺活量仅仅从81.6%恢复到82.7%。同时可以看到,术后2周的实际值其实是低于预测值的,因为这里面存在几个影响因素:包括手术本身的炎症、胸部伤口的疼痛。这些都会对个人的肺功能产生不利影响。所以,就可以理解为什么有的人双肺长了结节,但是胸外科医生却非要一边一边地切了。因为如果两边都做,结果两边都发生了严重的肺炎,那就意味着这个病人无肺可用。那将会是一种相当危险的状况。这里为了让这个代偿过程更加直观,我选取一个术后初始肺部情况不佳的患者为例子进行讲解。这是一个左肺上叶切除术的患者,分别在术后3天、1周、1月及半年复查胸部CT。可以看到,手术完的早期阶段(3天),胸腔内手术损伤痕迹较为明显,有明显的皮下气肿等异常征象;而这些表现,在术后一周(出院前)基本好转;在术后一月,肺部炎症进一步消退,肺部膨胀,并开始填补丢失的那些空间;最终在术后半年,基本完成代偿,此时心脏因为明显膨胀的右肺的推压,已经明显偏左了。红色线条为勾勒的心脏轮廓,与手术后第三天相比,明显左偏。所以,手术以后的实测肺功能,随着身体的代偿,是会好过预测值的。我常常用“煲排骨汤”来比喻切除肺以后的身体代偿过程:一盆排骨汤(原始肺功能),被舀走一碗(切掉一个肺叶),但是我们又加进来一勺水接着炖(身体代偿),最后还是一盆排骨汤(胸腔被占满)。只不过,后面那盆排骨汤的汤汁没有原来那么浓了(肺功能稍下降)。不同肺叶切除,身体代偿有区别吗?上面其实是很笼统地描述肺叶切除后的身体代偿情况。但具体到某个肺叶来说可能就有偏差。因为不同肺叶之间的呼吸单位数量之间悬殊这么大,切的肺叶不一样,那具体的丢失和恢复情况应该也不一样。比如,右下肺12个肺单位,而右中肺只有4个肺单位。那到底如何呢?幸运的是,我找到了这项发表于2021年的研究。在这个研究中,作者纳入104个接受微创肺叶切除的患者,在术后3月、6月及12月随访复查其肺功能水平。同时基于切除的呼吸单位数目,计算每个患者的术后肺功能预测值。比较发现,肺功能的实测值均高于预测值。其中,术后3月高8%,术后6月高11%,术后12月高13%。那就意味着,一年下来,每个病人因为代偿重获的肺功能将达到基础值的13%。而进一步分析发现,不同肺叶之间的代偿水平是不一样的。左肺:左上肺切除后,身体代偿10%;左下肺切除后,身体代偿21%。右肺:右上肺切除后,身体代偿水平4%;右中肺切除后,身体代偿3%;右下肺切除后,身体代偿26%。此处的代偿百分比,是以术后预测肺功能为参照,而不是术前肺功能。不同肺叶切除,术后一年肺功能有区别吗?我知道,大家关心的不是身体的代偿情况。而是,如果我切了一个肺叶了,那么等我身体完全恢复后,我的肺功能还能剩多少?那今天郑医生就给大家算一算。计算方法也很简单,1年后的肺功能=切除肺叶丢失的肺功能+1年内身体代偿所补充的肺功能。写在最后肺部手术以后的恢复期,应该可以分为3个阶段:第一个阶段,是从手术直到术后2周。这段时间,身体处于修复手术的急性损伤期,并未开启代偿机制。因此,不建议进行恢复性体力训练,安心修养直至痊愈才是首要任务。第二个阶段,是从术后2周直到术后半年。这段时间,身体开始开启快速的代偿机制。这段时间的训练方法,很像健身过程,一方面以合理的锻炼告诉自己的身体,你的肺功能还需要进一步改善,另一方面则以充足的营养供应来确保肺功能能够改善。在体力活动方面,建议循序渐进,可以从散步开始,逐渐增加散步的区域和时间,甚至快步走。第三个阶段,是从术后半年及其以后。这段时间,肺功能基本稳定,可以逐步摸索自己的活动上限,在这个范围内开展积极的体力活动。因为此时肺功能已经基本达到术前90%的水平,因此可以开始尝试那些相对剧烈的运动方式,包括跑步、游泳及球类运动。所以,切掉一个肺叶不用担心,虽然长不回来,身体还是有办法代偿修复。所以,切掉一个肺叶不要心急,修复期长的很,秘诀多吃多动多休息而已。
 郑于臻医生的科普号
郑于臻医生的科普号 2022年04月04日
2022年04月04日 1246
1246
 1
1
 2
2
-
切除一个肺叶对肺功能的影响有多大?能恢复吗?该如何恢复?
目前在中国,针对肺癌的手术治疗,虽然有着肺段切除,楔形切除,袖状切除等手术方式。但由于条件的限制和不同地区医疗水平的差异,肺叶切除术仍占据着很大一部分。这就意味着,只要一个肺叶中长了一个癌结节,那为了彻底的根治性,就必须完整地把整个肺叶切掉。而一个人,只有五个肺叶,左边两个,右边三个。很多患者在手术之前都会纠结切掉一个肺叶会对肺的功能有多大影响,到底会不会影响正常人的生活。今天我们就来聊一聊,切除一个肺叶,肺功能会丢多少?肺叶是由不同的肺段和亚段组成的,不同的亚段所承担的肺功能大致相当。因此,含亚段数量越多的肺叶,它的肺功能占比就越多。这里面,不同肺叶的亚段数目如下:右侧:右上肺——6个;右中肺——4个;右下肺——12个。左侧:左上肺——10个;左下肺——10个。左上肺,包括固有段6个亚段,舌段4个亚段。那么,我们就可以算一下切掉一个肺叶会丢失多少肺功能了。比如,切掉一个左上肺叶,丢掉的是10个亚段,那么手术以后的预测肺功能占术前的比例就是:1-10/42=76.2% 要知道,身体在面对各种损伤的时候,会开展各种补救措施进行弥补,这种补救机制,叫做代偿。何为代偿?一指代为偿还;二指由原器官的健全部分或其他器官代替补偿功能或结构发生病变的器官。比如,眼睛失聪,双耳就会很敏锐;右手不行,左手就会变得很灵活。在生理条件下,切掉的肺虽然不能再生,但身体会为这种损失开展代偿。在这个目的驱使下,身体剩下的肺组织会进一步膨胀,来填补切除肺叶以后的缺损空间。但是,这里需要一个过程:一般来说,手术急性创伤的恢复需要2周时间;身体的代偿活动,会在术后2周以后逐渐开始。 引用2007年发表在胸心血管外科杂志上的一项研究。在这个研究中,作者通过对18个肺叶切除手术以后的肺功能进行随访,并在术后2周、3月、6月以及1年复查肺功能。手术以后半年内的恢复速度是最快的,用力肺活量从2周的64.1%直接恢复到81.6%。术后半年后,恢复程度则不大,用力肺活量仅仅从81.6%恢复到82.7%。同时可以看到,术后2周的实际值其实是低于预测值的,因为这里面存在几个影响因素:包括手术本身的炎症、胸部伤口的疼痛。这些都会对个人的肺功能产生不利影响。所以,就可以理解为什么有的人双肺长了结节,但是胸外科医生却非要一边一边地切了。因为如果两边都做,结果两边都发生了严重的肺炎,那就意味着这个病人无肺可用。那将会是一种相当危险的状况。 肺部手术以后的恢复期,应该可以分为3个阶段:第一个阶段,是从手术直到术后2周。这段时间,身体处于修复手术的急性损伤期,并未开启代偿机制。因此,不建议进行恢复性体力训练,安心修养直至痊愈才是首要任务。第二个阶段,是从术后2周直到术后半年。这段时间,身体开始开启快速的代偿机制。这段时间的训练方法,很像健身过程,一方面以合理的锻炼告诉自己的身体,你的肺功能还需要进一步改善,另一方面则以充足的营养供应来确保肺功能能够改善。在体力活动方面,建议循序渐进,可以从散步开始,逐渐增加散步的区域和时间,甚至快步走。第三个阶段,是从术后半年及其以后。这段时间,肺功能基本稳定,可以逐步摸索自己的活动上限,在这个范围内开展积极的体力活动。因为此时肺功能已经基本达到术前90%的水平,因此可以开始尝试那些相对剧烈的运动方式,包括跑步、游泳及球类运动。 所以,手术切除一个肺叶不用过于担心,虽然会暂时损失部分呼吸功能,但是身体还是有办法代偿修复。但肺功能的修复不能心急,要循序监禁的锻炼,多补充营养,多锻炼,充分恢复的肺功能完全足够人们正常的生活和运动!
张临友医生的科普号 2022年03月11日
2022年03月11日 1347
1347
 0
0
 3
3
肺切除手术相关科普号

苏凯医生的科普号
苏凯 副主任医师
中国医学科学院肿瘤医院
胸外科
5589粉丝10.9万阅读

张瑛医生的科普号
张瑛 主任医师
朝阳市第四医院
胸外科
208粉丝21.3万阅读

胸外科吴亮医生的科普号
吴亮 副主任医师
上海市第一人民医院(北部)
胸外科
5651粉丝21.6万阅读






