-
 钟乐主治医师 医生集团-湖南 线上诊疗科 体温超过正常水平就是发热,发热是孩子最常见的症状。大多数情况下,正常体温为37度。进食、剧烈活动、哭闹、穿衣过厚、室温过高、情绪激动都可以让孩子体温暂时性增高。但这些并不属于发热。怎样测量体温?简单而安全的测量体温的方法是测腋温。将腋部擦干,将体温表放在腋窝内,让胳膊紧贴身体将体温表夹紧,测量5分钟。一般人腋温为36~37.4度,超过这个范围就是发热。38度以下为低热,39度以上为高热,之间为中度发热。不过,体温的高低并不能反应疾病的严重程度,很轻的疾病可能导致高热,而严重的疾病也可能只导致低热。什么情况下应该看医生?孩子发热常常找不到什么原因,发热也常常几天后就自行好转,但是如果有以下情况的时候,需要带孩子看医生。* 小于3个月的孩子发热* 不愿吃东西和喝水* 无法解释的烦躁。例如换尿布或移动孩子时大哭* 昏睡、反应不好、反复呕吐。这些表现可能是脑膜炎的症状,需要立即看医生。* 眼睛、嘴唇等黏膜充血,身上出现皮疹。这些症状说明孩子不是普通感冒。* 发热时间长,2岁以内的孩子超过1天,2岁以上的孩子超过3天。为什么会发热?大多数发热是因为病毒和细菌感染引起的,也有一些其他原因可以导致发热:* 预防接种,例如白百破和肺炎球菌疫苗。* 不是感染导致的炎症反应,例如川崎病和类风湿性关节炎等。* 中暑* 药物,有些抗生素也可能导致发热,这被称为药物热。* 肿瘤怎样照顾发热的孩子孩子发热往往会反复3~5天,在吃过退热药退烧后一段时间体温又会上升。我们可以采用一些方法让孩子感觉更舒服,并且密切关注有没有让自己不放心的症状,以便决定是否要看医生。* 喝足够的水。发热会导致水分丢失,因此多喝些水、果汁或肉汤。对于1岁以内的孩子可以用稀释了一倍的腹泻用的补液盐补充。* 休息。休息能帮助康复,而活动会进一步升高体温。* 保持凉爽。穿着、睡觉时的铺盖和室温应该让孩子感觉凉爽。不要因为害怕孩子受寒而给他穿盖得太多。* 退热药。当体温超过38.5度时可以服用退热药降低体温,推荐服用对乙酰氨基酚和布洛芬。如果吃了药还不能退热,不要给过量的药物,去看医生。* 泡温水澡。高热的时候,泡5~10分钟的温水澡有助于降低体温。千万不用酒精降温。如果泡澡的时候孩子有寒战,赶紧停止泡澡,把孩子擦干,因为寒战的时候骨骼肌会产生热量,导致体温升高。* 不要吃好几种感冒药。孩子发热往往会持续几天,有时候家长看到孩子吃了这种药物没有效果就急着给他再吃另外的药。实际上,感冒药的成分大多类似,吃好几种感冒药容易导致药物过量。2010年12月13日
钟乐主治医师 医生集团-湖南 线上诊疗科 体温超过正常水平就是发热,发热是孩子最常见的症状。大多数情况下,正常体温为37度。进食、剧烈活动、哭闹、穿衣过厚、室温过高、情绪激动都可以让孩子体温暂时性增高。但这些并不属于发热。怎样测量体温?简单而安全的测量体温的方法是测腋温。将腋部擦干,将体温表放在腋窝内,让胳膊紧贴身体将体温表夹紧,测量5分钟。一般人腋温为36~37.4度,超过这个范围就是发热。38度以下为低热,39度以上为高热,之间为中度发热。不过,体温的高低并不能反应疾病的严重程度,很轻的疾病可能导致高热,而严重的疾病也可能只导致低热。什么情况下应该看医生?孩子发热常常找不到什么原因,发热也常常几天后就自行好转,但是如果有以下情况的时候,需要带孩子看医生。* 小于3个月的孩子发热* 不愿吃东西和喝水* 无法解释的烦躁。例如换尿布或移动孩子时大哭* 昏睡、反应不好、反复呕吐。这些表现可能是脑膜炎的症状,需要立即看医生。* 眼睛、嘴唇等黏膜充血,身上出现皮疹。这些症状说明孩子不是普通感冒。* 发热时间长,2岁以内的孩子超过1天,2岁以上的孩子超过3天。为什么会发热?大多数发热是因为病毒和细菌感染引起的,也有一些其他原因可以导致发热:* 预防接种,例如白百破和肺炎球菌疫苗。* 不是感染导致的炎症反应,例如川崎病和类风湿性关节炎等。* 中暑* 药物,有些抗生素也可能导致发热,这被称为药物热。* 肿瘤怎样照顾发热的孩子孩子发热往往会反复3~5天,在吃过退热药退烧后一段时间体温又会上升。我们可以采用一些方法让孩子感觉更舒服,并且密切关注有没有让自己不放心的症状,以便决定是否要看医生。* 喝足够的水。发热会导致水分丢失,因此多喝些水、果汁或肉汤。对于1岁以内的孩子可以用稀释了一倍的腹泻用的补液盐补充。* 休息。休息能帮助康复,而活动会进一步升高体温。* 保持凉爽。穿着、睡觉时的铺盖和室温应该让孩子感觉凉爽。不要因为害怕孩子受寒而给他穿盖得太多。* 退热药。当体温超过38.5度时可以服用退热药降低体温,推荐服用对乙酰氨基酚和布洛芬。如果吃了药还不能退热,不要给过量的药物,去看医生。* 泡温水澡。高热的时候,泡5~10分钟的温水澡有助于降低体温。千万不用酒精降温。如果泡澡的时候孩子有寒战,赶紧停止泡澡,把孩子擦干,因为寒战的时候骨骼肌会产生热量,导致体温升高。* 不要吃好几种感冒药。孩子发热往往会持续几天,有时候家长看到孩子吃了这种药物没有效果就急着给他再吃另外的药。实际上,感冒药的成分大多类似,吃好几种感冒药容易导致药物过量。2010年12月13日 21214
21214
 1
1
 0
0
-
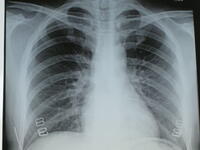 韩纪昌主任医师 河南大学淮河医院 呼吸内科 长期发热的病因诊断方法(一)感染性疾病是不明原因长期发热的重要病因不明原因长期发热(fever of unknown origin,FUO or FOU), 其定义为发热持续2—3周以上,体温≥38 5℃, 经详细询问病史、体检和常规实验室检查仍未能明确诊断者。FUO的原因复杂,但可概括为感染、结缔组织病、血液病及恶性肿瘤四大类。感染仍是FUO 最常见、最重要的原因。根据近年我科不明原因长期发热110例临床分析显示,感染性疾病占FUO病因的52.7%,其中细菌性感染47例包括伤寒、感染性心内膜炎、败血症和腹腔脓肿等, 而结核病占感染性疾病的46.6%, 且以肺外结核居多(占结核病的2/3); 其次CMV病毒和其它既往不常见的病原体如伯氏疏螺旋体和HIV、阿米巴和真菌等引起的感染也可表现为FUO,值得注意。近年来结核病有增多趋势, 尤其是老年人, 临床表现多种多样, 很不典型。结核病, 特别是肺外结核如深部淋巴结结核、肝结核、脾结核、泌尿生殖系统结核、血型播散性结核及脊柱结核临床表现复杂, 在长期不明原因发热中占相当比重,应予重视。详细询问病史和全面细致的体检可能提供一定线索, 抓住可疑阳性线索, 一追到底是明确诊断的关键。结核病一般起病缓慢, 以长期低热为主, 每于午后或傍晚开始低热, 次晨体温可降至正常; 可伴乏力、盗汗及消瘦等症状。或无明显不适, 但体温不稳, 常于活动后出现低热。部分患者可有间歇性高热, 或病情进展时出现高热, 呈稽留热或弛张热型。尽管患者高热, 但一般情况相对良好, 有别于一般细菌性感染或恶性病变发热患者的消耗和极度衰弱。患者周围血白细胞计数可正常, γ-球蛋白比例增高, 血沉常增快, 结核菌素(PPD)试验可呈强阳性反应。然而, PPD试验阴性并不能排除结核, 特别是血行播散性肺结核。其早期X线胸片可正常, 李龙芸等总结整理1953-1997年中华内科杂志124例发热病例的临床病理讨论报道, 7例经尸检证实肺内有血型播散性肺结核者中有4例生前胸片正常, 生前作肝活检常有助诊断。该组14例结核病患者, 仅1例生前诊断与尸检相符, 余13例均误诊, 值得注意。肺结核及颈淋巴结核一般不难诊断,可经X线胸相、痰查抗酸杆菌及淋巴结活检确诊。脊柱结核好发于下胸腰椎,患者常诉腰痛或髋部疼痛, 活动后加重, 平卧位亦不减轻, 下胸腰椎正侧位相可发现椎体呈楔形变, 若阴性, 高度疑及本病者应作下胸腰椎的CT扫描以助诊断。肝脾结核很难诊断, 一般需要病理证实, 试验性抗痨治疗很难短期奏效。临床上遇不明原因长期发热伴进行性肝脾肿大, 持续性肝区疼痛、压痛者应警惕肝结核的可能性, 如伴贫血, 球蛋白增加, 碱性磷酸酶增高及血沉增快者, 应行肝穿刺活组织检查; 必要时在腹腔镜直视下作活检。对经皮肝穿刺和(或)腹腔镜检查阴性不能确诊的肝占位, 且患者一般状态较好、乙肝标记阴性者, 应及早剖腹探查确诊。脾结核可以FUO及脾肿大为主要表现, 发热伴左上腹不适者应作腹部B超或CT扫描, 有时可发现脾内占位病变, 因脾结核或脾型淋巴瘤单凭临床表现和影像学鉴别有一定困难, 12个月试验性抗结核治疗亦难奏效,及时剖腹探查有帮助诊断的作用,脾肿大者尚有治疗意义。总之,FUO并腹内肿块者应及早剖腹探查。值得注意的是, 结核病尚可有变态反应性表现, 可有游走性多发性关节炎或关节痛及下肢结节红斑和发热, 水杨酸制剂无效, 仔细检查或询问既往有无结核病史,胸片发现结核灶或PPD试验强阳性提示结核,给予试验性抗结核治疗可奏效。无反应性结核常见于严重免疫抑制患者,可出现高热、骨髓抑制或类白血病反应应予重视。对可疑患者应及早行肝、脾、淋巴结活检.伤寒、感染性心内膜炎、膈下脓肿或肝脓肿也是FUO的常见病因。长期发热而白细胞计数正常或减低,特别是夏秋季节发热、脾大伴肝功能异常和腹泻、腹胀者应多次作血培养检查, 如血、骨髓、粪便分离到伤寒杆菌可确诊伤寒。病程中动态观察肥达反应的“O”抗体和“H”抗体的凝集效价, 恢复期有4倍以上升高者有辅助诊断意义。感染性心内膜炎典型者诊断多无困难。但对原无基础心脏病又无明显心脏杂音者诊断较为困难。临床上反复短期用抗生素, 反复发热, 用药后热退者应警惕本病的可能性。尤其应仔细听诊心脏有无杂音及杂音的动态变化, 注意患者有无不能解释的进行性贫血、脾肿大、镜下血尿及淤点淤斑等栓塞现象。拟诊者在抗菌药物应用前应多次抽血行血培养。及时作经体表二维超声心动图检查, 对探测赘生物的部位、大小、数目及形态均具诊断意义。必要时经食道作二维超声心动图,能检出1-1 5mm的赘生物,且不受机械瓣回声的影响, 其检出赘生物的阳性率达90%-95%, 明显优于经体表二维超声心动图。腹腔内脓肿是FUO常见病因, 尤以肝脓肿和膈下脓肿最为多见。肝脓肿如脓肿位于深部, 肝肿大不明显, 局部体征轻微或缺如而以FUO为主要表现时易误诊。患者多有血清碱性磷酸酶增高, 肝酶异常和胆红素增高, 仔细查体仍可发现肝区压痛。细菌性肝脓肿患者毒血症状重, 多表现为寒战、弛张高热, 肝区胀痛等, 易并发中毒性休克, 周围血白细胞总数及中性粒细胞增高, 腹部B超可见多发液性暗区, 早期可见低回声区内有点状回声增强。腹部CT扫描对肝脓肿的诊断率达90%-97%。B超或CT扫描指导下诊断性穿刺获脓液可确诊。此外,本病可继发于败血症, 血培养可分离到金黄色葡萄球菌或大肠杆菌及其它革兰阴性杆菌。阿米巴肝脓肿以单发脓肿居多,毒血症较轻,穿刺抽出巧克力色脓液和ELISA法检测血清阿米巴抗体有助诊断。膈下脓肿往往继发于溃疡病或阑尾炎穿孔基础上或腹腔手术后,患者有高热等毒血症状,下胸或上腹部疼痛,可有胸腔积液或下叶肺不张等表现,胸腹部联合CT扫描是诊断膈下脓肿的较好诊断方法,在B超或CT引导下行穿刺获脓液可确诊。病毒性疾病一般病程自限, EB病毒和巨细胞病毒感染可作为FUO的病因,诊断主要依据为分离到病毒, 或血清学相应抗原或特异性IgM抗体检测。HIV患者并发机会感染时也可表现为FUO, 重视病史并检测HIV抗体有助诊断。此外, 对于长期应用广谱抗生素或免疫抑制剂的患者若出现不明原因长期发热时尚应除外深部真菌病, 如合并粘膜念珠菌病时更应注意检查心脏和肺部,根据相关临床症状采集痰、尿或血标本作真菌培养以助诊断。可致发热的血液病发热待查是临床上常见且棘手的难题。某些血液病本身可致发热,应予重视。1 溶血性贫血溶血性贫血可致低或中度发热,罕见高热。机制可能与红细胞破坏及引起溶血的原发病(如结缔组织疾患等)有关。常见发热的溶血性贫血有血栓性血小板减少性紫癜、溶血尿毒综合征、其它血管内溶血及自身免疫性溶血性贫血等。溶血性贫血引起的发热合并贫血及溶血表现,且随着溶血被控制体温渐恢复正常。疟疾引起的溶血性贫血可致高热(39℃以上)、寒战、大汗等。2 恶性组织细胞增生症(恶组)该病多伴高热,可持续,可不规则。抗生素控制无效,部分病例对肾上腺皮质激素有反应。恶组致高热的机制不详。此类高热有恶组的表现,如肝脾淋巴结大、黄疸、消瘦、腹水、血细胞减少,骨髓出现恶组细胞。3 反应性噬血细胞综合征该病致发热与恶组类似。但在本质上属良性病。一般支持治疗适当,疾病呈自限性,发热可随血象改善而消失;若是感染引起的反应性噬血细胞增多,发热往往与感染有关。控制感染,则控制发热。4 淋巴瘤淋巴瘤可致高热、不规则热。也对抗生素无反应。肾上腺皮质激素和化疗效佳。此类发热合并淋巴瘤的表现,如浅表或深部淋巴结肿大、纵隔增宽、肝脾大或胃肠浸润表现、皮肤浸润表现,可通过病理查到淋巴瘤细胞。部分患者发展为淋巴瘤白血病期,可见外周血和骨髓中出现瘤细胞。5 急性非淋巴细胞白血病M7型该型白血病以原始、幼稚巨核细胞恶性增生为主,可合并急性骨髓纤维化,伴高热,用抗生素无效,外周血及骨髓内可出现大量原始幼稚巨核细胞和纤维组织,预后差,化疗后,体温可有一定程度改善。完全缓解病人,体温可正常。2010年08月25日
韩纪昌主任医师 河南大学淮河医院 呼吸内科 长期发热的病因诊断方法(一)感染性疾病是不明原因长期发热的重要病因不明原因长期发热(fever of unknown origin,FUO or FOU), 其定义为发热持续2—3周以上,体温≥38 5℃, 经详细询问病史、体检和常规实验室检查仍未能明确诊断者。FUO的原因复杂,但可概括为感染、结缔组织病、血液病及恶性肿瘤四大类。感染仍是FUO 最常见、最重要的原因。根据近年我科不明原因长期发热110例临床分析显示,感染性疾病占FUO病因的52.7%,其中细菌性感染47例包括伤寒、感染性心内膜炎、败血症和腹腔脓肿等, 而结核病占感染性疾病的46.6%, 且以肺外结核居多(占结核病的2/3); 其次CMV病毒和其它既往不常见的病原体如伯氏疏螺旋体和HIV、阿米巴和真菌等引起的感染也可表现为FUO,值得注意。近年来结核病有增多趋势, 尤其是老年人, 临床表现多种多样, 很不典型。结核病, 特别是肺外结核如深部淋巴结结核、肝结核、脾结核、泌尿生殖系统结核、血型播散性结核及脊柱结核临床表现复杂, 在长期不明原因发热中占相当比重,应予重视。详细询问病史和全面细致的体检可能提供一定线索, 抓住可疑阳性线索, 一追到底是明确诊断的关键。结核病一般起病缓慢, 以长期低热为主, 每于午后或傍晚开始低热, 次晨体温可降至正常; 可伴乏力、盗汗及消瘦等症状。或无明显不适, 但体温不稳, 常于活动后出现低热。部分患者可有间歇性高热, 或病情进展时出现高热, 呈稽留热或弛张热型。尽管患者高热, 但一般情况相对良好, 有别于一般细菌性感染或恶性病变发热患者的消耗和极度衰弱。患者周围血白细胞计数可正常, γ-球蛋白比例增高, 血沉常增快, 结核菌素(PPD)试验可呈强阳性反应。然而, PPD试验阴性并不能排除结核, 特别是血行播散性肺结核。其早期X线胸片可正常, 李龙芸等总结整理1953-1997年中华内科杂志124例发热病例的临床病理讨论报道, 7例经尸检证实肺内有血型播散性肺结核者中有4例生前胸片正常, 生前作肝活检常有助诊断。该组14例结核病患者, 仅1例生前诊断与尸检相符, 余13例均误诊, 值得注意。肺结核及颈淋巴结核一般不难诊断,可经X线胸相、痰查抗酸杆菌及淋巴结活检确诊。脊柱结核好发于下胸腰椎,患者常诉腰痛或髋部疼痛, 活动后加重, 平卧位亦不减轻, 下胸腰椎正侧位相可发现椎体呈楔形变, 若阴性, 高度疑及本病者应作下胸腰椎的CT扫描以助诊断。肝脾结核很难诊断, 一般需要病理证实, 试验性抗痨治疗很难短期奏效。临床上遇不明原因长期发热伴进行性肝脾肿大, 持续性肝区疼痛、压痛者应警惕肝结核的可能性, 如伴贫血, 球蛋白增加, 碱性磷酸酶增高及血沉增快者, 应行肝穿刺活组织检查; 必要时在腹腔镜直视下作活检。对经皮肝穿刺和(或)腹腔镜检查阴性不能确诊的肝占位, 且患者一般状态较好、乙肝标记阴性者, 应及早剖腹探查确诊。脾结核可以FUO及脾肿大为主要表现, 发热伴左上腹不适者应作腹部B超或CT扫描, 有时可发现脾内占位病变, 因脾结核或脾型淋巴瘤单凭临床表现和影像学鉴别有一定困难, 12个月试验性抗结核治疗亦难奏效,及时剖腹探查有帮助诊断的作用,脾肿大者尚有治疗意义。总之,FUO并腹内肿块者应及早剖腹探查。值得注意的是, 结核病尚可有变态反应性表现, 可有游走性多发性关节炎或关节痛及下肢结节红斑和发热, 水杨酸制剂无效, 仔细检查或询问既往有无结核病史,胸片发现结核灶或PPD试验强阳性提示结核,给予试验性抗结核治疗可奏效。无反应性结核常见于严重免疫抑制患者,可出现高热、骨髓抑制或类白血病反应应予重视。对可疑患者应及早行肝、脾、淋巴结活检.伤寒、感染性心内膜炎、膈下脓肿或肝脓肿也是FUO的常见病因。长期发热而白细胞计数正常或减低,特别是夏秋季节发热、脾大伴肝功能异常和腹泻、腹胀者应多次作血培养检查, 如血、骨髓、粪便分离到伤寒杆菌可确诊伤寒。病程中动态观察肥达反应的“O”抗体和“H”抗体的凝集效价, 恢复期有4倍以上升高者有辅助诊断意义。感染性心内膜炎典型者诊断多无困难。但对原无基础心脏病又无明显心脏杂音者诊断较为困难。临床上反复短期用抗生素, 反复发热, 用药后热退者应警惕本病的可能性。尤其应仔细听诊心脏有无杂音及杂音的动态变化, 注意患者有无不能解释的进行性贫血、脾肿大、镜下血尿及淤点淤斑等栓塞现象。拟诊者在抗菌药物应用前应多次抽血行血培养。及时作经体表二维超声心动图检查, 对探测赘生物的部位、大小、数目及形态均具诊断意义。必要时经食道作二维超声心动图,能检出1-1 5mm的赘生物,且不受机械瓣回声的影响, 其检出赘生物的阳性率达90%-95%, 明显优于经体表二维超声心动图。腹腔内脓肿是FUO常见病因, 尤以肝脓肿和膈下脓肿最为多见。肝脓肿如脓肿位于深部, 肝肿大不明显, 局部体征轻微或缺如而以FUO为主要表现时易误诊。患者多有血清碱性磷酸酶增高, 肝酶异常和胆红素增高, 仔细查体仍可发现肝区压痛。细菌性肝脓肿患者毒血症状重, 多表现为寒战、弛张高热, 肝区胀痛等, 易并发中毒性休克, 周围血白细胞总数及中性粒细胞增高, 腹部B超可见多发液性暗区, 早期可见低回声区内有点状回声增强。腹部CT扫描对肝脓肿的诊断率达90%-97%。B超或CT扫描指导下诊断性穿刺获脓液可确诊。此外,本病可继发于败血症, 血培养可分离到金黄色葡萄球菌或大肠杆菌及其它革兰阴性杆菌。阿米巴肝脓肿以单发脓肿居多,毒血症较轻,穿刺抽出巧克力色脓液和ELISA法检测血清阿米巴抗体有助诊断。膈下脓肿往往继发于溃疡病或阑尾炎穿孔基础上或腹腔手术后,患者有高热等毒血症状,下胸或上腹部疼痛,可有胸腔积液或下叶肺不张等表现,胸腹部联合CT扫描是诊断膈下脓肿的较好诊断方法,在B超或CT引导下行穿刺获脓液可确诊。病毒性疾病一般病程自限, EB病毒和巨细胞病毒感染可作为FUO的病因,诊断主要依据为分离到病毒, 或血清学相应抗原或特异性IgM抗体检测。HIV患者并发机会感染时也可表现为FUO, 重视病史并检测HIV抗体有助诊断。此外, 对于长期应用广谱抗生素或免疫抑制剂的患者若出现不明原因长期发热时尚应除外深部真菌病, 如合并粘膜念珠菌病时更应注意检查心脏和肺部,根据相关临床症状采集痰、尿或血标本作真菌培养以助诊断。可致发热的血液病发热待查是临床上常见且棘手的难题。某些血液病本身可致发热,应予重视。1 溶血性贫血溶血性贫血可致低或中度发热,罕见高热。机制可能与红细胞破坏及引起溶血的原发病(如结缔组织疾患等)有关。常见发热的溶血性贫血有血栓性血小板减少性紫癜、溶血尿毒综合征、其它血管内溶血及自身免疫性溶血性贫血等。溶血性贫血引起的发热合并贫血及溶血表现,且随着溶血被控制体温渐恢复正常。疟疾引起的溶血性贫血可致高热(39℃以上)、寒战、大汗等。2 恶性组织细胞增生症(恶组)该病多伴高热,可持续,可不规则。抗生素控制无效,部分病例对肾上腺皮质激素有反应。恶组致高热的机制不详。此类高热有恶组的表现,如肝脾淋巴结大、黄疸、消瘦、腹水、血细胞减少,骨髓出现恶组细胞。3 反应性噬血细胞综合征该病致发热与恶组类似。但在本质上属良性病。一般支持治疗适当,疾病呈自限性,发热可随血象改善而消失;若是感染引起的反应性噬血细胞增多,发热往往与感染有关。控制感染,则控制发热。4 淋巴瘤淋巴瘤可致高热、不规则热。也对抗生素无反应。肾上腺皮质激素和化疗效佳。此类发热合并淋巴瘤的表现,如浅表或深部淋巴结肿大、纵隔增宽、肝脾大或胃肠浸润表现、皮肤浸润表现,可通过病理查到淋巴瘤细胞。部分患者发展为淋巴瘤白血病期,可见外周血和骨髓中出现瘤细胞。5 急性非淋巴细胞白血病M7型该型白血病以原始、幼稚巨核细胞恶性增生为主,可合并急性骨髓纤维化,伴高热,用抗生素无效,外周血及骨髓内可出现大量原始幼稚巨核细胞和纤维组织,预后差,化疗后,体温可有一定程度改善。完全缓解病人,体温可正常。2010年08月25日 17293
17293
 1
1
 1
1
-
 贺方智医师 西安市儿童医院 感染科 一、感染性疾病是不明原因长期发热的重要病因二、可致发热的血液病三、恶性肿瘤与发热:陈年的命题、临床的难题四、结缔组织病长期发热的诊断五、内分泌疾病伴有发热的病因诊断方法六、中枢性发热七、功能性低热一、感染性疾病是不明原因长期发热的重要病因n感染性疾病是FUO最常见、最重要的原因,占所有FUO病例的30%~40%。n⒈结核病仍是感染性FUO的主要原因,其中肺外结核居多。n诊断困难的原因:(1)临床表现多样化、不典型,发病部位隐蔽;(2)当深部淋巴结核有大量干酪样物质形成或结核菌已有耐药性产生时,1~3个月的试验性抗结核治疗,病情可无改善,容易据此否定结核病的诊断;(3)在免疫缺陷患者和使用糖皮质激素、免疫抑制剂、抗肿瘤药物的患者,结核病的发生率和复发率都很高,极易造成全身性播散,而此时又易与原有疾病发展或复发相混淆。n⒉感染性心内膜炎造成诊断困难的原因有:(1)缺乏心脏杂音或新出现的杂音;(2)除发热外其他临床表现很少;(3)血培养阴性(常因已用抗生素治疗或培养基选择错误或培养时间不够)。n超声心动图可探测到赘生物的位置、大小、数量和形态,有助于诊断。n⒊真菌感染n在FUO病因中所占比例不大,但随着免疫抑制剂、化疗药物、激素的应用,真菌感染仍应警惕,尤其是深部真菌感染,早期表现不典型,但病情进展快,病死率高,更应引起重视。n⒋引起FUO最常见的病毒是巨细胞病毒,25%患者发热超过3周。其次是EB病毒。近几年来HIV感染发病率明显升高。n⒌其他:寄生虫感染,沙门菌病等二、可致发热的血液病1溶血性贫血溶血性贫血可致低或中度发热,罕见高热。机制可能与红细胞破坏及引起溶血的原发病(如结缔组织疾患等)有关。常见发热的溶血性贫血有血栓性血小板减少性紫癜、溶血尿毒综合征、其它血管内溶血及自身免疫性溶血性贫血等。溶血性贫血引起的发热合并贫血及溶血表现,且随着溶血被控制体温渐恢复正常。疟疾引起的溶血性贫血可致高热(39℃以上)、寒战、大汗等。2恶性组织细胞增生症(恶组)该病多伴高热,可持续,可不规则。抗生素控制无效,部分病例对肾上腺皮质激素有反应。恶组致高热的机制不详。此类高热有恶组的表现,如肝脾淋巴结大、黄疸、消瘦、腹水、血细胞减少,骨髓出现恶组细胞。3反应性噬血细胞综合征该病致发热与恶组类似。但在本质上属良性病。一般支持治疗适当,疾病呈自限性,发热可随血象改善而消失;若是感染引起的反应性噬血细胞增多,发热往往与感染有关。控制感染,则控制发热。4淋巴瘤淋巴瘤可致高热、不规则热。也对抗生素无反应。肾上腺皮质激素和化疗效佳。此类发热合并淋巴瘤的表现,如浅表或深部淋巴结肿大、纵隔宽、肝脾大或胃肠浸润表现、皮肤浸润表现,可通过病查到淋巴瘤细胞。部分患者发展为淋巴瘤白血病期,可见外周血和骨髓中出现瘤细胞。5急性非淋巴细胞白血病M7型该型白血病以原始、幼稚巨核细胞恶性增生为主,可合并急性骨髓纤维化,伴高热,用抗生素无效,外周血及骨髓内可出现大量原始幼稚巨细胞和纤维组织,预后差,化疗后,体温可有一定程度改善。完全缓解病人,体温可正常。6出血性疾病各类血液病合并脑出血,可致“中枢性发热”,深部血肿可有“吸收热”。7嗜酸粒细胞增多症良、恶性嗜酸粒细胞增多症均可合并发热,机制不清。多对肾上腺皮质激素反应好。8骨髓坏死无论何种原因导致的骨髓坏死,均可引起发热,甚至高热。原因可能与引起骨髓坏死的原发病有关,也与异常免疫及坏死组织吸收热有关。该类发热很难控制。多预后不良9血液病治疗相关性发热恶性血液病化疗,特别是中枢神经系统白血病防治,可引起化疗刺激性血管炎和脑脊膜炎,进而发热;输血及血液制品、生物制品的应用,可因热源而致免疫性发热。10血液病合并感染性发热很常见,控制感染使用抗生素也可致“抗生素热”。总之,相当部分血液病可致发热。掌握此类发热的特征、可能机制、伴随表现,将其与其它疾病引起的发热及时、准确鉴别清楚,对合理用药、提高疗效、减少花费至关重要。三、恶性肿瘤与发热:陈年的命题、临床的难题肿瘤性疾病占FUO的15%~20%,几乎所有常见恶性肿瘤均可表现有不明原因发热,但最常见的是淋巴瘤和血液系统恶性肿瘤,实体瘤中以肾细胞癌最多见。恶性肿瘤病人FUO见于两种情况:恶性肿瘤本身引起的发热和恶性肿瘤伴发感染所引起的发热。后者是指恶性肿瘤本身和治疗所致的机体免疫功能损伤(immunocompromised host)或免疫抑制所引发的机会感染所引起的FUO。感染依然是恶性肿瘤FUO的首要病因因素。多因素所致的免疫损伤是恶性肿瘤病人发生感染的高危因素引起恶性肿瘤感染性FUO的危险因素大致分为两个水平:①低危险性因素,包括恶性肿瘤本身、相应的放疗或化疗、中性粒细胞减少<10d、粘膜免疫的破坏、留置导管等,引起感染的病原体主要为革兰阳性(g+)或革兰阴性(g-)细菌、呼吸道病毒或疱疹病毒和少见的卡氏肺囊虫。②高危险性因素,包括恶性肿瘤本身、放疗或化疗、中性粒细胞减少>10d、粘膜免疫的破坏、体液或细胞免疫的缺欠或抑制,引起感染的病原体:细菌包括G+或G-需氧菌和厌氧菌;病毒主要以呼吸道合胞病毒、副流感病毒、腺病毒、单纯疱疹病毒和巨细胞病毒为主;霉菌包括念珠菌属、曲霉菌、隐球菌、Trichosporon、Fusarium和Phaeohyphomycosis等;寄生虫以卡氏肺囊虫和弓形虫为主。在上述的病原体中,耐药的细菌(肠球菌、肺炎球菌、葡萄球菌、产ES2BL的大肠杆菌等)、呼吸道病毒(流感病毒等)和霉菌等被纳入当今世界威胁人类健康的日益出现和再现的病原体之列,成为恶性肿瘤人群发生感染性FUO的重要病原学因素,使得恶性肿瘤伴发感染的诊断更加复杂化和治疗的难治性。要求临床医师面对恶性肿瘤FUO病例时,就感染而言应进行两个方面的工作:(1)加强对细菌、霉菌等高敏感性和高特异性检测的同时,应重视对多种病毒的多水平检测,包括血清学、病毒分离、病毒抗原和分子生物学检测,提高恶性肿瘤FUO病因诊断和有效治疗的临床水平。(2)从现代免疫学水平对恶性肿瘤病人的免疫功能状态进行系统评价,确定免疫损伤的临床实验的定量指标,为临床筛选高危人群和及时的临床诊断和治疗提供免疫学依据。恶性肿瘤本身引起的FUO引起FUO常见恶性肿瘤有:淋巴瘤、Hodgkin病、非Hodgkin病、急性和慢性骨髓性白血病、急性淋巴细胞白血病、原发性或继发性肝癌、肺癌、肾细胞癌、甲状腺转移癌。罕见引起FUO的恶性肿瘤为嗜铬细胞瘤。此外,心房粘液瘤和胃、小肠平滑肌瘤等是引起FUO的良性肿瘤。通常不引起FUO的疾病:慢性淋巴细胞白血病,结肠、卵巢、前列腺、乳腺、直肠、胰腺(无转移)和大脑恶性肿瘤等。临床上,大多数恶性肿瘤引起的FUO不超过38、9℃,原因尚不明了,如果超过此水平,一般提示感染性因素所致。通常恶性肿瘤FUO无论是发热的幅度、热型,还是持续时限,均无鲜明的临床特征。仅有少数几种恶性肿瘤具有鲜明的热型,如Pel Eb2stein热对淋巴瘤具有诊断价值,但目前已少见。四、结缔组织病长期发热的诊断容易出现发热的结缔组织病有系统性红斑狼疮(SL E)、类风湿关节炎、成人型Still病、多发性肌炎、皮肌炎、系统性血炎干燥综合征,以及以痛风为代表的结晶性关节炎等。当结缔组织病患者出现发热时,必须加以分析,从总体上说,有以下三种可能性:第一,发热是结缔组织病本身的一种临床表现,这类发热往往是结缔组织病的病情加重、疾病处于活动的一种征象,故需引起重视。第二,结缔组织病患者常常接受肾上腺皮质激素或(和)免疫抑制剂的治疗,机体的免疫机能低下,容易并发微生物感染,所以,不少患者的发热原因属于继发性感染。第三,少数病人也可能由于合并其它疾病而引起的发热。对拟诊结缔组织病的患者,首先要详细询问病人的病史,如有无关节痛、肌肉疼痛、口腔溃疡、脱发、皮疹等结缔组织病比较常见的临床表现。在体格检查时,要观察有无皮疹、皮肤红斑、皮下结节、淋巴结肿大、关节红肿、肝脾增大、胸腔或腹腔积液等体征。实验室检查时须注意有无贫血、白细胞和血小板减少、尿蛋白或显微镜血尿、血浆免疫球蛋白含量、蛋白电泳、血沉等。更需进行一些免疫学指标的测定,如抗核抗体及可提取性核抗原抗体、补体含量等。五、内分泌疾病伴有发热的病因诊断方法1下丘脑综合征下丘脑综合征发热一般为37.5℃低热,但亦可有弛张性不规则性高热,一天之中体温多变,高热时肢体冰冷,而且对一般退热药无效。必须详细询问病史,联系下丘脑的生理功能,结合有关下丘脑靶腺反馈机制,头颅CT和磁共振等影像学特征作出诊断,然后才可拟定出病因与对症治疗方案。2甲状腺疾病甲状腺激素是能量代谢主要激素之一,甲状腺激素增多,会使蛋白、脂肪和糖的能量代谢加速,产热过多,常有不同程度发热和出汗症状3肾上腺疾病:常有发热症状者为嗜铬细胞瘤4痛风性关节炎由嘌呤代谢异常,尿酸盐在关节及其周围组织沉积所引起的炎症性的反应,急性发作可在数小时或数天内发生,起病急剧,半数以上患者发生一侧足部拇指关节有红肿痛热急性炎症表现。剧烈疼痛伴有全身症状,发热,白细胞增多,血沉增快,易误诊为蜂窝组织炎或丹毒5更年期症侯群6妇女于妊娠前3个月基础体温可升高,可持续出现低热7糖尿病伴感染糖尿病易合并感染,常见的感染为呼吸道、泌尿系统、胆道系统、胃肠道和皮肤。六、中枢性发热中枢性发热是指因中枢神经系统病变引起体温调节中枢异常所产生的发热。中枢性发热在发热的各种病因中较为少见,其表现及处置也与常见的各种感染性及其它原因引起的发热不同。因此临床上在确定中枢性发热时,应首先除外各种感染性、药物性及其它原因引起的发热。1体温调节中枢及其功能障碍一般认为体温调节中枢主要位于下丘脑的前部和视前区(preoptic and anterior hypothalamic areas,POAH)。。POAH有两种温度敏感神经元,即热敏神经元和冷敏神经元,并以热敏神经元为主。这些神经元能感受其周围血液温度的变化和接受来自皮肤及内脏感受器的信息。其它部位如下丘脑后部、延髓和中脑网状结构及脊髓也有少量温度敏感神经元,并向POAH传递信息。POAH也具有体温信息整合的作用,建立调定点,并通过产热和散热机制实现体温调节。产热由寒战和非寒战(主要在新生儿)机制而实现,散热则由皮肤血管扩张和出汗而完成。2中枢性发热的临床特点①突然高热,体温可直线上升,达40~41℃,持续高热数小时至数天直至死亡;或体温突下降至正常。②躯干温度高,肢体温度次之,双侧温度可不对称,相差超过0.5℃。③虽然高热,但中毒症状不明显,不伴发抖。④无颜面及躯体皮肤潮红等反应,相反可表现为全身皮肤干燥、发汗减少、四肢发凉。⑤一般不伴有随体温升高而出现的脉搏和呼吸增快。⑥无感染证据,一般不伴有白细胞增高,或总数虽高,分类无变化。⑦因体温整合功能障碍,故体温易随外界温度变化而波动。⑧高热时用抗生素及解热剂(如乙酰水杨酸等)⑨一般无效,这是因为体温调节中枢受损,解热药难以对其产生影响,所以不产生降温的临床效果。但用氯丙嗪及冷敷可有效。3引起中枢性发热的主要疾病及病变脑血管病脑外伤和脑手癫痫急性脑积水酒精戒断颈段或上胸段病变周期性高热综合征恶性高热神经安定剂恶性综合征4中枢性发热的诊断和治疗颅内疾病伴有发热时多为危重病例,其中大部分患者的发热是因颅内炎症、肺内感染、泌尿系感染所致。中枢性发热的治疗较为困难,首先应治疗原发病。七、功能性低热植物神经功能紊乱可引起神经功能性低热。诊断功能性低热需符合以下几点:排除其它疾病所致的发热;即经反复体检,病理学和实验室检查,除体温升高外未见其它异常;长期观察,一般情况良好,不影响正常生活和工作;经抗感染,抗结核,抗风湿等治疗无效。患者血象正常,部分患者淋巴细胞相对增多,血沉不快,基础代谢率不高,甲状腺功能如T3、T4、TSH、FT3、FT4检测及血清蛋白电泳正常,病理学检查无可致发热的阳性所见,则可与器质性慢性低热相鉴别。⑴功能性低热中,首先是感染后低热,在其前往往有细菌,病毒,衣原体,支原体,原虫等感染,特别多见于病毒感染后。为持续性低热,常伴有疲乏无力,食欲减退,而体征和辅助检查未见异常,亦有将感染后低热称为传染后低热。目前有人认为感染后或传染后低热不合适,认为前驱发热与低热有关联,故应称高热后低热,更为合理。⑵手术后低热:手术后可以有术后吸收热,一般在术后6~8h开始发热,持续3~5d可自行缓解,但部分病人低热持续,而与手术相关的切口等均正常。⑶在功能性低热中神经功能性低热占有重要位置,多见于青年女性,为一种原发性低热,其临床特点一般不超过38℃。⑷其他,习惯性低热等功能性低热的诊断需根据较长时间的观察,排除各种器质性疾病,如肺外结核,甲亢,恶性肿瘤,在女性尤需注意卵巢癌。特别是男性患者,诊断功能性低热需慎重。在女性患者尚需和经前体温升高相鉴别,部分妇女月经前7~10d体温上升至3715℃左右,平均体温上升012~015℃,月经来潮后体温降至正常。治疗:首先对功能性低热,尤其是神经功能性低热,必须进行心理治疗,解除心理负担;劝阻患者不要1日多次不停地测体温,如可能短期内1日仅测1次体温或一阶段不测体温;如无明确细菌感染不要滥用抗生素。本文系贺方智医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。2010年04月03日
贺方智医师 西安市儿童医院 感染科 一、感染性疾病是不明原因长期发热的重要病因二、可致发热的血液病三、恶性肿瘤与发热:陈年的命题、临床的难题四、结缔组织病长期发热的诊断五、内分泌疾病伴有发热的病因诊断方法六、中枢性发热七、功能性低热一、感染性疾病是不明原因长期发热的重要病因n感染性疾病是FUO最常见、最重要的原因,占所有FUO病例的30%~40%。n⒈结核病仍是感染性FUO的主要原因,其中肺外结核居多。n诊断困难的原因:(1)临床表现多样化、不典型,发病部位隐蔽;(2)当深部淋巴结核有大量干酪样物质形成或结核菌已有耐药性产生时,1~3个月的试验性抗结核治疗,病情可无改善,容易据此否定结核病的诊断;(3)在免疫缺陷患者和使用糖皮质激素、免疫抑制剂、抗肿瘤药物的患者,结核病的发生率和复发率都很高,极易造成全身性播散,而此时又易与原有疾病发展或复发相混淆。n⒉感染性心内膜炎造成诊断困难的原因有:(1)缺乏心脏杂音或新出现的杂音;(2)除发热外其他临床表现很少;(3)血培养阴性(常因已用抗生素治疗或培养基选择错误或培养时间不够)。n超声心动图可探测到赘生物的位置、大小、数量和形态,有助于诊断。n⒊真菌感染n在FUO病因中所占比例不大,但随着免疫抑制剂、化疗药物、激素的应用,真菌感染仍应警惕,尤其是深部真菌感染,早期表现不典型,但病情进展快,病死率高,更应引起重视。n⒋引起FUO最常见的病毒是巨细胞病毒,25%患者发热超过3周。其次是EB病毒。近几年来HIV感染发病率明显升高。n⒌其他:寄生虫感染,沙门菌病等二、可致发热的血液病1溶血性贫血溶血性贫血可致低或中度发热,罕见高热。机制可能与红细胞破坏及引起溶血的原发病(如结缔组织疾患等)有关。常见发热的溶血性贫血有血栓性血小板减少性紫癜、溶血尿毒综合征、其它血管内溶血及自身免疫性溶血性贫血等。溶血性贫血引起的发热合并贫血及溶血表现,且随着溶血被控制体温渐恢复正常。疟疾引起的溶血性贫血可致高热(39℃以上)、寒战、大汗等。2恶性组织细胞增生症(恶组)该病多伴高热,可持续,可不规则。抗生素控制无效,部分病例对肾上腺皮质激素有反应。恶组致高热的机制不详。此类高热有恶组的表现,如肝脾淋巴结大、黄疸、消瘦、腹水、血细胞减少,骨髓出现恶组细胞。3反应性噬血细胞综合征该病致发热与恶组类似。但在本质上属良性病。一般支持治疗适当,疾病呈自限性,发热可随血象改善而消失;若是感染引起的反应性噬血细胞增多,发热往往与感染有关。控制感染,则控制发热。4淋巴瘤淋巴瘤可致高热、不规则热。也对抗生素无反应。肾上腺皮质激素和化疗效佳。此类发热合并淋巴瘤的表现,如浅表或深部淋巴结肿大、纵隔宽、肝脾大或胃肠浸润表现、皮肤浸润表现,可通过病查到淋巴瘤细胞。部分患者发展为淋巴瘤白血病期,可见外周血和骨髓中出现瘤细胞。5急性非淋巴细胞白血病M7型该型白血病以原始、幼稚巨核细胞恶性增生为主,可合并急性骨髓纤维化,伴高热,用抗生素无效,外周血及骨髓内可出现大量原始幼稚巨细胞和纤维组织,预后差,化疗后,体温可有一定程度改善。完全缓解病人,体温可正常。6出血性疾病各类血液病合并脑出血,可致“中枢性发热”,深部血肿可有“吸收热”。7嗜酸粒细胞增多症良、恶性嗜酸粒细胞增多症均可合并发热,机制不清。多对肾上腺皮质激素反应好。8骨髓坏死无论何种原因导致的骨髓坏死,均可引起发热,甚至高热。原因可能与引起骨髓坏死的原发病有关,也与异常免疫及坏死组织吸收热有关。该类发热很难控制。多预后不良9血液病治疗相关性发热恶性血液病化疗,特别是中枢神经系统白血病防治,可引起化疗刺激性血管炎和脑脊膜炎,进而发热;输血及血液制品、生物制品的应用,可因热源而致免疫性发热。10血液病合并感染性发热很常见,控制感染使用抗生素也可致“抗生素热”。总之,相当部分血液病可致发热。掌握此类发热的特征、可能机制、伴随表现,将其与其它疾病引起的发热及时、准确鉴别清楚,对合理用药、提高疗效、减少花费至关重要。三、恶性肿瘤与发热:陈年的命题、临床的难题肿瘤性疾病占FUO的15%~20%,几乎所有常见恶性肿瘤均可表现有不明原因发热,但最常见的是淋巴瘤和血液系统恶性肿瘤,实体瘤中以肾细胞癌最多见。恶性肿瘤病人FUO见于两种情况:恶性肿瘤本身引起的发热和恶性肿瘤伴发感染所引起的发热。后者是指恶性肿瘤本身和治疗所致的机体免疫功能损伤(immunocompromised host)或免疫抑制所引发的机会感染所引起的FUO。感染依然是恶性肿瘤FUO的首要病因因素。多因素所致的免疫损伤是恶性肿瘤病人发生感染的高危因素引起恶性肿瘤感染性FUO的危险因素大致分为两个水平:①低危险性因素,包括恶性肿瘤本身、相应的放疗或化疗、中性粒细胞减少<10d、粘膜免疫的破坏、留置导管等,引起感染的病原体主要为革兰阳性(g+)或革兰阴性(g-)细菌、呼吸道病毒或疱疹病毒和少见的卡氏肺囊虫。②高危险性因素,包括恶性肿瘤本身、放疗或化疗、中性粒细胞减少>10d、粘膜免疫的破坏、体液或细胞免疫的缺欠或抑制,引起感染的病原体:细菌包括G+或G-需氧菌和厌氧菌;病毒主要以呼吸道合胞病毒、副流感病毒、腺病毒、单纯疱疹病毒和巨细胞病毒为主;霉菌包括念珠菌属、曲霉菌、隐球菌、Trichosporon、Fusarium和Phaeohyphomycosis等;寄生虫以卡氏肺囊虫和弓形虫为主。在上述的病原体中,耐药的细菌(肠球菌、肺炎球菌、葡萄球菌、产ES2BL的大肠杆菌等)、呼吸道病毒(流感病毒等)和霉菌等被纳入当今世界威胁人类健康的日益出现和再现的病原体之列,成为恶性肿瘤人群发生感染性FUO的重要病原学因素,使得恶性肿瘤伴发感染的诊断更加复杂化和治疗的难治性。要求临床医师面对恶性肿瘤FUO病例时,就感染而言应进行两个方面的工作:(1)加强对细菌、霉菌等高敏感性和高特异性检测的同时,应重视对多种病毒的多水平检测,包括血清学、病毒分离、病毒抗原和分子生物学检测,提高恶性肿瘤FUO病因诊断和有效治疗的临床水平。(2)从现代免疫学水平对恶性肿瘤病人的免疫功能状态进行系统评价,确定免疫损伤的临床实验的定量指标,为临床筛选高危人群和及时的临床诊断和治疗提供免疫学依据。恶性肿瘤本身引起的FUO引起FUO常见恶性肿瘤有:淋巴瘤、Hodgkin病、非Hodgkin病、急性和慢性骨髓性白血病、急性淋巴细胞白血病、原发性或继发性肝癌、肺癌、肾细胞癌、甲状腺转移癌。罕见引起FUO的恶性肿瘤为嗜铬细胞瘤。此外,心房粘液瘤和胃、小肠平滑肌瘤等是引起FUO的良性肿瘤。通常不引起FUO的疾病:慢性淋巴细胞白血病,结肠、卵巢、前列腺、乳腺、直肠、胰腺(无转移)和大脑恶性肿瘤等。临床上,大多数恶性肿瘤引起的FUO不超过38、9℃,原因尚不明了,如果超过此水平,一般提示感染性因素所致。通常恶性肿瘤FUO无论是发热的幅度、热型,还是持续时限,均无鲜明的临床特征。仅有少数几种恶性肿瘤具有鲜明的热型,如Pel Eb2stein热对淋巴瘤具有诊断价值,但目前已少见。四、结缔组织病长期发热的诊断容易出现发热的结缔组织病有系统性红斑狼疮(SL E)、类风湿关节炎、成人型Still病、多发性肌炎、皮肌炎、系统性血炎干燥综合征,以及以痛风为代表的结晶性关节炎等。当结缔组织病患者出现发热时,必须加以分析,从总体上说,有以下三种可能性:第一,发热是结缔组织病本身的一种临床表现,这类发热往往是结缔组织病的病情加重、疾病处于活动的一种征象,故需引起重视。第二,结缔组织病患者常常接受肾上腺皮质激素或(和)免疫抑制剂的治疗,机体的免疫机能低下,容易并发微生物感染,所以,不少患者的发热原因属于继发性感染。第三,少数病人也可能由于合并其它疾病而引起的发热。对拟诊结缔组织病的患者,首先要详细询问病人的病史,如有无关节痛、肌肉疼痛、口腔溃疡、脱发、皮疹等结缔组织病比较常见的临床表现。在体格检查时,要观察有无皮疹、皮肤红斑、皮下结节、淋巴结肿大、关节红肿、肝脾增大、胸腔或腹腔积液等体征。实验室检查时须注意有无贫血、白细胞和血小板减少、尿蛋白或显微镜血尿、血浆免疫球蛋白含量、蛋白电泳、血沉等。更需进行一些免疫学指标的测定,如抗核抗体及可提取性核抗原抗体、补体含量等。五、内分泌疾病伴有发热的病因诊断方法1下丘脑综合征下丘脑综合征发热一般为37.5℃低热,但亦可有弛张性不规则性高热,一天之中体温多变,高热时肢体冰冷,而且对一般退热药无效。必须详细询问病史,联系下丘脑的生理功能,结合有关下丘脑靶腺反馈机制,头颅CT和磁共振等影像学特征作出诊断,然后才可拟定出病因与对症治疗方案。2甲状腺疾病甲状腺激素是能量代谢主要激素之一,甲状腺激素增多,会使蛋白、脂肪和糖的能量代谢加速,产热过多,常有不同程度发热和出汗症状3肾上腺疾病:常有发热症状者为嗜铬细胞瘤4痛风性关节炎由嘌呤代谢异常,尿酸盐在关节及其周围组织沉积所引起的炎症性的反应,急性发作可在数小时或数天内发生,起病急剧,半数以上患者发生一侧足部拇指关节有红肿痛热急性炎症表现。剧烈疼痛伴有全身症状,发热,白细胞增多,血沉增快,易误诊为蜂窝组织炎或丹毒5更年期症侯群6妇女于妊娠前3个月基础体温可升高,可持续出现低热7糖尿病伴感染糖尿病易合并感染,常见的感染为呼吸道、泌尿系统、胆道系统、胃肠道和皮肤。六、中枢性发热中枢性发热是指因中枢神经系统病变引起体温调节中枢异常所产生的发热。中枢性发热在发热的各种病因中较为少见,其表现及处置也与常见的各种感染性及其它原因引起的发热不同。因此临床上在确定中枢性发热时,应首先除外各种感染性、药物性及其它原因引起的发热。1体温调节中枢及其功能障碍一般认为体温调节中枢主要位于下丘脑的前部和视前区(preoptic and anterior hypothalamic areas,POAH)。。POAH有两种温度敏感神经元,即热敏神经元和冷敏神经元,并以热敏神经元为主。这些神经元能感受其周围血液温度的变化和接受来自皮肤及内脏感受器的信息。其它部位如下丘脑后部、延髓和中脑网状结构及脊髓也有少量温度敏感神经元,并向POAH传递信息。POAH也具有体温信息整合的作用,建立调定点,并通过产热和散热机制实现体温调节。产热由寒战和非寒战(主要在新生儿)机制而实现,散热则由皮肤血管扩张和出汗而完成。2中枢性发热的临床特点①突然高热,体温可直线上升,达40~41℃,持续高热数小时至数天直至死亡;或体温突下降至正常。②躯干温度高,肢体温度次之,双侧温度可不对称,相差超过0.5℃。③虽然高热,但中毒症状不明显,不伴发抖。④无颜面及躯体皮肤潮红等反应,相反可表现为全身皮肤干燥、发汗减少、四肢发凉。⑤一般不伴有随体温升高而出现的脉搏和呼吸增快。⑥无感染证据,一般不伴有白细胞增高,或总数虽高,分类无变化。⑦因体温整合功能障碍,故体温易随外界温度变化而波动。⑧高热时用抗生素及解热剂(如乙酰水杨酸等)⑨一般无效,这是因为体温调节中枢受损,解热药难以对其产生影响,所以不产生降温的临床效果。但用氯丙嗪及冷敷可有效。3引起中枢性发热的主要疾病及病变脑血管病脑外伤和脑手癫痫急性脑积水酒精戒断颈段或上胸段病变周期性高热综合征恶性高热神经安定剂恶性综合征4中枢性发热的诊断和治疗颅内疾病伴有发热时多为危重病例,其中大部分患者的发热是因颅内炎症、肺内感染、泌尿系感染所致。中枢性发热的治疗较为困难,首先应治疗原发病。七、功能性低热植物神经功能紊乱可引起神经功能性低热。诊断功能性低热需符合以下几点:排除其它疾病所致的发热;即经反复体检,病理学和实验室检查,除体温升高外未见其它异常;长期观察,一般情况良好,不影响正常生活和工作;经抗感染,抗结核,抗风湿等治疗无效。患者血象正常,部分患者淋巴细胞相对增多,血沉不快,基础代谢率不高,甲状腺功能如T3、T4、TSH、FT3、FT4检测及血清蛋白电泳正常,病理学检查无可致发热的阳性所见,则可与器质性慢性低热相鉴别。⑴功能性低热中,首先是感染后低热,在其前往往有细菌,病毒,衣原体,支原体,原虫等感染,特别多见于病毒感染后。为持续性低热,常伴有疲乏无力,食欲减退,而体征和辅助检查未见异常,亦有将感染后低热称为传染后低热。目前有人认为感染后或传染后低热不合适,认为前驱发热与低热有关联,故应称高热后低热,更为合理。⑵手术后低热:手术后可以有术后吸收热,一般在术后6~8h开始发热,持续3~5d可自行缓解,但部分病人低热持续,而与手术相关的切口等均正常。⑶在功能性低热中神经功能性低热占有重要位置,多见于青年女性,为一种原发性低热,其临床特点一般不超过38℃。⑷其他,习惯性低热等功能性低热的诊断需根据较长时间的观察,排除各种器质性疾病,如肺外结核,甲亢,恶性肿瘤,在女性尤需注意卵巢癌。特别是男性患者,诊断功能性低热需慎重。在女性患者尚需和经前体温升高相鉴别,部分妇女月经前7~10d体温上升至3715℃左右,平均体温上升012~015℃,月经来潮后体温降至正常。治疗:首先对功能性低热,尤其是神经功能性低热,必须进行心理治疗,解除心理负担;劝阻患者不要1日多次不停地测体温,如可能短期内1日仅测1次体温或一阶段不测体温;如无明确细菌感染不要滥用抗生素。本文系贺方智医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。2010年04月03日 35583
35583
 8
8
 11
11
发烧相关科普号

张贵福医生的科普号
张贵福 副主任医师
成武县人民医院
儿科
2881粉丝49.6万阅读

章晔医生的科普号
章晔 副主任医师
江苏省妇幼保健院
儿科
84粉丝3.4万阅读

杨昭慧医生的科普号
杨昭慧 副主任医师
永州市第三人民医院
儿科
722粉丝8.3万阅读




